DSA引导下125I粒子覆膜食道支架联合TP方案化疗治疗晚期食管癌
2020-04-28张力苹张启周栗国梁陈健英赵媛媛刘喜娟余锡贺
张力苹,张启周,栗国梁,陈健英,赵媛媛,刘喜娟,余锡贺
(广东省中西医结合医院肿瘤内科,广东 佛山 528200)
食管癌是临床常见消化道恶性肿瘤之一,多发于40岁以上男性群体中,且具有较高的发病率和病死率。全世界每年约有30万死于食管癌,我国属于食管癌的高发地区之一,每年平均有15万人死于食管癌[1]。我国食管癌病死率在恶性肿瘤中居第4位,食管癌5年生存率低于20%[2]。由于食管癌早期临床症状不明显,导致大部分患者在接受治疗时,其病情已发展至局部晚期或已发生远处转移,致使其错过最佳治疗时期[3]。目前临床针对晚期食管癌患者,治疗多以姑息化疗为主,如紫衫类、铂类及氟尿嘧啶类药物联合化疗。晚期食管癌患者因进食困难或不能进食,严重影响其营养状态及生活质量,导致后续放化疗难以进行,从而加速其死亡。食管支架置入可以恢复食管的通畅,迅速解决进食问题,且其操作简便、安全性高,已在临床得到广泛应用。放射性125I粒子组织内近距离放疗是近年来发展起来的一种微创治疗技术,用携带125I粒子食管覆膜支架治疗晚期食道癌,这样既能短期内解除食管病灶狭窄、吞咽困难等问题,又能较普通食道支架延长食道再次狭窄的时间,从而提高患者后续放化疗治疗的耐受性,又能起到抑制甚至杀灭肿瘤组织的作用。由于125I粒子植入治疗技术目前主要由介入科人员开展,因此,关于125I粒子植入治疗联合全身化疗治疗晚期食管癌的研究报道相对较少。本研究收集我科于2016年1月份至2018年12月间收治的48例晚期食管癌进行125I粒子覆膜食道支架治疗的病例,其中治疗组患者联合化疗,现进行报告如下。
1 资料与方法
1.1 一般资料本研究采用前瞻性研究方法,收集2016年1月至2018年12月间在我科住院,经影像学、内镜病理学确诊的胸部晚期食管癌(IVA/IVB期)患者,共48例患者入组,其中治疗组25例,对照组23例,两组分别有23例、20例患者可评价。所有患者均符合AJCC8版分期的诊断标准,包括:cT4b,侵犯心脏、大血管、气管、椎体等;多野和多个淋巴结转移(N3),全身其他器官转移(M1)。术前均有较重的吞咽困难症状,Stooder分级均为3~4级。
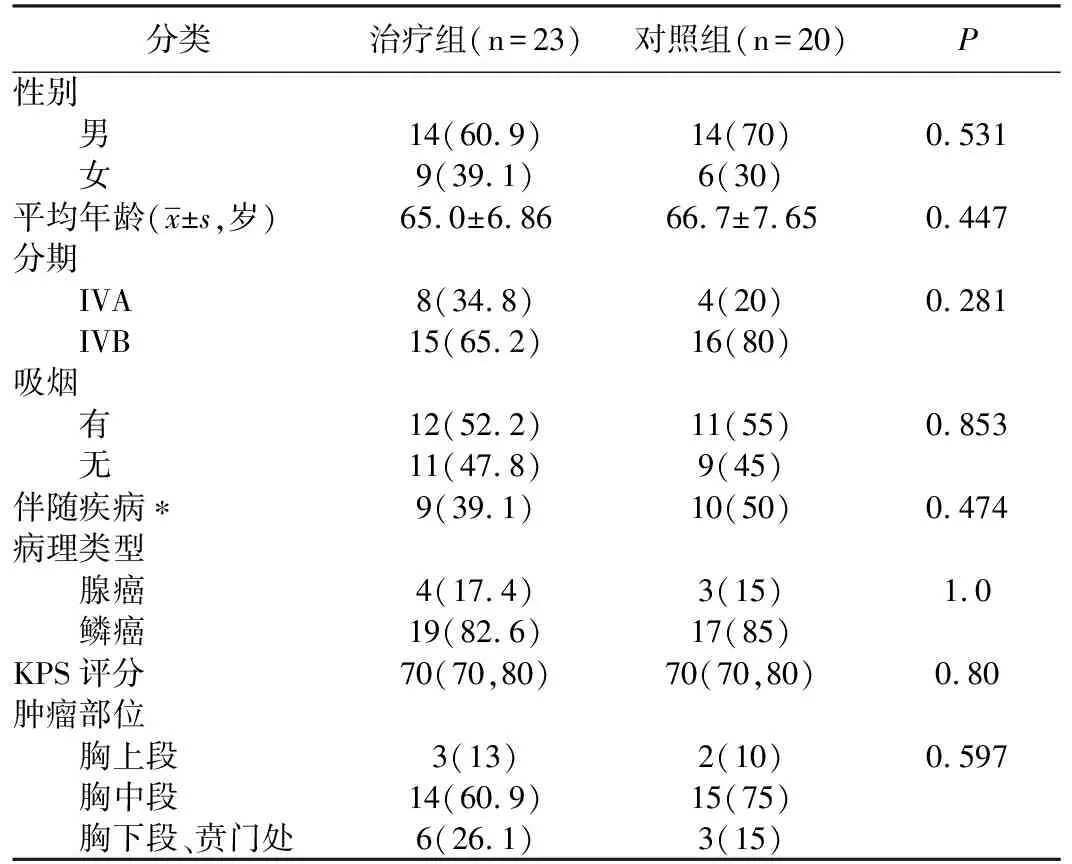
表1 患者一般资料和临床特征[n(%)]
注:*伴随疾病包括严重心血管疾病、阻塞性肺病、糖尿病、免疫抑制性疾病
严格按照纳入标准进行入组,并根据患者意愿进行分组,包括治疗组(接受125I粒子覆膜食道支架联合TP方案化疗组),对照组(仅接受125I粒子覆膜食道支架治疗组)。本研究通过医院伦理委员会批准以及患者同意。入组条件排除肝肾功能障碍或严重心、肺疾病患者,所有患者卡氏功能状态评分(KPS评分)>60分,预计生存期>3个月,均签署治疗知情同意书。两组患者在性别、年龄、TNM分期、KPS评分、肿瘤部位、病理类型、吸烟方面均无显著性差异(P>0.05)。两组患者入组前各特征均衡性良好,具有可比性(表1)。
1.2 方法所有入组的患者均进行125I粒子覆膜食道支架(镍钛记忆合金食道支架,直径16~20mm,长度6~10cm,由常州市智业医疗仪器研究所有限公司生产)治疗;支架手术前进行胃镜检查、食道造影,了解食道狭窄长度、部位、程度等,以便选择合适规格的带膜支架,再根据病变生长的特点和TPS计划系统提供的信息,将125I粒子成梅花状排列并固定于照射支架外周。对患者进行肝肾功能、血常规、凝血功能、心电图等检查,排除支架植入禁忌证。指导患者术前禁食12h,术前半小时予患者肌肉注射阿托品0.5mg,鲁米那钠0.1g。患者术中取侧卧位在DSA 床上,胸部皮肤表面粘贴标记导管于食管中线位置。患者口腔用0.5%利多卡因喷雾麻醉,局麻后口咬牙垫,经口腔植入造影用导丝和导管,分别于病变上下端手推对比剂泛影葡胺泛影钠复合剂10mL,显示病变长度及狭窄程度并标记,交换超硬、超长导丝,撤出导管,将选择好的合适的125I粒子食道覆膜支架连同推送器沿超硬导丝推送至病变部位,采用近端定位法确认定位准确后释放支架,要求植入支架的上下缘应至少超出病变范围20mm。术后卧床休息24h观察生命体征,注意有无胸痛、出血、呕吐、心律失常等不良反应,如无明确出血表现则术后24h后开始进食,避免冰凉、粗糙及刺激性食物,以防支架移位或脱落。术后常规予以静脉用抗生素预防感染治疗及止痛、止血、抑酸对症治疗。治疗组患者均在术后2周内开始接受TP方案(紫杉醇脂质体联合奈达铂)化疗,化疗期间均进行预防过敏、水化利尿、抑酸护胃、止吐等常规治疗。第1天,静脉滴注紫杉醇脂质体(南京绿叶制药,国药准字H20030357)135mg/m2,溶于500mL的5%葡萄糖注射液中静脉滴注,滴注时间为3h,静滴前给予地塞米松、苯海拉明及西咪替丁预处理;第2天,静脉滴注奈达铂粉针(齐鲁制药,国药准字H20050563),75mg/m2,溶于500mL的生理盐水中静脉滴注,滴注时间为3h。21d视为1个疗程,所有患者均完成2个疗程化疗,治疗期间可根据患者的实际情况酌情调整化疗药物剂量,见图1、图2、图3。对照组患者仅接受125I粒子食道支架治疗。
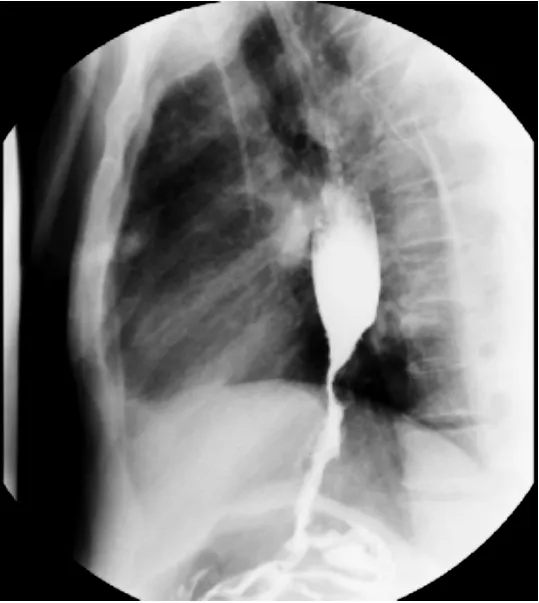
图1 术前造影示食管下段狭窄,造影剂通过受限 图2 放射性125I粒子覆膜支架置入术中 图3 术后2周再次造影示食管通畅,患者恢复正常进食
1.3 评价指标记录所有患者的吞咽困难改善情况;吞咽困难依据Stooder分级法予以评估:进食正常为0分,可进半干食物为1分,可进软食物为2分,可进流质食物为3分,无法进食为4分。同时观察记录所有患者围手术期并发症、化疗不良反应发生情况(心律失常、胸痛、出血、肝肾功能损害、脱发、恶心呕吐、骨髓抑制等),每3d复查血常规,每周复查生化等检查,若患者存在骨髓抑制、消化道反应等现象,应及时给予对症治疗。治疗前、治疗后2月进行胸部及全腹部增强CT扫描,并根据RECIST1.1实体瘤疗效评价标准进行评估。随后统计治疗后完全缓解(complete response,CR)、部分缓解(partial response,PR)、疾病稳定(stable disease,SD)和疾病进展(disease progression,PD)人数分布,计算得出客观缓解率(objective response rate, ORR),ORR=(CR+PR)/(CR+PR+SD+PD)×100%和疾病控制率(disease control rate,DCR),DCR=(CR+PR+SD)/(CR+PR+SD+PD)×100%。评估近期肿瘤客观疗效。
1.4 统计学分析所有收集的资料输入电脑,在SPSS 22.0软件包上完成,计量资料以“均数±标准差”表示,采用t检验;计数资料以率(%)表示,采用卡方检验,以P<0.05具有统计学差异。
2 结果
2.1 支架术后通畅情况治疗组23例患者共置入125I粒子覆膜金属支架24枚,其中一个患者植入2枚食道支架;对照组20例患者共置入125I粒子覆膜金属支架20枚;所有患者均一次性置入食道支架,置入成功率为100%;支架置入术后所有患者吞咽困难程度得到改善,具体见表2。
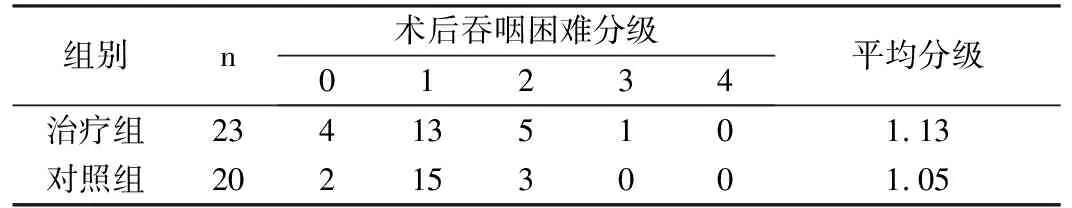
表2 术后吞咽困难改善情况
注:治疗组与对照组平均分级比较,χ2=2.11,P=0.55
2.2 近期疗效治疗组0例患者取得CR,11例患者疗效为PR,7例患者疗效为SD,5例患者疗效为PD。客观缓解率为47.83%(11/23),疾病控制率为78.26%(18/23);对照组0例患者取得CR,3例患者疗效为PR,8例患者疗效为SD,9例患者疗效为PD。客观缓解率为15%(3/20),疾病控制率为55%(11/20);治疗组ORR优于对照组,具有统计学差异,具体疗效情况如表3。
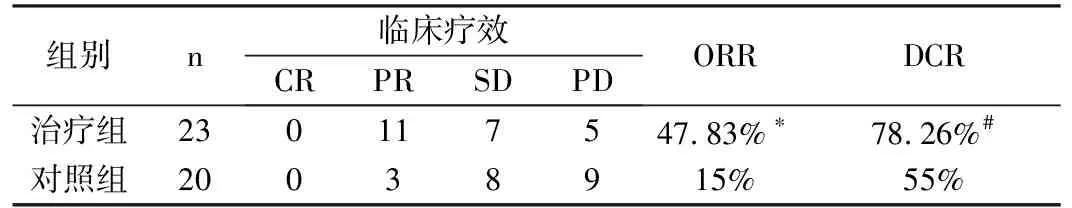
表3 两组间近期疗效对比(n)
注:与对照组比较,*P<0.05;与对照组比较,#P>0.05
2.3 治疗相关并发症情况共10例患者术后出现少量呕血或血性胃内容物,经止血治疗症状缓解,无急性消化道大出血发生;25例患者术后出现呕吐胃内容物,予常规抑酸护胃、止呕治疗后可缓解;31例患者在术中或术后出现胸痛,24例患者术后出现咽痛、咽喉部不适,分别给予止痛治疗,术后1周患者胸痛、咽痛明显缓解;10例患者术中有心律失常发生,2例为阵发性室上速,7例为窦性心动过速,1例出现偶发室性早搏,经抗心律失常治疗后均可恢复正常。7例患者出现吸入性肺炎。6例患者出现胃食管反流,多发生于贲门癌及胸下段食管癌患者,予进食后半卧位等饮食指导后可减轻;无食道穿孔、支架移位脱落等严重并发症发生,无围手术期死亡病例。主要表现为消化道反应、骨髓抑制、轻度肾功能异常、脱发、外周神经毒性,总体不良反应发生率为82.6%(19/23),其中III/IV度不良反应发生率为23%(6/23),经抑酸护胃、止呕、升白细胞等对症治疗后均可恢复,未发生治疗相关死亡病例,具体见表4。
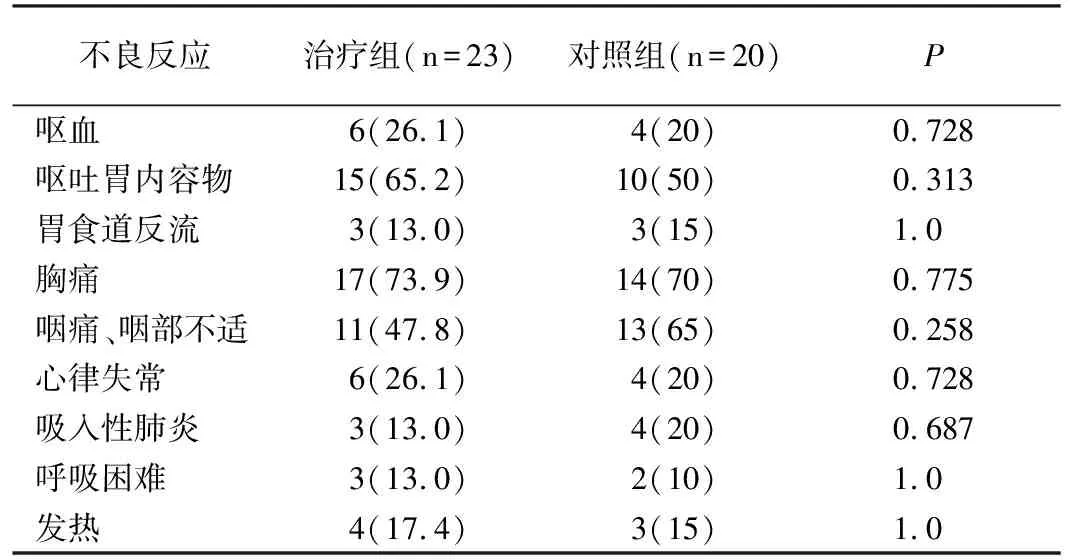
表4 两组患者支架置入术后不良反应发生情况[n(%)]
3 讨论
食管癌多发生于发展中国家,不良生活习惯、生物性病因、化学病因、缺乏维生素与微量元素等均为主要发病原因,且食管癌的致死率与患病率极为接近,可能与药物治疗及确诊时分期较晚存在密切关联[4]。晚期食道癌患者几乎都面临着吞咽困难、难以进食、营养障碍,且失去手术机会或没有手术指征,生活质量低下。食道内支架置入治疗晚期食道癌的食管狭窄具有操作简单、创伤小、并发症少、解除狭窄立竿见影等优点,在临床上已广泛应用,配合全身治疗可达到更持续、确切的疗效。但普通食道支架因对肿瘤无治疗作用,术后食道再次狭窄并出现吞咽困难非常常见。放射性125I粒子食道支架在治疗中晚期食道癌中,不仅可解决食道狭窄引起的吞咽困难,还能对支架部位不同细胞周期的肿瘤细胞进行持续照射,延缓肿瘤的生长,具有防止食道再次狭窄的作用。目前临床针对晚期食管癌患者的治疗策略多以化疗为主,临床主要选择顺铂为基础的联合化疗方案,如铂类联合紫杉类或5-FU类药物化疗,可起到缓解临床症状的作用,有效率在30%~40%。紫杉醇联合铂类方案是肿瘤内科常用的化疗方案,可用于肺癌、头颈部鳞癌、食管癌及妇科肿瘤等实体肿瘤的治疗,疗效确切,毒副反应可控。Zhou等[5]研究显示,存在于脾、肝、肺中脂质体的紫杉醇与普通紫杉醇存在较大差异,脂质体紫杉醇水平远高于普通紫杉醇,脂质体包裹紫杉醇可以更有效地运输药物,影响肿瘤组织血管内皮细胞的生长,进而抑制肿瘤生长。奈达铂是第二代铂类化疗药物,其对肿瘤细胞的杀伤机制与顺铂相同,主要是与核苷反应生成核苷-铂结合物,进而抑制DNA的复制,其胃肠道反应及肾毒性更低,因此对高龄、心肾功能差者,奈达铂联合化疗方案,可作优先选择。
放射性125I粒子组织内近距离放疗属于近距离放疗,具有靶向准、局部剂量高、作用时间长、不良反应少等优点。目前已经有大量关于放射性粒子植入治疗肺癌、头颈部肿瘤、乳腺癌、前列腺癌、胰腺癌、骨转移瘤等恶性肿瘤有效性的文献报道[6-10]。Zhang W[11]等对纳入1188个局部晚期非小细胞肺癌患者的15项临床研究进行Meta分析,结果显示:在ORR、DCR和OS方面,125I放射性粒子近距离放疗联合化疗要明显由于单纯化疗,但是胃肠道症状、骨髓抑制无统计学差异,只是在气胸、咳血及肺出血方面风险高于单纯化疗组,认为125I放射性粒子治疗联合全身化疗在局晚期非小细胞肺癌是一种安全有效的治疗方案。Yang H[12]等对23个铂耐药复发卵巢癌患者(共41个病灶)进行125I粒子植入联合吉西他滨化疗,6个月后对植入粒子的病灶进行评估,78%的病灶体积缩小30%以上,22%的病灶完全消失。7例(30.4%)获得CR,4例(17.4%)获得PR,4例(17.4%)SD,8例(34.8%)PD,总的有效率为47.8%。对于单发病灶组,有效率为77.8%,多发病灶组有效率仅为28.6%,具有明显的差异。125I粒子植入联合吉西他滨化疗治疗铂耐药复发卵巢癌有效率高,局部控制率高,且创伤小、副反应小,尤其对于孤立病灶的复发患者有效率极高。
众所周知,单纯依靠化疗来缓解进食受阻需要较长的时间,且因患者进食困难继发营养不良也必然降低化疗的耐受性,增加化疗难度及风险。因此在短期内改善患者进食受阻,恢复患者营养状态及治疗信心在晚期食管癌的综合治疗中至关重要。食管部位放疗对于晚期食管癌患者大多难以实施,但125I粒子单位时间内照射剂量较低、辐射范围较小,因此引发的放疗反应明显低于外放射治疗,125I粒子食道支架联合TP方案化疗的治疗模式可可进一步增强肿瘤杀伤效果,控制疾病进展,提高临床疗效。本研究中初步观察到DSA引导下125I粒子覆膜食道支架联合TP方案化疗治疗晚期食管癌症状缓解迅速,短期有效率较高,安全性及耐受性可接受。
综上所述,放射性125I粒子覆膜支架置入联合TP方案化疗治疗晚期食管癌,可迅速改善吞咽困难等症状,疗效确切,不良反应可控,有望在临床中进一步推广。因本研究随访观察时间较短,因此该联合治疗方案对晚期食管癌患者远期效果及总生存的作用仍需延长随访时间进一步研究证实。
