家庭模式负压伤口治疗的安全性和效果评价
2020-04-27蒋琪霞周济宏黄秀玲
蒋琪霞,周济宏,董 珊,牛 妞,彭 青,黄秀玲
慢性伤口是指不能按照正常的时间序列愈合的伤口,通常指1个月以上不愈合的伤口[1],近年慢性伤口的命名有了新的改变,将持续≥3个月不愈合的慢性伤口称为复杂伤口[1-2]。压力性损伤(pressure injury,PI)、糖尿病足溃疡(diabetic foot ulcer,DFU)、静脉溃疡、久治难愈的手术切口和外伤等是常见的慢性伤口[2]。既往研究发现80%以上的慢性伤口都有感染问题且存在耐药或多重耐药,抗生素和局部抗菌治疗难以奏效,成为慢性伤口顽固性感染和久治难愈的难题[3-4]。负压伤口治疗(negative pressure wound therapy,NPWT)能够降低创伤性伤口感染风险和手术切口感染率,改善伤口组织血供和加速伤口愈合过程[5-6],是全球公认的伤口处理技术,在门诊和住院患者中均有大量使用[7],并且被2018年世界急诊外科协会和欧洲手术感染协会联合颁布的皮肤和软组织感染处理专家共识推荐为处理伤口感染的一种新方法[8]。但针对长期不愈合的慢性伤口,在家庭中实施NPWT是否安全、有效,国内罕有报道,2015年国外一项系统评价认为,由于研究对象和方法学限制,所报告的结果尚不能评价在家庭环境中对慢性伤口实施NPWT的有效性和安全性,需要进一步研究验证[7]。本文探讨家庭模式负压治疗处理慢性伤口的安全性与效果,并与门诊模式进行比较,旨在为后期在家庭中开展此技术提供依据。
1 对象与方法
1.1 研究对象 选择2015年1月—2018年12月在东部战区总医院伤口护理中心就诊的患者为研究对象。样本量估计:根据预试验结果,以伤口面积缩小率作为本研究的主要结局指标,借助计算软件G-Power 3.1.7实现样本量计算。预试验得到两组NPWT治疗后14 d伤口面积缩小率平均为(49.1±21.3)%和(36.3±19.4)%,则每组纳入56例患者,可以在检验水准为0.05时,以80%的把握度发现两组的差异。考虑到9%的样本流失量,计划每组至少纳入62例患者。纳入标准:(1)各种原因所致的全层伤口者;(2)年龄≥18岁;(3)经过评估后符合以下慢性伤口感染特征:①肉芽组织过度增长;②组织脆性增加,容易出血;③伤口组织呈现慢性炎性反应;④伤口破溃、扩大;⑤超出预期时间(一般≥1个月)尚未愈合;⑥疼痛增加或新出现的疼痛;⑦伤口不断产生大量渗液、异味增加[9]。排除标准:(1)恶性肿瘤伤口;(2)未经治疗的骨髓炎;(3)有大血管或脏器暴露的伤口;(4)伤口有瘘管与胸腔或器官相通;(5)有焦痂存在的坏死组织;(6)患者对填充敷料或密封贴膜过敏;(7)全身疾病控制不佳或疾病终末期[10]。所有入选者及其家属均被告知NPWT治疗原理和目的及方法[10],并签署知情同意书。本研究为非随机对照,研究前获得医院伦理委员会批准(2014GJJ-115),按照患者意愿分为对照组和干预组。
1.2 治疗方法
1.2.1 对照组 采用门诊模式的负压伤口治疗(clinic carebased NPWT,CC-NPWT),患者每日到伤口护理中心由经过统一培训且合格的专业人员按照“十步法”标准流程和方法[10-11]实施NPWT至少6 h,包括第一步知情同意与物品准备;第二步评估与测量伤口;第三步清洗伤口,去除腐肉;第四步检查负压治疗仪电源与功能状态;第五步根据伤口大小准备多侧孔吸引管;第六步伤口周围皮肤保护;第七步放置吸引管道;第八步封闭伤口区域;第九步设定负压值和吸引模式;第十步观察吸引效能和定时翻身。治疗工具均选择国产智能化负压创伤治疗仪(昆山韦睿医疗科技有限公司生产,型号Extricare 2400),压力值设定为-125 mm Hg(1 mm Hg=0.133 kPa),吸引模式设定为吸引5 min间停2 min的间歇模式[10-12]。每次NPWT治疗结束伤口填充纳米银敷料(南京普惠旭晟药业科技有限公司生产)[3],包扎固定后返回家中,如此连续干预至少14 d[11]。
1.2.2 干预组 采用家庭模式的负压伤口治疗(home carebased NPWT,HC-NPWT),由相同人员实施负压治疗,方法、工具、负压值和吸引模式、填充敷料及干预时间与对照组均一致,不同的是本组患者携带负压伤口治疗系统在家庭中实施NPWT至少6 h,每隔48~72 h到伤口护理中心接受伤口再评估和处理,更换敷料和负压吸引管道。
1.2.3 共性处理 所有患者均在伤口清创、去除坏死组织后接受NPWT治疗。所有患者的合并症或全身慢性病均采用跨学科团队合作方法[13],每月一次定期会诊,由专科医生将其病情控制在稳定状态。根据患者身高、体质量、肝肾功能状态及伤口渗液量,制定个体化口入营养食谱[14-15],每个月复查一次肝肾功能指标,监测有无异常,及时采取对策。采用伤口护理中心微信公众号对所有纳入患者或家属进行NPWT相关知识教育,并解答和指导处理NPWT治疗过程中出现的问题,特别是干预组,不但指导患者,还要指导至少1名家属掌握NPWT相关知识及相关问题的处理方法,如遇到堵管、脱管、漏气和皮肤浸渍或潮湿相关性皮肤损伤(moist associated skin damage,MASD)时进行恰当的家庭处理。如发生伤口出血需要在就近医院紧急救治。NPWT治疗结束后进行随访治疗,每周3次,其中1次需到伤口护理中心由专业人员评估伤口面积、深度和渗液量变化(外层敷料渗透<1/3为少量渗液;外层敷料渗透1/3~2/3为中量渗液;外层敷料渗透>2/3为大量渗液)[14]。根据患者的伤口问题选择适合个体使用的功能性敷料,以营造适度湿润的湿性愈合环境为目标[14],动态调整,直至愈合或3个月。
1.3 观察指标
1.3.1 安全性指标 NPWT期间每日观察一次与NPWT相关的伤口出血、漏气报警、皮肤浸渍或MASD等不良事件。(1)伤口出血:按照美国食品药品监督管理局(FDA)定义的NPWT相关性伤口出血,NPWT导致组织或血管损害而出现短时间大量出血,需要紧急手术处理或急救止血处理[10]。伤口出血发生率(%)=伤口出血例数/入组例数×100%。(2)漏气报警:主要与渗液量过大或堵管所致封闭薄膜移位或松脱漏气有关[10],负压治疗仪因此而报警影响仪器正常工作。计算漏气报警发生的平均数。(3)皮肤浸渍:与渗液量过大或吸引效能低下有关[10],主要表现为皮肤潮湿、发白[14]。计算皮肤浸渍发生的平均数。(4)MASD:指皮肤长期暴露于潮湿环境所致的皮肤炎症和糜烂[16],与NPWT期间渗液量过大或吸引效能低下有关[10],国际专家共识提出的判断标准为不同程度的皮肤浸渍、发红、水肿、炎症、起疱甚至破溃糜烂,有痒感或刺痛[16],符合其中2项以上可判断为MASD。MASD发生率(%)=湿性皮炎例数/入组病例数×100%。
1.3.2 效果指标 监测伤口细菌阳性率、伤口面积缩小率、深度缩小率、治愈率及愈合时间。(1)伤口细菌阳性率:治疗当天、治疗14 d及伤口愈合前14~21 d,采用Levine技术(使用无菌棉签用力挤压1 cm2伤口组织,蘸取挤压出的组织液)取样[14]、加盖封闭,即送本院微生物室在普通培养基培养72 h,在标本送检5 d内由微生物室医生出具细菌培养结果报告。(2)伤口面积、深度缩小率:NPWT前和后7、14 d更换敷料和吸引管道时,由造口治疗师采用标准方法测量伤口长、宽和深度,计算每周伤口面积、深度缩小率[9]。伤口面积=长度×宽度,伤口体积=面积×深度。NPWT 14 d伤口面积缩小率(%)=(干预前伤口面积-NPWT 14 d伤口面积)/干预前伤口面积×100%。伤口深度缩小率(%)=(干预前伤口深度-NPWT 14 d伤口深度)/干预前伤口深度×100%[12,17]。(3)治愈率和愈合时间:NPWT和随访期间当伤口被上皮覆盖时,采用3%的过氧化氢涂抹局部,如果无任何反应为氧化反应阴性,说明伤口完全愈合;如果有泡沫反应,说明氧化反应阳性,为假性愈合[8,12,17],需要检查局部,查明原因调整方法继续处理,直至完全愈合。治愈率(%)=NPWT和随访期间伤口愈合例数/入组病例数×100%[11-12,17],从患者入组至伤口完全愈合的天数为愈合时间(d)。带菌愈合率=愈合前细菌培养阳性例数(有条件致病菌生长)/完成治疗例数×100%。
1.4 统计学分析 采用EpiData 3.2进行数据录入与核对,使用SPSS 18.0统计学分析软件进行统计学处理。正态分布的计量资料以(±s)表示,组间比较采用独立样本t检验;非正态分布的计量资料采用M(P25,P75)表示,组间比较采用Mann-Whitney U检验。计数资料以相对数表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 基本情况 本研究共纳入符合标准者128例,伤口类型包括4期PI 30例(24.6%),切口感染(surgical site infection,SSI)57例(46.7%),外伤感染28例(22.9%),静脉溃疡4例(3.3%),DFU 3例(2.5%)。伤口持续时间(120.9±81.9)d,中位时间90 d。无合并症43例(35.2%),合并糖尿病19例(15.6%),合并恶性肿瘤16例(13.1%),合并截瘫14例(11.5%),合并脑血管病痴呆12例(9.8%),合并终末期肾病9例(7.4%),合并心功能不良5例(4.1%)和自身免疫病4例(3.3%)。
2.2 两组患者的基线资料比较 对照组纳入62例、干预组纳入66例,NPWT治疗3 d脱落3例,治疗7 d脱落1例,治疗14 d脱落2例,总计脱落6例,脱落率为4.7%(见图1),其中对照组脱落率为8.1%(5/62)、干预组脱落率为1.5%(1/66),差异无统计学意义(χ2=3.069,P=0.08)。对照组57例、干预组65例完成了预期的NPWT治疗和根据个体化特征选择敷料随访治疗3个月,两组患者人口学特征(年龄、性别)和伤口特征(细菌阳性率、面积、深度及持续时间)基线资料比较,差异无统计学意义(P>0.05);两组患者伤口类型比较,差异有统计学意义(P<0.05,见表1)。
2.3 两组患者NPWT期间安全性和有效性评价结果 对照组和干预组NPWT治疗时间分别为(17.5±7.6)、(18.4±7.9)d,两组比较差异无统计学意义(t=0.605,P=0.546)。NPWT期间均未发生与负压治疗相关的伤口出血。两组患者治疗14 d伤口面积缩小率比较,差异有统计学意义(P<0.05,见表2)。
2.4 两组患者随访结果比较 随访治疗3个月共计愈合84例,总治愈率68.85%,平均愈合时间(56.1±17.1)d。两组患者随访治疗3个月伤口治愈率和愈合时间比较,差异有统计学意义(P<0.05,见表3)。
3 讨论
3.1 NPWT应用现状和开展家庭模式负压伤口治疗的目的及前景 2017年一项系统评价和荟萃分析报告全球慢性伤口感染率为60%~100%,致病菌多为金黄色葡萄球菌和铜绿假单胞菌[18]。研究发现,慢性伤口感染率可达70.3%~76.4%,致病菌为金黄色葡萄球菌和该菌与铜绿假单胞菌的双重感染,是久治难愈的主要原因[4,17]。系统评价结果显示,单独使用抗菌敷料(包括含银敷料)仅能够杀灭伤口中的浮游细菌,对于细菌生物膜感染难以奏效,建议寻求多种方法联合干预[2,18]。西班牙一项随机对照研究率先探讨了NPWT结合纳米银敷料干预慢性伤口的作用,结果发现连续使用6周后的细菌阳性率(60%)明显低于单独使用NPWT组(100%),而且未发现银毒性[19],说明NPWT结合纳米银敷料干预能够安全、有效控制慢性伤口感染,这是本组患者均采用NPWT结合国产纳米银敷料联合干预2~5周的理论依据。一项关于家庭环境中实施NPWT安全性和有效性的系统评价报告,通过纳入7项相关研究,进行汇总和分析,结果发现,由于缺乏证据,尚不能得出在家庭环境中NPWT能够安全、有效治疗慢性伤口的结论,提出未来的研究要着力于规范在家庭中使用NPWT治疗慢性伤口的方法[7]。与国外比较,我国实施NPWT多限于住院治疗[20],只有少部分应用于伤口护理门诊治疗[10,12,17,21],可能与下列原因有关:(1)观念不同:很多医生和患者认为NPWT在住院期间使用较为安全,担心在家庭中治疗缺乏监管导致出现安全问题。(2)受住院时间的限制:我国的治疗性医院要求平均住院日控制在7~10 d,这也限制了伤口患者接受NPWT治疗的时间,因此伤口患者住院接受NPWT治疗的时间大多限制于10~12 d[20]。(3)医疗体制不同:我国社区医疗和护理还在完善中,在家庭中没有相应的设备和技术开展NPWT,也未建立在家庭环境中开展此项技术的质量保证策略和管理系统[10]。而对于那些持续时间长、伤口大而深、久治难愈,又因交通或活动不便利或需要工作、上学无法按时到医院接受NPWT治疗的慢性伤口患者来说,迫切需要能够在家庭中开展NPWT,又有人进行技术指导和安全监管。能否将NPWT技术送入家庭,不受交通、行动不便和时间限制的影响,患者无须频繁来往于医院即能进行NPWT治疗,既可节约有限的医疗资源,又可使更多患者获益?这是在慢性伤口门诊处理中遇到的一大挑战,也是患者和家属咨询最多的问题,如何解决?从理论上假设,开展家庭模式的负压伤口治疗既符合国家加强慢性病管理和社区护理的政策方向,又符合慢性伤口特别是复杂伤口患者的利益和需求,具有良好的应用前景。为此,本研究目的是探讨家庭模式NPWT的安全性和有效性,为下一步在社区和家庭护理中推广应用此项技术提供决策和管理依据。
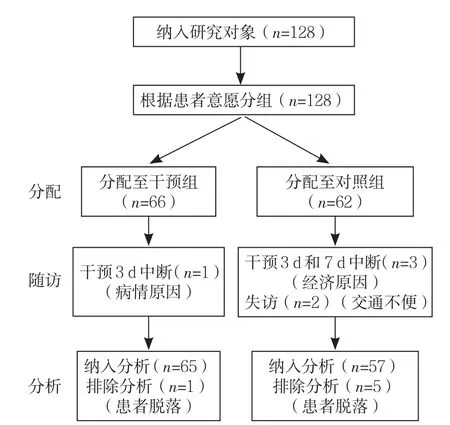
图1 比较性研究流程图Figure 1 Flowchart of this comparative study
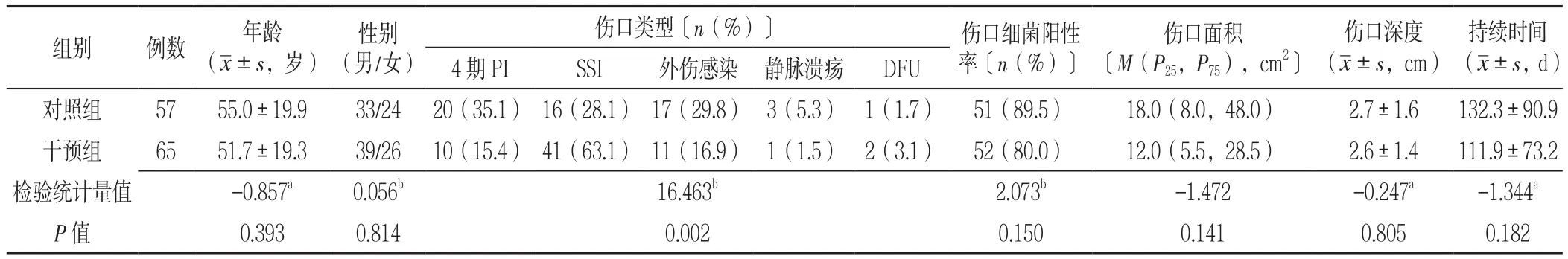
表1 两组患者治疗前人口学特征和伤口特征比较Table 1 Comparison of the demographic and wound characteristics between two groups
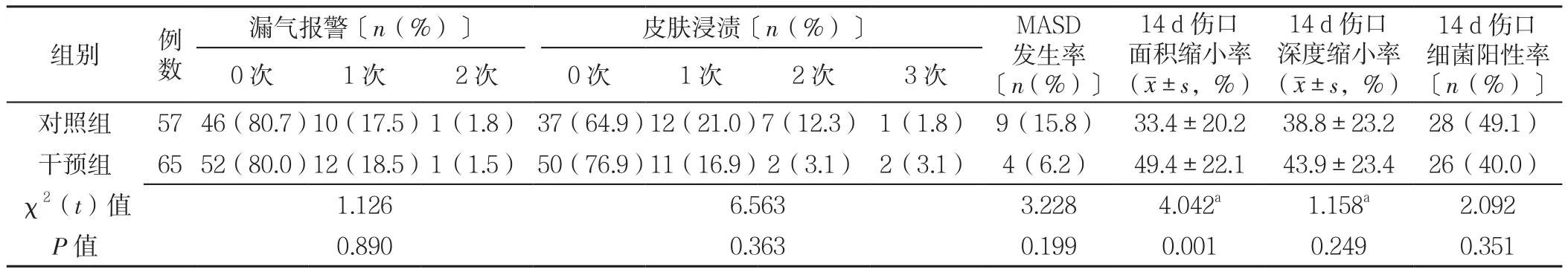
表2 两组NPWT期间安全性及有效性结果比较Table 2 Comparison of safety and efficacy between two groups during NPWT

表3 两组随访治疗3个月的结果比较Table 3 Comparison of results of 3-month follow-up treatment between two groups
3.2 家庭模式负压伤口治疗的安全性和有效性结果分析 在尊重患者意愿、不伤害患者利益的伦理原则指导下,将纳入对象分为家庭模式组(干预组)和门诊模式组(对照组),NPWT干预时间按照指南至少14 d[10,21]。将FDA报告的与NPWT相关的不良事件(伤口出血)和前期研究发现的影响NPWT安全使用的因素(皮肤浸渍、MASD、漏气报警)作为安全性指标[10],将前期研究确认的伤口面积、深度及细菌阳性率的改变作为NPWT效果指标[10,12,17,21],以随访治疗3个月的治愈率和愈合时间作为终末效果指标,通过伤口护理中心专业人员在门诊的观察、指导慢性伤口患者及家属在家庭治疗中观察,分析评价家庭模式NPWT处理慢性伤口患者的安全性和有效性。结果显示,纳入患者总计脱落6例,对照组受交通不便、卧床行动不便、时间受限和费用增加等影响而脱落5例,脱落率较干预组高6.5%(8.1%比1.5%),虽然无统计学意义,但有临床意义。分析原因,可能与家庭模式NPWT有以下优势有关:(1)干预组患者将负压伤口治疗仪携带回家接受治疗,每周仅需3次到医院更换敷料和管道,NPWT治疗期间仅需到伤口护理中心处理6~12次,较少受到居住地交通不便或行动不便的影响,就诊次数较对照组同期内处理12~18次,减少50%,就诊费用、治疗费加上来回交通费、误工费等也减少50%以上,极大地方便了患者,因此很受家属和患者的欢迎与配合。(2)NPWT治疗仪轻便(重量0.5 kg)、稳定、无噪声,治疗过程无不适反应,不影响患者休息、生活及活动,患者能够携带治疗仪正常上学、工作或活动,增加了治疗期间的活动便利性。(3)建立微信公众号健康教育和联系后,患者及家属随时可以通过语音、图片、文字等与伤口护理专业人员沟通联系、咨询问题,在家庭中同样可以获得专业指导,减轻了患者及家属对未知问题和安全问题的担忧。因此,干预组仅有1例阑尾炎术后切口反复感染在负压治疗3 d后发现肠吻合口瘘转外科治疗而未跟踪到后期效果。
分析安全性结果,两组均未发生与NPWT相关的伤口出血,与本组患者均按照国际指南推荐严格设定低负压治疗值和安全有效的间歇吸引模式有关[10,22]。两组皮肤浸渍和MASD的发生率差异无统计学意义,皮肤浸渍的原因主要为堵管、拔管及漏气导致渗液外溢、浸渍局部皮肤。渗液反复刺激皮肤导致MASD,主要表现为发红、红疹,仅2例出现湿疹性破溃,经过改进封管技巧、防漏膏堵漏[10],局部皮肤使用复合氧化锌舒缓软膏保护皮肤后3~6 d[23]全部好转或愈合,不影响NPWT治疗。
分析有效性结果,干预组NPWT治疗后14 d伤口面积缩小率明显优于对照组,可能与干预组在家庭中每日治疗时间较对照组增加,负压作用下的宏观形变更加明显[6-7,10]有关。笔者在临床观察中也发现,伤口面积缩小与NPWT治疗时间有密切的依赖关系。现有的结果表明,2~3周的家庭模式NPWT有助于明显缩小伤口面积,肉眼可见的面积缩小更加强了患者配合伤口治疗的信心,有助于改善患者的遵医行为,提高患者依从性和降低脱落率,可以推测对促进伤口愈合有积极作用。本研究细菌阳性率由治疗前的84.4%下降为44.3%,虽然两组治疗前后的细菌阳性率差异无统计学意义,但是其临床意义在于使用了相同的抗菌敷料和NPWT治疗参数,无论是在门诊治疗还是家庭中治疗均能获得相当的抗菌效果,此结果支持了慢性伤口的家庭护理策略,而且符合患者利益和国家政策。上述结果说明慢性伤口在家庭中实施NPWT与门诊治疗同样有效。分析随访治疗结果,干预组3个月的治愈率较对照组提高了27.2%,平均愈合时间缩短了10.2 d,分析原因,除了与家庭模式NPWT治疗后14 d的效果优于对照组有关外,还与NPWT治疗结束后动态调整敷料、实施个体化湿性愈合治疗方案和整体干预控制了患者合并症对伤口愈合的影响有关,如糖尿病患者的血糖控制在7~8 mmol/L、肿瘤手术后SSI患者和压力性损伤患者通过口入营养纠正了低蛋白和贫血等,这也是不同类型慢性伤口在随访期末能够获得一致愈合效果的重要原因。因为伤口愈合是一系列复杂的病理生理过程,受多因素影响,慢性伤口治疗过程更长,更需要动态监测和调整,这也是NPWT治疗后需要随访3个月的原因。
3.3 局限性分析和研究思考 为了满足患者的主观愿望和遵从科研伦理,本研究为非随机对照研究,治疗前两组大部分基线有可比性,但伤口类型无法达到完全一致,根据不同伤口类型的愈合效果差异无统计学意义分析,是否可以推测伤口类型不一致的基线对本组效果的影响甚微。由于不同伤口类型之间的样本量不一致且偏小,尚无法得出此结论,未来需要增加不同伤口类型的样本量进一步研究。
值得注意的是,本研究观察到有19例(15.6%)患者在伤口愈合前2~3周细菌培养结果显示仍有致病菌,但并不影响伤口愈合,临床称之为“带菌愈合”。带菌愈合的伤口类型主要为SSI、PI和外伤感染,各占比68.4%(13/19)、15.8%(3/19)和15.8%(3/19)。此现象带来的思考是:为什么会有带菌愈合现象?这种现象与NPWT和湿性治疗增强伤口组织增殖活性与细菌活性之间存在何种关系?可能的机制和影响因素有哪些?这些都是未来需要探究的问题。
综上所述,在专业人员的指导下,家庭模式NPWT是安全、有效的,降低了患者因为交通、行动不便、时间受限等导致的脱落率,在严密监测和良好健康指导下不增加家庭中伤口治疗的风险,可为慢性伤口的家庭治疗开辟新思路和新方法。
作者贡献:蒋琪霞负责文章的构思与设计、研究的实施与可行性分析、数据整理、统计学处理、结果的分析与解释、论文撰写与中英文修订、文章的质量控制及审校,对文章整体负责,监督管理;周济宏负责研究的实施与可行性分析、结果的分析与解释、论文的英文修订;董珊、牛妞负责数据收集;彭青、黄秀玲负责数据收集与整理。
本文无利益冲突。
