微导管在胸腔积液患者中的临床应用
2020-04-27董学敏
董学敏 王 斐
任何原因导致胸膜腔内出现过多的液体称胸腔积液,俗称胸水。胸腔积液可以分为渗出液和漏出液两种,其中漏出液一般根据原发病进行对症治疗即可,无需反复胸水抽吸,而渗出液需要进行反复抽吸,避免出现胸膜增厚、胸腔粘连等不良事件发生[1-2]。我科主要收治肺癌、结核性胸膜炎等患者,以渗出性胸膜炎最为常见。此类胸水多发展迅速,积液呈中大量且无法自行吸收,导致患者出现肺扩张受限,纵隔脏器受压,进一步发展则严重影响呼吸功能和心泵功能,甚至危及生命[3],导致患者生活质量显著下降。治疗上以缓解症状、改善呼吸循环状态为主要目的,目前主要治疗手段是胸腔穿刺放液治疗。传统治疗主要是局部麻醉切开置入硅胶管,随着医学技术的发展,我科使用微导管即中心静脉导管置管引流胸腔积液,取得良好的治疗效果,降低了并发症的发生,提高了患者服务满意度。现报道如下。
资料与方法
一、一般资料
本次研究选择2017 年1 月至2018 年12 月来我科治疗的120 例因肺癌或结核性胸膜炎导致胸腔积液患者为研究对象,随机分为对照组50 例和观察组70 例。对照组采用传统胸腔穿刺术,观察组采用微导管置管引流胸腔积液,对照组患者中男32 例,女18 例,年龄35 ~84 岁,中位年龄68.2 岁;观察组患者中男39 例,女31 例,年龄29 ~79 岁,中位年龄63.1 岁。两组患者在性别、年龄、疾病诊断方面差异无统计学意义(P>0.05),具有可比性。
二、临床方法
对照组患者给予传统胸腔穿刺引流,在超生引导下定位,确定穿刺点,局部消毒麻醉后切开置入硅胶管,局部创口进行缝合,连接引流瓶。
观察组患者给予微导管即中心静脉导管穿刺引流,定位与穿刺同对照组患者,将导丝顺着穿刺针导入胸腔中,退出穿刺针,将中心静脉导管沿导丝伸入胸腔,然后拔出导丝,固定导管,连接抗反流无菌引流袋。
观察组患者使用微导管即中心静脉导管穿刺引流与对照组患者的传统胸腔穿刺引流相比,具有如下优点:①置管时局部创口小,感染风险下降;②微导管硅胶质地柔软、直径小于1 cm,组织相容性好,只需中心静脉导管固定翼处缝合固定,局部使用3 L 无菌贴覆盖,牵拉局部时痛感低,增加了患者的舒适度;③微导管即中心静脉导管为双腔引流管,一端引流,另一端连接可来福接头封闭导管,可以根据需要注入化疗药与激素等药物,进行局部治疗;④与传统胸腔引流管相比微导管管径细,但当导管引流不畅时,可注入肝素抗凝引流,如果仍然引流不畅,导管局部消毒后,可以调节微导管位置,向内送入或向外牵拉,直至引流顺畅,降低了堵管率,减少了胸膜肥厚粘连等并发症的发生,胸腔积液引流较彻底,疗效确切;⑤患者引流量减少或者一日引流量达到最大限度,可以将连接的无菌引流袋断开后连接可来福接头,肝素封管、固定。根据病情,患者可以下床活动,提高了患者满意度;⑥由于微导管创伤小,密闭性强,穿刺部位换药时脱管等风险下降,无需另一人协助,由一名护士均可独立完成换药等操作,同时便于留取标本送检,指导用药,节约了人力成本,缩短了治疗时间。
三、观察指标
观察两组患者的治疗效果、并发症情况、服务满意度。疗效判定标准[4]根据美国胸腔协会标准:①完全缓解:治疗后胸腔积液消失,症状缓解,经X 线或超生检查证实,疗效维持28 d 以上;②部分缓解:经治疗后积液减少,症状好转,经X 线或者超生检查证实28 d 内不需要再抽液;③无效:胸腔积液无减少或者减少后复增,28 d 内需再次抽液。以完全缓解+部分缓解计算总有效率。患者满意度采用自制问卷调查的形式。
四、统计学方法
采用SPSS17.0 软件对数据进行统计分析,计量资料采用均数±标准差()的方式表示,两组间的比较采用t 检验,治疗前后数据的比较采用配对t 检验;计数资料采用频数和%表示,组间差异采用χ2检验,P<0.05 为差异具有统计学意义。
结 果
一、两组患者治疗效果比较
对照组50 例患者治疗后,完全缓解19 例,部分缓解21 例,无效10 例,治疗总有效率为80%;观察组70 例患者治疗后,完全缓解45 例,部分缓解20 例,无效5 例,治疗总有效率为92.86%;两组比较,观察组患者治疗效果优于对照组患者,差异有统计学意义(P<0.05)。
二、两组患者并发症发生率比较
患者并发症主要表现为疼痛,脱管、堵管,穿刺部位感染。对照组50 例患者中,出现并发症患者45 例,发生率为90.0%;观察组70 例患者中,出现并发症患者35 例,发生率为50.0%。观察组并发症发生率显著低于对照组患者,差异有统计学意义(P<0.05),见表1。
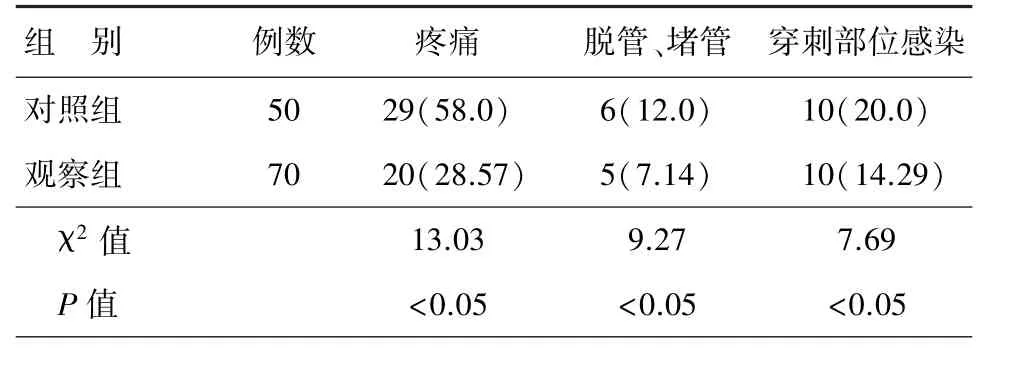
表1 两组患者并发症发生率比较[n(%)]
三、两组患者引流量、住院时间、住院费用比较
观察组患者胸腔引流量高于对照组患者,住院时间短于对照组患者,住院费用明显低于对照组患者,差异有统计学意义(P<0.05),见表2。

表2 两组患者引流量、住院时间、住院费用比较
四、两组患者服务满意度比较
对照组患者中满意18 例,一般22 例,不满意10 例,满意率为80%;观察组患者中满意44 例,一般3 例,不满意3 例,满意率为94.00%。观察组患者满意度高于对照组患者,差异有统计学意义(P<0.05)。
讨 论
胸腔积液在临床上较为常见,在呼吸系统疾病领域,导致胸腔积液最常见的病因是恶性肿瘤、肺结核和肺炎,若胸腔积液过量则会使纵隔脏器受到压迫,减弱患者胸廓的扩张能力,使气管移位,心肺功能发生障碍[5]。最常见的症状是胸闷、气短,是目前治疗上的一个难点[6]。临床上传统的胸腔穿刺引流,由于反复胸腔穿刺和传统粗管胸腔闭式引流创伤较大,易出现继发性损伤,且引起感染的概率较大[7],不仅置管时间长,拔除引流管形成的窦道愈合慢[8],且组织损伤大,拔管后,创口需缝合,缝合后部位遗留瘢痕影响美观[9]。近年来有报道[10]胸腔积液闭式引流效果与引流管的粗细无直接关系,大部分患者胸腔积液内纤维素比较丰富,且传统的胸腔引流管处于封闭状态,无法注入肝素抗凝,容易堵塞管路,加重患者呼吸困难,患者被迫采用强迫体位缓解喘憋症状或者疼痛时,被动牵拉管路,容易导致管路脱落。换药或更换引流瓶时必须二人操作,以防管路脱落和影响管路的密闭性,间接影响了患者的治疗进程及效果,延长了患者的住院时间,加重了患者的经济负担。
随着医用材料及技术的进步,经皮胸腔微创置管闭式引流应用日趋广泛,中心静脉导管引流创伤小,适用面广,可加快胸腔积液吸收的速度,减少了住院时间[11]。中心静脉引流导管尖端细而柔软,不会伤及肺,对心脏和肺无刺激和损伤,组织相容性好,对胸膜刺激小,不易形成继发性胸腔积液二次感染,可留置较长时间[12]。同时其不易损伤肋间血管导致继发性血胸[13]。微导管即中心静脉导管穿刺引流,首次放液量应在600 ml 以内,放液时的速度不宜过快[14]。置管后患者活动不受限,不影响其生活质量[15-16]。使用中心静脉导管进行胸腔闭式引流与传统方法相比具有更多的优势[17]。拔管后恢复快,并发症少,缩短了患者的住院时间,减轻了患者的经济负担,提高了患者的满意度,值得临床推广使用。
