心电图引导PICC腔内尖端定位技术在三向瓣膜式导管置入中的应用价值研究
2020-04-27叶婉玲熊莲花黄梨花詹福儿陈镜塘刘巧仪
叶婉玲 熊莲花 黄梨花 詹福儿 陈镜塘 刘巧仪
(1 东莞市人民医院肿瘤内科 广东 东莞 523059)
(2 东莞市人民医院肿瘤放疗科 广东 东莞 523059)
经外周静脉穿刺中心静脉置管(Peripherally Inserted Central Catheter,PICC)穿刺技术在临床中的应用频呈大幅上升趋势[1]。护理人员在置管完成后,导管头端最佳位置属于上腔静脉的三分之一段[2]。近年间部分学者[3-4]研究显示,心电图引导PICC腔内尖端定位技术能显著提升三向瓣膜式导管置入的成功率。但是研究采用的措施均为PICC导管头端处于最佳位置,该引导物质和导管处于分离状态,可直接和心电转换设备,或者是转化导线相连效果。而三向瓣膜式PICC导管的介导物质尾部是和导管直接相连的,无法进行分离操作,并且导管前端存在瓣膜阻抑,应用腔内心电图引导三向瓣膜式PICC导管置流操作和定位的效果,暂时缺乏大量研究[5]。因此,本次研究意图通过选取2018年3月-2019年6月在本院治疗的100例恶性肿瘤患者为研究对象,分析心电图引导PICC腔内技术在三向瓣膜式导管置管过程中的应用效果。
1.资料与方法
1.1 一般资料
选取本院2018年3月-2019年6月收治的100例行经外周静脉穿刺中心静脉置管技术肿瘤患者的一般资料。按照住院号码抽签法,将其均分为两组,常规组应用X线拍片定位法,研究组在置管时,应用心电图辅助PICC腔内定位技术。其中常规组患者共50例,男性28例,女性22例;年龄为43~78岁,平均年龄为(61.14±9.37)岁。研究组患者共50例,男性27例,女性23例;年龄为40~79岁,平均年龄为(60.77±10.30)岁。两组患者的一般资料无显著性差异(P>0.05),能够进行比较。
纳入标准:(1)患者均属于恶性肿瘤;(2)未存在重要脏器病症者;(3)神志清楚,能够进行正常交流者;(4)化学治疗或者长时间输液需要进行PICC导管放置者:(5)年龄超过18岁,并且具有自主判定能力;(6)常规心电图表现为窦性心律者。
排除标准:(1)存在重要脏器重症者;(2)无法正常交流者;(3)合并其他疾病者;(4)存在各类PICC导管放置禁忌表现者:(5)凝血功能异常者;(6)颈肩部手术或者存在心脏病症者。
本次研究本院医学伦理委员会审核通过。
1.2 材料及仪器
选取美国某公司制造的三向瓣膜式PICC导管以及穿刺配件1套;便携式心电监护仪器1台;经环氧乙烷消毒后的鳄鱼夹1个与电极片3个。
1.3 方法
选取患者的PICC导管放置工作全部是由获得相关资质,并且经过腔内心电图相关内容培训的专业人员完成。
1.3.1 常规组 常规组操作方法为:用超声探头评估患者的血管,选取传统体外测定方式[6],患者置管侧上肢向外伸展和身体保持垂直,应用软尺由穿刺位置到右胸锁关节的距离,再向下方检测到第三肋间隙的长度,两次检测的数值总数为PICC置管长度,消毒,穿无菌罩衣,创建最大程度的无菌范围,提前将术中需要应用的物品准备齐全,预冲导管后,进行穿刺操作,送置PICC导管;当导管移动到预先设置的长度后,在未应用心电定位的情况下,直接采取超声探头检测技术,对相同侧颈内静脉、颈外静脉、腋静脉以及锁骨下静脉情况进行检测;在排除以上部位未出现导管异位情况后,对导管行固定操作,协助患者进行X线影像学检测。
1.3.2 研究组 患者采取平卧位,长度测量方法与研究组相同;然后将心电导联相互关联,保留选取Ⅱ导联的基准心电图,通过其可以判定为存在窦性心律者,并且能够观测到P波,应用超声探头检测患者血管情况,进行消毒操作,最大程度的创建无菌范围,准备所需物品,预冲导管,穿刺,送管;等到PICC导管放置距离与体表预估长度相差5厘米时,暂时不撤导丝,将右上导联按扣取下接无菌鳄鱼夹一端,同时将另一侧连接设备和PICC导管内导丝尾部外界暴露位置相互关联;此时体表心电图转变为腔内电图,在观测心电图P波变化情况的同时,继续将导管放置在预估位置后,PICC导管末端接上于抽满0.9%生理盐水30ml注射器,利用0.9% 生理盐水的导电性,匀速推注生理盐水,边推注生理盐水边观察心电图P波变化情况。当P波呈上升趋势时,表明导管尖端成功抵达上腔静脉段;在导管靠近右心房和上腔静脉的交汇位置时,P波振幅达到最高峰值,甚至存在超过QRS波群的可能;再次以较为轻柔的力度,慢慢将导管送到估测位置,最高振幅P波出现回落;显示为双向P波,或者负向P波时,表明导管已经达到右心房,然后慢慢将导管撤出,若P波振动幅度约占QRS波的40%~60%时,便可判定导管放置长度。如果导管已经抵达预估长度,但P波振幅依然未具有显著变化,则存在导管异位的风险,护理人员需及时调节导管,同时观测心电图P波的变化情况,直到发生高尖P波后退出2.5~3厘米,通过多次调节依然没有发现特征性高尖P波者时,导管移动至预先估测的长度后,应用超声探头方式,检测相同侧颈内、颈外、锁骨下以及腋静脉的情况。在排除以上位置无导管异位情况后,固定导管位置,协助患者进行X线影像学检测[8]。
1.4 评价指标
心电图判定准则:P波无异常振动幅度为0.05~0.20mV/0.25mV,所以,将P波振幅超过0.25mV标记为阳性;P波无异常波动和P波振幅低于0.25mV者为阴性。(2)超声探查判定准则:将导管放置完成后,暂时不进行导丝后退操作,选取具有检验资质以及相关培训知识的护理人员,通过应用超声探头方式患者横、纵向检测相同方向颈内静脉、颈外静脉内是否存在导管;腋静脉或者锁骨下静脉是否发生导管反折。由于指引静脉刺入的超声探头是一种浅表探头,难以检测到胸腔内的头臂静脉与上腔静脉的具体情况,所以头臂静脉和上腔静脉未进行检测。
1.5 观测指标
所有患者置管后均进行X 线影像学图像判断导管异位情况、导管尖端的准确位置以及心律失常情况。(1)假阳性率为腔内心电图发生P波振幅超过0.25mV,但导管未处于上腔静脉的占比;(2)阳性率为P波振幅超过0.25mV。且导管处于上腔静脉内的占比;(3)阴性率为P波振幅低于0.25mV,且导管在上腔静脉中所占比例。(4)对比两组患者经PICC置管导管尖端位置,该对比采用PICC导管的到位率和理想程度为评价指标,其中到位率判定标准为X线影像学中,PICC导管尖端部位进入上腔静脉的占比;理想率的判定标准为三向瓣膜式导管进入上腔静脉下三分之一,或上腔静脉与右心房交界位置所占比例率。X线影像定位上腔静脉的标准为从第一胸肋交界位置开始,到右心缘上下两部分间的浅切迹[7]。(5)观察两组患者置管过程中,导管进入心房出现心率失常百分率。
1.5 统计学方法
数据采用SPSS21.0统计软件进行统计学分析,计数资料采用率(%)表示,进行χ2检验,计量资料采用(±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2.结果
2.1 比较两组患者假阳性率、阳性率以及阴性率
研究组假阳性率、阳性率低于常规组,但差异无统计学意义(P>0.05)阴性率显著高于常规组,P<0.05,见表1。

表1 两组患者假阳性率、真阳性率以及阴性率对比[n(%)]
2.2 比较两组患者PICC导管尖端位置以及心律失常发生率
研究组患者PICC导管尖端到位率为94%,常规组为76%,研究组显著高于常规组(P<0.05);常规组理想率为72%,研究组理想率为92%,常规组显著低于研究组(P<0.05)。见表2。
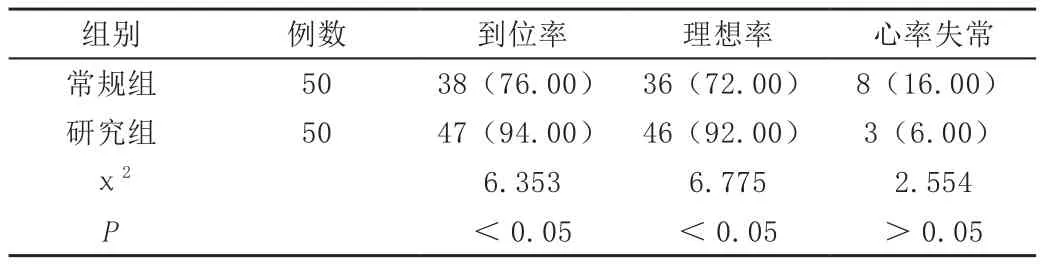
表2 两组患者PICC导管尖端到位率以及理想率情况[n(%)]
3.讨论
心电图波形的改变和检测电极所在位置存在密切关联[8]。P波属于心房的去极波,亦为心房去极过整体心电向量的表现,检测电极和心房综合心电向量轴间的长度以及相对部位的差异,会使P波的状态以及波动幅度出现改变[9]。而三向瓣膜式PICC导管属于前部存在圆润封闭三向瓣膜式、装有防止反流设备特殊设备。经有关学者的研究发现,应用自然垂降生理盐水注法,能够激活瓣膜开放状态,促进导管头端定位的精准性以及稳定程度,有效减少P波断裂的发生率,可适用于众多患者群体中。进而增加腔内心电图定位技术的应用范围[10]。
研究发现,两组患者假阳性率、阳性率无显著差异(P>0.05);两组阴性率具有显著差异(P<0.05);常规组患者PICC导管尖端到位率和理想率显著低于研究组(P<0.05);研究组心率失常发生率低于常规组,但差异不具有统计学意义(P>0.05)。
综上所述,三向瓣膜式导管放置应用心电图引导PICC腔内尖端定位技术,具有实时定位、降低辐射影响、避免出现走行异位情况、操作流程便捷等优势,并且操作不需要放射影像学进行辅助工作,便于护理干预的实施。
