急性A型主动脉夹层患者围术期血小板动态变化与预后相关性分析
2020-04-17李呈龙
金 祺 李呈龙 樊 凡 刘 楠
急性主动脉夹层是近年来心脏外科的常见重症疾病之一,病情凶险,死亡率高,进展快是急性主动脉夹层疾病的特点。已有的研究表明,住院年龄、性别、药物治疗方案、血钾水平等均对急性主动脉夹层预后有影响[1-2]。主动脉夹层的发病过程伴随有血小板消耗,目前国内外文献对急性主动脉夹层患者PLT水平与预后的相关性鲜有报道。有文献表明,急性A型主动脉夹层术前PLT≤119 ×109/L住院死亡率风险明显增加[3],但并未就患者围术期血小板变化以及血小板水平与相关并发症的发生进行分析与探讨。本研究通过回顾性观察及分析,研究急性A型主动脉夹层围术期血小板水平与死亡率及并发症的相关性。
资料与方法
1.研究对象 选取首都医科大学附属北京安贞医院,2016年12月至2017年12月,于我院诊断为急性A型主动脉夹层并急诊行手术治疗的患者。
2.手术与围术期管理 入院患者完善病史采集,术前检查,按照首都医科大学附属北京安贞医院主动脉夹层急诊诊疗流程入手术室行急诊手术。根据病情不同,选择术式不同,包括Bentall+Sun’s、升主动脉替换+Sun’s、Bentall+部分主动脉弓替换、升主动脉替换+部分主动脉弓替换及单纯Bentall术。术后于心外科重症监护室 (ICU) 按照首都医科大学附属北京安贞医院心外大血管术后诊疗常规行术后监护,监测生命体征,血气离子及血常规、生化、凝血功能监测,预防性抗炎、容量管理、呼吸支持及心功能辅助治疗,必要时行体外膜式氧和(ECMO)治疗,急性肾功能不全患者视尿量情况及肌酐水平决定是否行连续性血液净化(CRRT) 治疗,对于术后PLT水平低于50 ×109/L的患者,联系输血科预约血小板进行输注,每次1个治疗量,输注后第二天进行复查,如PLT水平仍低于50 ×109/L则继续输注。
3.信息采集 收集211例患者术前病史资料,包括年龄、性别、手术史、既往史等基本资料,术前血常规、凝血五项等检验结果;术后于ICU住院期间动态跟踪并记录患者术后即刻及术后ICU滞留期间每日PLT,选取术后PLT最低值 (PLTmin) 代表本研究中术后血小板水平;住院期间并发症及住院生存情况,本研究中所有并发症包括: 引流增多二次开胸、呼吸功能不全 (包括ARDS、低氧血症、气胸、术后新发胸腔积液)、肺部感染、神经系统并发症 (神经系统并发症包括各种原因引起的神志不清、昏迷、脑梗死、脑出血、截瘫及四肢肌力异常)、急性肝功能不全、急性肾功能不全、心律失常、心功能不全、血行性感染、休克;统计ICU住院时间。
4.统计学方法 应用SPSS 24.0软件进行统计学分析。正态分布计量资料以均数±标准差表示,两组比较采用t检验;非正态分布资料采用中位数及四分位数间距(P25,P75)表示,采用非参数检验 (Mann-Whitney检验);计数资料采用频数及(率)表示,两组比较采用χ2检验。Logistic回归分析可能影响预后的变量。以P<0.05为差异有统计学意义。
结 果
1.术前一般情况 回顾性分析2016年12月至2017年12月,诊断为急性A型主动脉夹层并急诊行手术治疗的患者211例,男性160例,女性51例,平均年龄(47.0±11.2)岁,最高年龄80岁,最低年龄23岁。术前高血压病149例(70.6%),冠心病11例(5.2%),糖尿病12例(5.7%),脑血管疾病9例(4.3%),肾功能不全4例(1.9%),长期吸烟史患者92例(43.6%),饮酒史48例(22.7%),术前凝血功能情况: PT: 12.30 (11.60,13.00) s,APTT:29.50(27.30,31.73) s,FDP: 22.53 (9.15,49.77) μg/mL,D-Dimer: 1 916.00 (839.50,3 219.00) μg/L,中位发病时间为24 (15, 48) h,见表1。
2.手术与围术期情况 所有211例患者均行急诊手术,术式包括Bentall+Sun’s (176例)、升主动脉替换+Sun’s (30例)、Bentall+部分主动脉弓替换 (3例)、升主动脉替换+部分主动脉弓替换 (1例)及单纯Bentall术 (1例),10例未经深低温停循环,其余201例患者均于全麻体外循环+深低温停循环下手术治疗,中位手术时间7 (6, 8) h,中位体外循环 (CPB) 时间194 (172, 222) min,中位深低温停循环时间21 (17, 28) min,中位主动脉阻断时间107 (91, 129) min,中位术中失血量1 400 (1 000, 1 800) mL。

表1 术前一般情况
术后返回ICU后,1例行ECMO辅助,住院期间死亡13例 (6.1%)。中位ICU住院时间为2 (1,4) d,最长ICU住院时间17 g,最短ICU住院时间1 d。ICU住院期间并发症,见表2。
3.患者术后血小板水平与临床情况分析 将患者术后血小板水平作为因变量,手术时间、体外循环时间、深低温停循环时间及术中失血量作为自变量进行多元线性回归分析。结果显示,术后血小板水平与手术时间及术中失血量显著相关,手术时间越长,术中失血量越多,术后血小板水平越低 (P<0.05),见表3。
4.患者围术期血小板水平与临床资料的分析 (1)术后PLT最低值水平比较,死亡组术后血小板最低水平明显低于存活组[ (30.4vs. 75.7)×109/L,P=0.003]。以ICU住院时间3 d为界对比,ICU住院时间延长组 (3 d及以上) 术后血小板水平明显低于ICU住院时间正常组患者 [(38.7vs. 83.0)×109/L,P<0.001]。 211例患者于ICU住院期间,并发症高危组 (ICU住院期间发生3及3种以上并发症) 术后血小板水平明显低于并发症低危组[ (26.4vs. 78.0)×109/L,P<0.001]。围术期血小板水平呈下降趋势,图1。
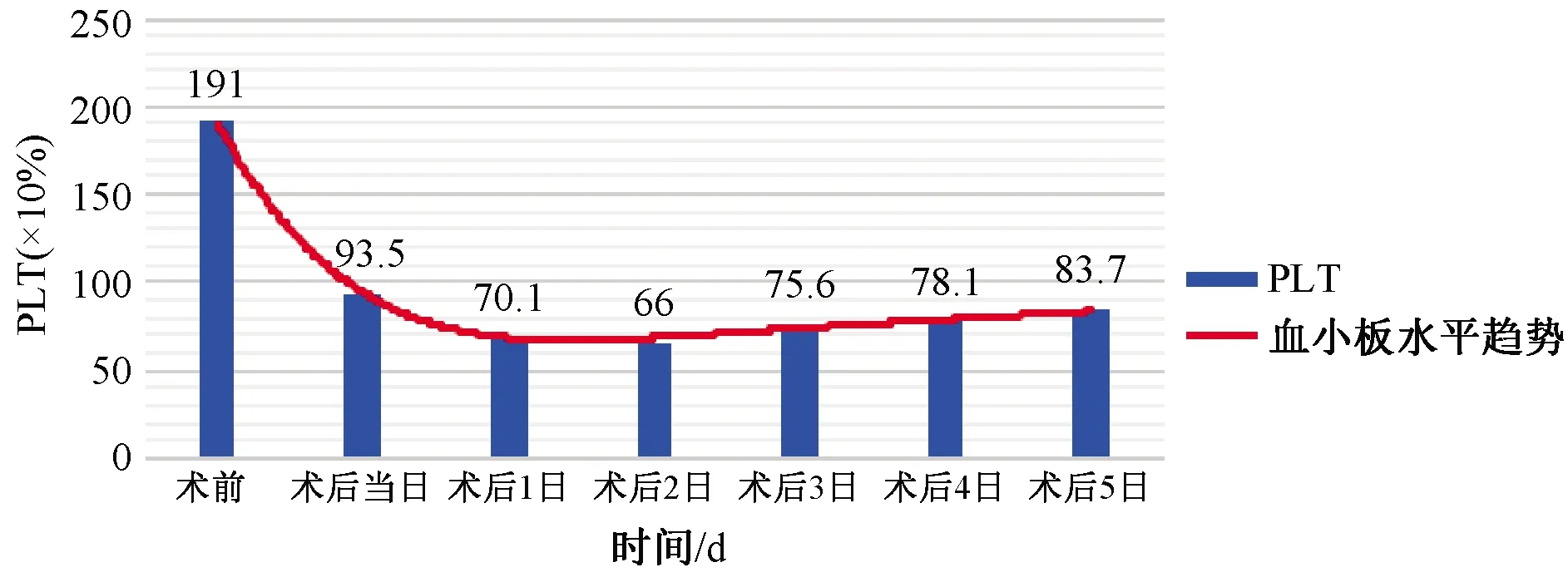
图1 211例患者围术期血小板变化趋势图
(2)以并发症发生与否分组,比较各组间术后血小板水平的差异性 结果显示,除术后心功能不全及休克以外,其余各并发症中,发生与未发生患者间血小板水平均有显著差异。根据患者术后是否进行CRRT治疗,术后行CRRT治疗患者血小板水平明显低于术后未行CRRT治疗患者[ (22.7vs. 78.0)×109/L,P<0.001],见表4。
(3)影响术后临床结果的单因素及多因素分析 以出住院死亡、ICU住院时间延长、术后并发症增多为因变量,以术后血小板水平 (PLTmin)、住院年龄、性别 (男性)、术前病史、吸烟史、饮酒史、术前FDP水平、术前D-Dimer水平为协变量,进行单因素二元Logistic回归分析,取结果中P≤0.2的各影响因素为: 住院死亡可能受PLTmin(OR=0.975, 95%CI:0.956~0.994,P=0.01)、有高血压病史 (OR=2.173, 95%CI:0.700~6.751,P=0.179)、吸烟史 (OR=0.461, 95%CI:0.145~1.458, P=0.187) 影响;ICU住院时间延长可能受PLTmin(OR=0.983, 95%CI:0.976~0.990,P<0.001)、年龄 (OR=1.025, 95%CI:1.000~1.051,P=0.053)、术前FDP水平 (OR=1.004, 95%CI:1.000~1.008,P=0.078) 影响;术后并发症增多可能受PLTmin(OR=0.963, 95%CI:0.944~0.981,P<0.001)、年龄 (OR=1.055, 95%CI:1.011~1.102,P=0.015)、饮酒史(OR=3.035, 95%CI:0.681~13.524,P=0.145)影响。
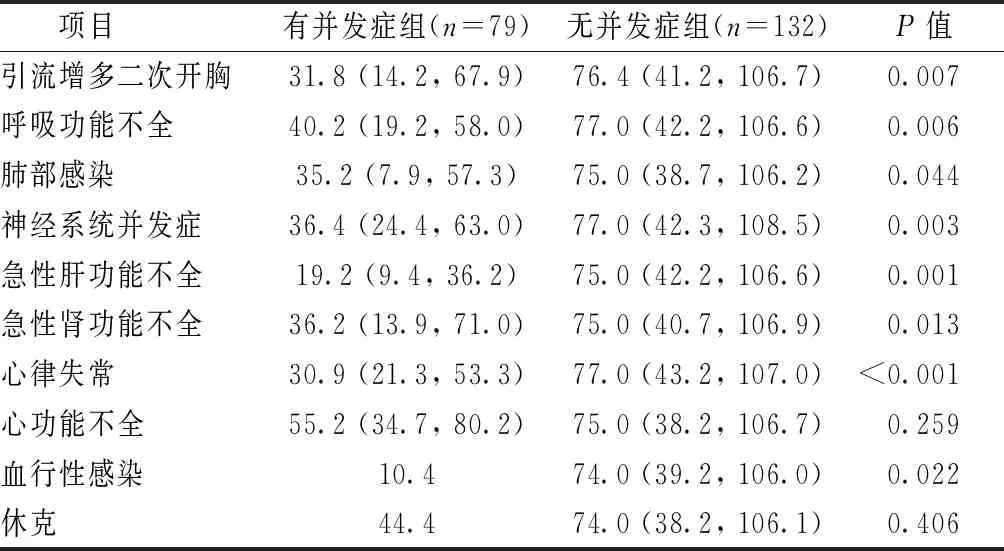
表4 两组术后血小板水平比较[M(QR), ×109/L]
将上述影响因素纳入多因素二元Logistic回归方程,分别得出住院死亡、ICU住院时间延长、术后并发症增多与各影响因素间回归分析结果为:PLTmin与住院死亡、ICU住院时间延长、术后并发症增多相关,术后血小板水平越低,住院死亡风险越高 (OR=0.976, 95%CI:0.957~0.995,P=0.016),术后ICU住院时间延长风险越高 (OR=0.984, 95%CI:0.977~0.991,P<0.001),术后并发症增多风险越高 (OR=0.966, 95%CI:0.948~0.985,P<0.001),见表5。
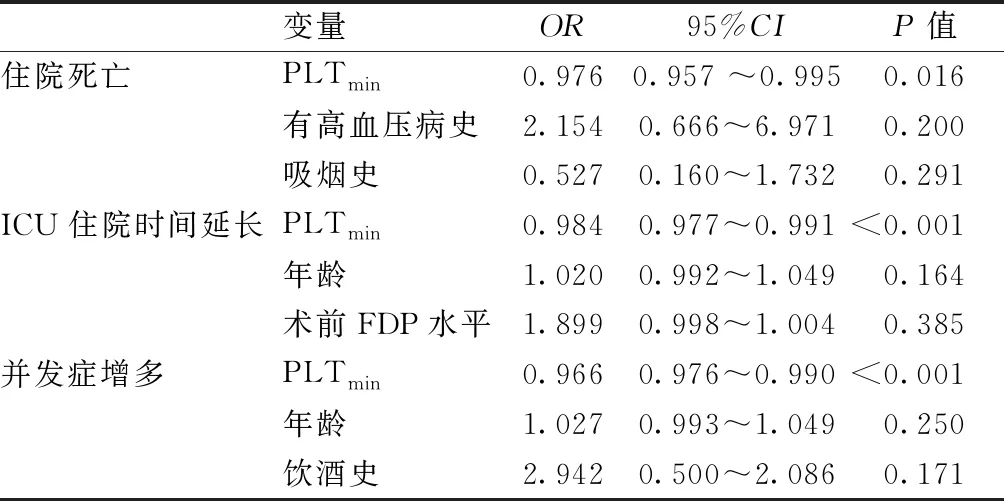
表5 影响术后因素的多元Logistic回归分析结果
该结果表明,术后血小板水平与急性A型主动脉夹层预后相关,术后PLT每增加1×109/L,住院死亡率约可降低2.4%,ICU住院时间延长风险约降低1.6%,术后并发症增多的风险约降低3.4%。
讨 论
本研究回顾性分析了急性A型主动脉夹层患者围术期血小板变化与患者预后的关系。发现术后血小板最低水平越低,术后患者住院死亡率越高,ICU住院时间越长,术后并发症发生可能越多,同时,术后血小板水平与手术时间及术中失血量密切相关。与以往的研究相比,更准确的评估了患者围术期风险。为急性A型主动脉夹层患者术后危险程度的分类,针对不同危险级别采取不同治疗方案提供帮助,并对高危患者术后监测重点提供参考价值。
本研究发现急性A型主动脉夹层术后血小板有显著降低,以围术期血小板水平均值来说,术后当日较术前血小板水平下降约51.0%,术后第一天较术后当日下降约25.0%,术后第二天血小板水平最低,如图1所示,可能与以下原因有关: ① 在急性A型主动脉夹层患者中,血小板及凝血纤溶系统会被激活,血小板的减少与假腔血栓形成时大量的血小板消耗有关。急性主动脉夹层患者D-dimer水平超过3 000μg/L,提示血栓形成及纤溶活动明显,可能会影响到术后血小板水平及凝血功能[4]。② 急性A型主动脉夹层患者行急诊手术时,手术创伤大,手术过程往往需要深低温停循环状态选择性脑灌注以增加脏器及脊髓保护,然而低温条件加上手术时间长会造成严重的凝血功能异常,导致术中失血量增多,血液成分丢失;同时,体外循环系统通过激活组织因子及凝血因子VIIa的表达,激活全身凝血系统,造成凝血因子及血小板的消耗[5]。
术后CRRT治疗加重血液成分破坏。主动脉夹层术后急性肾损伤(AKI)是术后心脑血管并发症的重要预警信号,发生率约18%~67%[6]。急性A型主动脉夹层所致AKI患者病死率为15%~30%,是未发生AKI患者的10~20倍[7]。CRRT在AKI的治疗中已经广为应用。应用CRRT导致重症患者血小板水平下降可能的原因是CRRT滤器造成的机械性破坏以及肝素诱导的血小板减低[8]。不过,对心脏手术患者来说,因手术过程、体外循环的应用均可能导致血小板减少,在诊断上有一定困难[9],本研究纳入的患者中,没有确诊或是疑似为HIT的患者。我们的研究发现,术后行CRRT治疗患者的血小板水平明显低于未行CRRT治疗患者的血小板水平,其差异具有统计学意义。
主动脉夹层患者因凝血功能异常可能引起术后引流量相对增多,而术后低血小板水平更加剧了渗血、出血等并发症的发生。术后成分输血有助于纠正低血小板、低红细胞水平,且减少术后出血的发生,联合输入凝血酶原及纤维蛋白原,可减少术后出血的发生[10]。我们本次研究中,对术后血小板水平低于50 ×109/L的患者均进行了血小板输注。
我们研究发现,在70例进行血小板输入的患者中,2例患者发生术后感染 (血行性感染与肺部感染患者总和n=6, 33.3%);6例患者术后发生急性肾功能不全 (n=11, 54.5%)。有研究发现,输入超过1个治疗量的血小板增加肾损伤发生和心房颤动发生概率,延长住院时间[11];血小板输入也是ICU获得性感染的相关因素[12],引起感染的一个重要原因是血制品输入导致的炎性因子释放,降低免疫系统功能,引起感染相关并发症。输入血制品后可能造成肾实质缺氧,从而引起肾小球功能受损[13]。
输血相关性急性肺损伤指的是血液制品输入后6 h内发生的肺损伤,死亡率高达20%。其病理改变为肺毛细血管通透性急剧增加,大量体液渗入肺泡,造成体液丢失严重[14]。在我们本次的研究中,70例术后进行血小板输入的患者中,术后发生呼吸功能不全的有9例,占术后呼吸功能不全患者总人数 (n=17,52.9%)。
血小板输入引起肺损伤目前普遍认为与三种因素相关[15]: ①储存血小板的血浆内含有相关抗体;② 血小板储存过程中会产生某些可溶性的介质,这些介质聚集后可能会诱发肺血管内中性粒细胞聚集;③血小板在储存过程中本身也许会发生变化。
我们研究发现,术前血小板水平与患者死亡率之间并无相关性,这与阜外医院黄毕等[3]的研究结果似乎有些不同。但我们的研究对象是所有急性A型主动脉夹层经急诊手术的患者,所统计的结果是术后死亡率,两中心在患者选择、手术方式选择及术后监护措施方面可能会有不同,研究结果可能会有偏差。我们的研究表明,在急性A型夹层行急诊手术治疗的患者中,术后血小板水平越低,住院死亡率越高,可能发生的术后并发症越多,ICU住院时间越长,术后血小板水平与手术时间及术中失血量相关;术后血小板水平与急性A型主动脉夹层的近期预后有显著相关,我们猜测其与急性A型主动脉夹层的远期预后可能也有相关性,但仍需进一步研究证明,更准确的研究结果仍需多中心的研究支持进一步证明。
