超声诊断甲状腺癌颈部淋巴结转移的特点及其临床诊断价值研究
2020-04-16张慧晶
张慧晶
(山西省大同市第五人民医院 超声诊断科,山西 大同)
0 引言
甲状腺癌(Thyroid cancer,TC)是青少年和青年(15-39 岁)人群中最常见的癌症之一,占所有侵袭性肿瘤的13%,呈现出持续增长的趋势[1]。甲状腺切除术是治疗TC 的一种适用范围较广的手段,可有效抑制肿瘤的繁殖和生长,但部分患者会出现颈部淋巴结转移的不良预后,严重影响患者生存率,术前确认淋巴结是否转移对治疗方案的选择至关重要[2,3]。目前,甲状腺癌病变的术前超声检查是诊断颈部淋巴结转移的实用和有效工具[4],通过对我院150 名行甲状腺切除术的甲状腺癌患者进行分析,探讨超声诊断对甲状腺癌颈部淋巴结转移的利弊,分析其特点,挖掘临床诊断价值。
1 资料与方法
1.1 临床资料
选择2018 年1 月至2019 年1 月我院收治的行甲状腺切除术的甲状腺癌患者150 例作为研究对象,将患者按术后是否有淋巴结转移分为两组,分别为常规组(未出现转移,n=30)和转移组(有颈部淋巴结转移,n=10),所有患者均病情稳定,术前经超声检查,术后进行病理检测,将合并有其他肿瘤以及患有结核、局部感染或全身性感染的病人排除。常规组有男性患者78 人,女性患者42 人,均龄(43.2±13.4)岁;转移组有男性患者18 人,女性患者12 人,均龄为(41.2±15.4)岁,差异均不显著。
1.2 方法
行甲状腺切除术前,用超声检测仪对患者颈部淋巴结进行扫描检测,记录颈部淋巴结大小、形态、位置、有无钙化等指标,同时检测血流分布情况,血流阻力指数等,观察内部结构、回升、晕圈及边缘在两组之间的统计学差异;术后进行病理检测,将其与超声检测作对比,计算出超声检测的准确性、特异性及敏感度。
1.3 统计学处理
采用SPSS 22.0 统计软件对数据资料进行分析,正态分布计量资料以(±s)表示,采用单因素方差分析;计数资料采用χ2检验;P<0.05 为差异有显著性。
2 结果
2.1 两组患者超声诊断结果的准确度、特异度和敏感性对比
实验中,经超声检测150 例患者中颈部淋巴结转移的有251枚,未转移性淋巴结有205 枚;经术后病理诊断结果检测,转移性淋巴结有250 枚,未转移性淋巴结有206 枚,超声检查诊断甲状腺颈部淋巴结转移的准确度为83.55%((206+175)/456),特异度为84.95%(175/206),敏感性为82.40%(206/250),见表1。

表1 两组患者超声诊断结果的准确度、特异度和敏感性比较
2.2 两组患者超声诊断影像学征象差异对比
由下表2 可知,常规组非转移性淋巴结有30 枚,边缘破损率为40.0%,内部微钙化为13.3%,门部回声不均匀为30.0%;转移组淋巴结转移的有220 枚,边缘破损率为45.4%,内部微钙化为19.5%,门部回声不均匀为60.6%,且常规组的均低于转移组,动脉流速无统计学意义(P>0.05)。(见表2)。
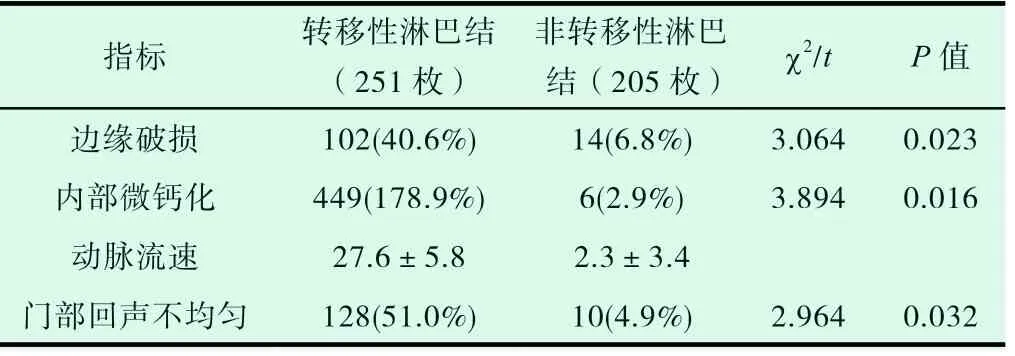
表2 超声对转移性淋巴结与非转移性淋巴结特征比较(枚,% )
2.3 超声诊断对甲状腺淋巴结转移个数的比较
由以下表3 结果可知,在150 例甲状腺癌患者中,病理诊断结果有51 例患者属于单个淋巴结转移,99 例患者属于多个淋巴结转移,超声诊断单个淋巴结转移阳性的概率为41.2%,多个淋巴结阳性的概率为83.8%,由此可知,超声检测对多个淋巴结转移的检出率远高于单个淋巴结检出率,且二者具有统计学差异,见表3。
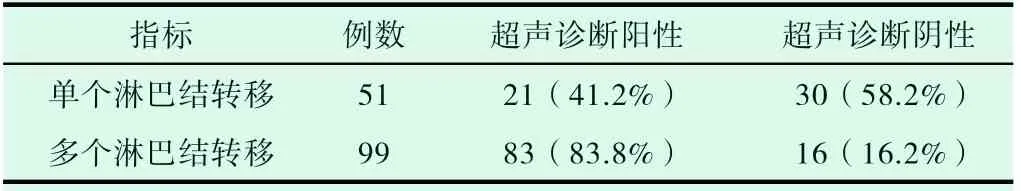
表3 两组患者饮食行为、用药行为及运动行为的比较
3 讨论
目前,甲状腺癌的发病率逐年增加,颈部淋巴结转移的可能性巨大,在手术过程中,漏扫淋巴结的概率变高,会严重影响患者预后的生存质量[5,6]。所以,在进行甲状腺癌手术前,评估淋巴结是否转移已经成为不可忽略的环节,应该引起大家足够的重视[7]。
超声检查操作简便,无创伤,安全系数高,可以重复操作,已经成为甲状腺癌患者术前评估病情的首选影像学检查方法[8]。通过对肿瘤细胞边缘破损程度、内部微钙化、门部回声均匀程度和动脉流速等的检测,评估淋巴结转移情况,为患者提供更好的治疗方案;此外,由上述结果可知,超声检测的准确性、敏感性和特异性都可满足临床需求,在各类疾病的诊断中都有很好的应用,与其他学者报道一致[9]。
综上所述,在甲状腺癌患者进行肿瘤切除术后,应大力推行超声诊断,对患者进行动态跟踪,评估患者淋巴结转移情况,及早调整方案,保障患者安全状况。
