RASS 与SAS 镇静评分在AECOPD 有创机械通气患者中的应用分析
2020-04-16刘晓彤辛怡明张红媛熊民兴程爱斌
刘晓彤,辛怡明,张红媛,熊民兴,程爱斌
(华北理工大学附属医院重症医学科,河北 唐山)
0 引言
慢性阻塞性肺疾病晚期急性发作时常发展为呼吸衰竭,此时常规治疗手段效果差,需予以有创机械通气治疗以迅速改善通[1]。由于有创机械通气患者在接受治疗过程中必然经历多种伤害性刺激,因此适度的镇静治疗在ICU 接受有创机械通气患者的治疗过程中占据重要地位[2]。对于AECOPD 患者而言,由于其独特的解剖及病理生理特征,对适镇静的精准化及特异性要求较高[3]。2018年《中国成人ICU 镇痛和镇静治疗指南》强烈推荐使用RASS、SAS 评分作为成人ICU 镇静评估工具[4]。目前对RASS 评分与SAS 评分系统的应用比较的报道也较少。而二者对慢性阻塞性肺疾病急性加重期机械通气患者镇静深度评价的区别更有待进一步证实。2018 年11 月至2019 年11 月,我们观察了RASS 及SAS 镇静评分在AECOPD 有创机械通气患者中的应用效果。现报告如下。
1 资料与方法
1.1 临床资料
选取2018 年11 月至2019 年11 月入住华北理工大学附属医院重症医学科明确诊断为AECOPD 同时需有创机械通气治疗的患者作为研究对象。共80 例,其中男55 例、女25 例,年龄65-84 岁。纳入标准:1)明确诊断为AECOPD 且符合ACECOPD 患者行有创机械通气指证;2)符合ICU 收治指证:APACHE Ⅱ评分≧8 分或患者已出现意识改变、低氧血症及呼吸性酸中毒持续存在并进行性加重的症状;3)预计有创机械通气时间大于48 小时。排除标准:1)入院前有长期服用抗精神病药或镇静药物病史;2)48 小时内可能转出或死亡的患者;3)存在严重血流动力学不稳、休克、急性心梗、心衰的患者;4)存在应用右美托咪定及阿片类药物禁忌的患者;5)研究过程中家属放弃治疗的患者;6)已经出现MODS 的患者。采用随机数字表法将符合研究的病例随机分为R、S 两组,每组40 例。R 组男性28 例、女性12 例,年龄(73.38±8.62)岁,BMI(20.46±2.00)kg/m2,入室PaCO2(102.74±8.38)mmHg、APACHE Ⅱ评分(18.4±6.20)分,高血压患者23 例,糖尿病患者18 例;S 组男性27 例、女性13 例,年 龄(72.46±9.33)岁,BMI(20.32±1.79)kg/m2,入 室PaCO2(101.93±7.24)mmHg、APACHE Ⅱ评分(19.52±5.8)分,高血压患者25 例,糖尿病患者16 例。两组患者性别、年龄、BMI、入室PaCO2、APACHE Ⅱ评分、高血压、糖尿病患病情况差异无统计学意义(P>0.05),具有可比性。本研究符合医学伦理学标准,经过本院伦理委员会的审查,并获得入选患者家属知情同意。
1.2 研究方法
1.2.1 实验方案
所有纳入研究的患者入ICU 后立即给予积极内科治疗,行经口气管插管,呼吸机模式设为压力控制通气模式,通气频率为13-15 次/min,吸呼比设置为1:2-3,流量触发灵敏度1-3L/min。在保证潮气量达到6-8mL/kg 的情况下调整支持压力。PEEP 设置为不超过PEEPi 的80%。根据病情变化调整呼吸机模式、参数。对两组患者均通过CPOT 评分调节镇痛药物,使其分数均处于0-2 分。两组均以浅镇静为目标导向施行程序化镇静。予以右美托咪定负荷剂量1μg·kg-1,给药时间至少10min,维持以 0.3-0.5μg·kg-1·h-1静脉泵注。R 组患者应用RASS 评分系统评估镇静深度,目标镇静深度处于-2-1 分,S 组患者应用SAS 评分,目标镇静深度处于3-4 分。每2 小时进行一次镇静评估,若深度处于目标分值范围,则维持目前用量,并继续每两小时进行评估。若R 组RASS 评分大于1 分,S 组SAS 评分大于4 分,则予以追加右美托咪定0.05μg·kg-1·h-1,1 小时后再次进行评估直至达到目标深度后;若R 组RASS 评分小于-2 分,S 组SAS 评分小于3 分,则需减少给药剂量,甚至短暂停药。两组患者均采用每日唤醒策略,唤醒期间采用CAM-ICU 进行评估,若患者能耐受叫醒,可继续维持;若清醒过程出现躁动或不配合,予以停药前剂量50%开始给药,按上述镇静给药流程予以追加药物,至调整至目标镇静范围。
1.2.2 观察指标
(1)记录两组开始镇静前(T0)、镇静后1h(T1)、4h(T2)、12h(T3)、24h(T4)、48h(T5)的生命体征[ 心率(HR)、平均动脉压(MAP)、呼吸频率(f)] 及呼吸动力学指标[ 平台压(Pplat)、内源性呼气末正压(PEEPi)、潮气量(Vt)、气道阻力(Raw)]以及动脉血PaCO2;(2)记录两组镇静药物应用剂量、有创机械通气时间、带管时间、ICU 住院时间;(3)记录两组ICU 住院期间不良事件[镇静过度、镇静不足、呛咳、人机对抗、非计划性拔管、呼吸机相关性肺炎(VAP)、深静脉血栓(DVT)、谵妄]的发生例数。
1.3 统计学方法
采用Excel2013 建立数据库,SPSS 17.0 统计软件对所得数据进行统计学分析,正态分布的计量资料以均数± 标准差来表示,组间差异比较采用t 检验,组内变量比较采用配对样本t检验;计数资料组间差异采用χ2检验或Fisher 确切概率法,非正态分布采用中位数表示,两组比较采用非参数检验。
2 结果
2.1 两组患者生命体征的比较
见表1。
2.2 两组患者呼吸相关指标比较
见表2。
表2 两组患者呼吸相关指标的比较
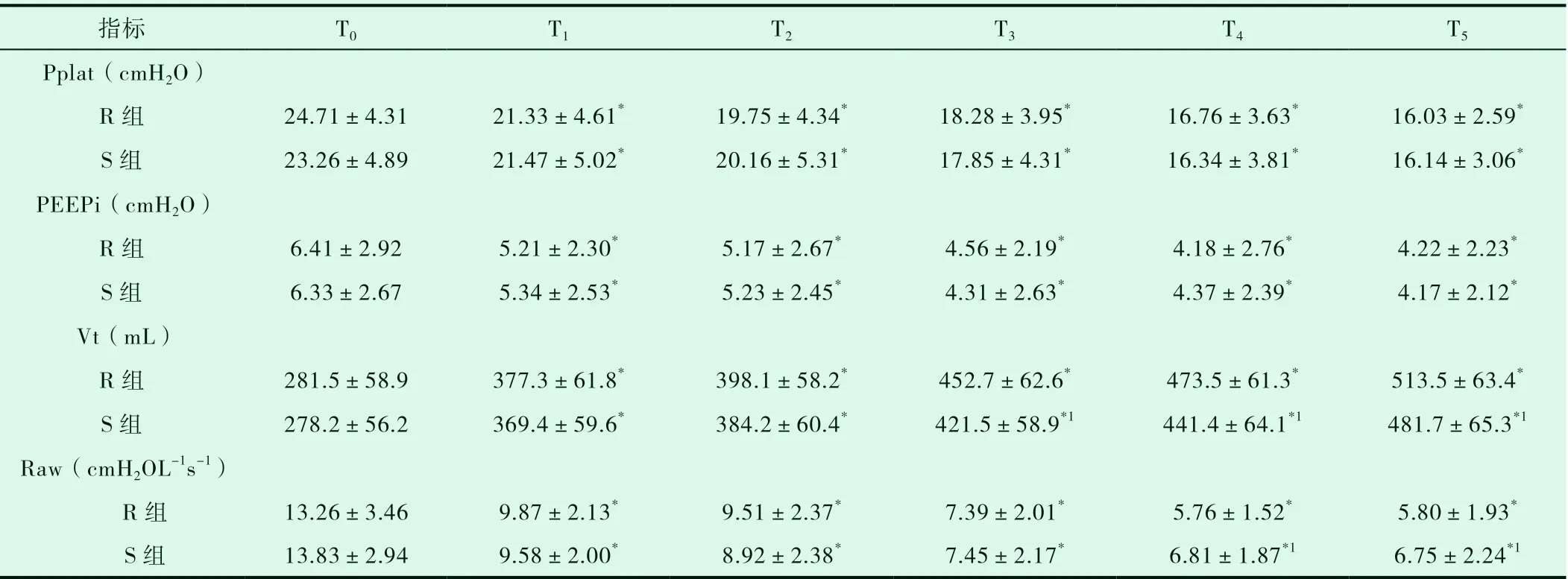
表2 两组患者呼吸相关指标的比较
注:与T0 相比,*P<0.05,与R 组相比,1P<0.05
?
2.3 两组患者镇痛、镇静药物应用总剂量、镇静时间比较
见表3。
表3 两组患者镇痛、镇静药物用量、有创机械通气时间、带管及ICU 住院时间对比

表3 两组患者镇痛、镇静药物用量、有创机械通气时间、带管及ICU 住院时间对比
注:与R 组对比,#P<0.05
?
2.4 两组患者不良事件发生情况比较
见表4。

表4 两组患者不良事件发生情况的比较(n=40)
3 讨论
慢性阻塞性肺疾病有创机械通气患者的治疗体系中镇静治疗必不可少,而近年来,浅镇静策略已成为ICU 有创机械通气患者的主流镇静方案,但在实际临床应用上则有时会出显由于镇静深度监测不及时、监测标准不统一,而出现镇静过度或镇静不足的情况发生[5]。这就需要可信度较高的镇静深度评价标准、规范化的评价流程以及医护人员及时的监测。COPD 的患者,慢性炎症反应累及气道,使Raw 增大,延缓肺内气体的排出,造成了功能残气量增加。其次,COPD 患者肺弹性回缩力下降,呼出气流的驱动压降低。这两个因素使COPD 患者在呼气时间内肺内气体呼出不完全,形成动态肺过度充气(DPH)。由于DPH,呼气末肺泡内残留的气体过多,此时呼气末肺泡内呈正压,即为内源性呼气末正压[6]。此时患者必须首先产生足够的吸气压力以克服PEEPi,这也增大了吸气负荷,导致COPD 患者更易出现呼吸肌的疲劳。而当进展为AECOPD 时,上述呼吸力学异常进一步加重,DPH 进展,从而导致恶性循环病情进一步加重[7-8]。因此,AECOPD 机械通气时更易出现人机对抗,增加氧耗,易导致呼吸肌疲劳,加重呼吸衰竭或延迟撤机。在施行以浅镇静为目标导向的程序化镇静过程中,探究最适宜的镇静深度、及时准确的镇静深度评估方法以及针对此种疾病特异性镇静评估工具的重要作用在AECOPD 患者治疗过程中尤显突出。RASS 及SAS 评分均是目前临床上常用的镇静评价量表[9]。二者作为指南强烈推荐ICU 镇静评估工具,虽广范应用,但并未针对病种进行详细区分。随着医疗水平的发展,精准化、个体化医疗的重要性日益增长,因此探究最适于慢性阻塞性肺疾病急性加重期机械通气患者的镇静评分工具具有重要意义。
在本研究中,患者在未予以镇静治疗前,患者呼吸浅快,有效肺泡通气量不足,存在动态肺过度充气、呼吸肌疲劳加重,机体处于严重的氧供需失调及人机不协调状态,且由于机体缺氧及有创通气刺激,也导致血压、心率升高,增加了心肺负担。为避免病情进一步恶化,在予以对症治疗同时,应及时予以镇痛镇静治疗[10]。在予以镇痛、镇静药物后,各项指标均较镇静前明显好转。对于AECOPD 患者而言,其病情加重的重要原因即为有效通气量的不足,二氧化碳潴留,但过大的MV 又会导致DPH 的进一步加重和气压伤的发生,不利于病情的控制,DPH 的加重主要表现为PEEPi 及Pplat 升高[11]。因此,对于此类患者,要在不加重PEEPi及气道压的前提下,配合一定的通气频率以保证基本的分钟通气量,以改善呼吸性酸中毒,减少DPH 及其不利影响。而本研究结果表明,R 组患者在T3-T5时f、Vt、Cd 高于S 组,两组患者各时间点的Pplat、PEEPi 无差异,且在T4、T5时间点R 组的动脉血二氧化碳分压小于S 组,因此考虑采用RASS 镇静评分指导镇静治疗可在不加重DPH 的情况下,使患者的通气量适当的增大,且促进了二氧化碳的排出,对病情缓解有积极作用。COPD 的患者本身存在着气道狭窄的病理改变,气道阻力大,而急性发作期,气道分泌物更多,行机械通气患者需较长时间卧床、镇静,自主咳痰能力差,而镇静药物的应用在一定程度上也会影响气道的自净能力及生理性防御能力[12-13]。患者气道峰压变化主要受气道阻力、胸肺弹性阻力和PEEPi 的影响,平台压主要受胸肺弹性阻力和PEEPi 的影响[3],两组PEEPi、Pplat 无差异。予以镇静治疗后两组患者Ppeak 及Raw 均呈下降趋势,R 组下降较S 组显著,R 组于T4、T5时间点Raw 小于S 组,表明R 组患者气道阻力小于S 组,考虑采用RASS 评分评估镇静深度单位时间镇静药物用量少,对患者气道保护性反应的抑制小,深部痰液引流情况较好,有助于减小气道阻力,降低呼吸负荷及耗氧量,与此同时为控制感染创造有利条件[14]。
此次研究显示,两组患者单位时间瑞芬太尼应用的总剂量无差异,考虑两组患者镇静药物应用剂量未受镇痛药物用量影响,具有可比性;研究结果显示R 组患者在T2-T5时MAP、HR 均高于S组,且R 组患者单位时间右美托咪定用量较少,考虑R 组患者镇静深度较S 组偏浅,但并未增加镇静不足、呛咳、人机对抗、非计划性拔管、谵妄等不良事件发生率。且结果表明应用RASS 镇静评分指导镇静治疗的患者有创机械通气时间、带管时间、ICU 停留时间均少于采用SAS 镇静评分的患者,镇静过度情况发生较少,VAP、DVT 的发生率较低。因此对于AECOPD 行有创机械通气的患者,应用RASS 镇静评分,能在应用较小镇静药剂量的情况下,达到更适于此类患者的、更益于患者病情缓解的镇静状态。为患者的后续治疗提供了宝贵的时间,进而有利于患者机体功能的恢复,能使患者更积极地配合医务人员的治疗,进而提高了患者的治愈率,改善患者预后,使患者明显受益。
综上所述,对于AECOPD 行有创机械通气的患者,RASS 镇静评分的效果较好,能在减少患者镇静药的使用剂量的情况下,达到最适于患者病情恢复的镇静状态,有效缩短有创机械通气及ICU停留时间,值得在今后临床工作中进一步深入研究及推广使用。
