浅谈经阴道超声诊断子宫内膜息肉效果
2020-04-15迟文静师莉莉
郑 帅,迟文静,师莉莉
(北京市海淀区妇幼保健院 北京 100080)
育龄期女性常见疾病中子宫内膜息肉具有较高的发病率,主要是因为患者腺体局限性增生隆起以及子宫内膜纤维间质隆起构成[1]。子宫内膜息肉会造成流产、继发性不孕症、不规则阴道流血、月经过多等症状,严重的会引起癌变,在一定程度上威胁患者的身体健康[2]。为了促使子宫内膜息肉疾病的持续发展、恶化得到抑制,防止患者出现不孕症状,及时寻求一种有效的检查方式进行诊断是必然的发展趋势。本文对我院收治的子宫内膜息肉患者采取经阴道超声进行诊断,现将诊断效果总结如下。
1 资料与方法
1.1 一般资料
资料收集时间:2019 年1 月—2019 年12 月,收集此阶段内到我院接受治疗的90 例子宫内膜息肉患者作为研究对象,所有患者均通过术后病理检查给予确诊。最小年龄为22 岁,最大年龄为60 岁,平均年龄为(40.55±5.58)岁;病程为2 个月~10 个月,平均病程为(5.12±1.11)个月;患者入院时主诉存在绝经后阴道出血、原发性不孕、阴道不规则流血、月经持续时间过长、月经过多等症状;所有患者对本次研究均知情同意,且自愿接受检查,在超声检查同意书上签字同意。
1.2 方法
本组研究对象均通过经阴道超声、腹部超声进行检查,选择迈瑞DC-8 超声诊断仪作为检查仪器,经阴道超声探头频率为10MHz、腹部超声探头频率为3.5MHz。首先开展腹部超声检查,要求患者维持膀胱处于充盈的状态,选择仰卧位体位开展腹部超声检查,完成腹部超声检查之后要求患者将膀胱排空,随后选择膀胱截石位体位开展阴道超声检查,在开展阴道超声检查之前在阴道探头内套入一次性避孕套,接着在阴道内缓慢的置入探头且往宫颈外口位置抵达。通过常规二维超声开展多方位、多角度的子宫扫查工作,接着对子宫血流信号特征、肌层回声特点、内膜回声特点、子宫大体形态等进行观察,若声像图提示存在可疑病变位置或者病变,应该开展彩色多普勒超声显像检查,对病灶的内部血流信号、病灶周边、病灶回声、病灶大小、病灶数目、病灶形态、病灶位置等进行观察。
1.3 临床观察指标
对比腹部超声、经阴道超声与病理检查的诊断符合率,同时对≤1cm 病灶检出率、病灶数目检出率进行计算。
1.4 统计学分析
采取SPSS22.0 统计学软件完成各项数据的分析统计工作,采取P<0.05 表示各项数据对比差异明显,有统计学意义。
2 结果
腹部超声检查中76 例诊断符合,73 例检出≤1cm 病灶,72 例检出病灶数目正确;经阴道超声检查中85 例诊断符合,84 例检出≤1cm 病灶,83 例检出病灶数目正确,经阴道超声检查的诊断符合病例数与病灶检出病例数明显多于腹部超声检查(P<0.05),详见表1。
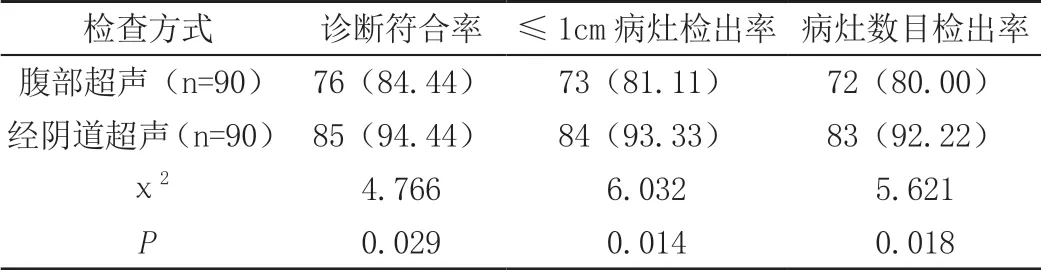
表1 对比诊断符合率与病灶检出率[n(%)]
3 讨论
子宫内膜息肉作为良性瘤样病变疾病,主要是因为间质过度增生与内膜腺体隆起往宫腔内突起而引起的疾病,目前尚未有确切的发病机制,考虑和孕妇产次、激素治疗史、子宫腺肌症、肥胖、宫颈息肉、子宫慢性内膜炎等因素有关系[3]。至少有25%的女性会出现子宫内膜息肉疾病,而此群体中有60%的女性会在绝经之前出现子宫内膜息肉症状,31 岁~50 岁女性是常见的发病人群。超声检查具有廉价、非侵入性、便捷等基本特征,作为子宫病变筛查的首要检查方法[4]。据分析本组研究结果得知,与腹部超声对比,经阴道超声检查用于子宫内膜息肉中能够获得更为理想的诊断效果,其诊断符合率、≤1cm 病灶检出率、病灶数目检出率明显较高(P<0.05);考虑其优势主要体现如下:(1)通过经阴道超声检查能够更加便利的观察子宫的冠状面,和病灶之间有着更近的距离,能够更加准确、清晰的显示较小病灶周边血流信号、病灶内部、病灶和周边组织的关系、显示较小的病灶等,避免出现漏诊的情况;(2)利用经阴道超声检查能够防止盆腔内肠腔气体影响病变观察的情况;(3)患者不需要将膀胱充盈,有利于患者检查[5]。但需要注意的是经阴道超声检查用于未婚女性的检查中会受到一定的限制。
综上所述,子宫内膜息肉患者通过经阴道彩色多普勒超声进行检查具有快捷、方便等基本特征,获得的声像图信息相对的精确,能够为术前定性诊断子宫内膜息肉奠定良好的基础,应该作为子宫内膜息肉的首选治疗方案,若病情需要,应该联合腹部超声进行诊断,以便能提升整体诊断率。
