桥本甲状腺炎患者外周血液MCP-1和CD195水平检测的临床意义及相关性研究
2020-04-06茹平,黄刚
茹 平,黄 刚
(1.西安市第八医院检验科,西安 710061;2.陕西中医药大学附属医院检验科, 陕西 咸阳 712000)
桥本甲状腺炎(Hashimoto’s thyroiditis,HT)是一种由免疫介导的自身免疫性疾病[1]。研究指出,白细胞分化抗原(cluster of differentiation,CD)195和单核细胞趋化蛋白1(monocyte chemotactic protein 1,MCP-1)与甲状腺的免疫紊乱有关[2-3]。笔者通过分析HT患者外周血液MCP-1和 CD195水平的变化与HT 的相关性,进而为HT的临床干预提供依据。
1 材料与方法
1.1 研究对象 选取2017年7月~ 2019年 7月期间在西安市第八医院和陕西中医药大学附属医院就诊的82例HT患者作为研究对象,依据患者甲状腺功能状况分为正常组和甲状腺功能减退(甲减)组。其中正常组40例,女性33例,男性7例,平均年龄46.2±11.7岁,病程2.63 ±3.28年;甲减组42例,女性35例,男性 7例,平均年龄49.3±12.3岁,病程2.79 ±3.17年。HT 诊断标准参照《中国甲状腺疾病诊治指南》[4]:甲状腺弥漫性肿大;血清甲状腺球蛋白抗体或甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPO-Ab)滴度明显升高(>50%)即可诊断;若患者临床表现不典型,则需抗体滴度连续二次 ≥60%,同时患者甲状腺超声结果需呈现弥漫性甲状腺肿大伴低回声。选择35例同期体检健康者作为对照组。排除标准:伴有其他内脏器官恶性肿瘤者;近 3 个月伴有感染者;其他自身免疫性疾病患者。各组研究对象的年龄、性别构成无明显差异,正常组和甲减组的病程比较差异无统计学意义(P>0.05)。本研究已获得西安市第八医院和陕西中医药大学附属医院医学伦理委员会批准,并得到所有研究对象的知情同意。
1.2 试剂和仪器 MCP-1水平检测试剂盒由上海江莱生物科技有限公司提供,CD195水平检测采用 FACS Scan 流式细胞仪(美国 BD 公司),异硫氰酸荧光素标记的鼠抗人CD195抗体购自深圳晶美生物工程有限公司。所有研究对象均接受甲状腺超声检查,采用 Phlip IU22 彩色超声诊断仪(探头频率为10MHz),正常值参考范围为 FT3: 2.7~6.5 pmo1/L, FT4: 11.5~22.7 pmol/L,TSH: 0.35~5.5 uIU/ml, TPO-Ab:0~34IU/ml。
1.3 方法
1.3.1 研究方法:观察所有研究对象的外周血液CD195,MCP-1,TSH,FT3,FT4和TPO-Ab水平的变化,并对研究对象进行甲状腺超声检查.MCP-1水平检测采用酶联免疫吸附法,CD195水平采用流式细胞仪分析,TSH,FT3,FT4及TPO-Ab水平检测采用电化学发光法。
1.3.2 血样采集:所有研究对象禁食12h后被抽取静脉血10ml,分成两管各5ml。将一管血液样本以3 000 r/min 离心分离血清,-20℃保存备用,用于检测MCP-1,TSH,FT3,FT4和TPO-Ab水平,另一管血样用于检测CD195阳性细胞百分比。
1.3.3 外周血液CD195水平检测:将研究对象的静脉血按照1∶1的比例用磷酸盐缓冲液进行稀释,取圆底离心管加入等体积的淋巴细胞分离液,离心分离淋巴细胞.将细胞悬浮液以3 000 r/min离心5min,润洗,并加入异硫氰酸荧光素标记的鼠抗人CD195抗体,避光孵育,采用相同方法制作不加入抗体的阴性对照待测液。采用流式细胞仪分析CD195阳性细胞百分比。
1.3.4 甲状腺超声检查:所有研究对象检查时保持仰卧位,头部抬高将颈前部充分暴露,采用二维超声模式观察甲状腺大小、形态及回声等,测量甲状腺双叶前后径及峡部厚径;然后采用彩色多普勒超声模式观察甲状腺血流情况。显露右侧颈外动脉后,沿颈外动脉追踪其第一分支(甲状腺上动脉),待频谱图像稳定后,叮嘱患者屏住呼吸,取甲状腺上动脉连续三个以上心动周期的谱图图像, 测量其收缩期峰值流速(peak systolic velocity,PSV)、 舒张末期流速及血流阻力指数等指标。本研究选择峡部厚径和PSV指标进行分析.
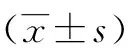
2 结果
2.1 HT患者甲状腺超声分析 见表1。82例HT 患者甲状腺表现为不同程度的弥散性肿大, 53 例患者出现峡部增厚,双侧甲状腺实质回声不均匀增粗、偏高,其中70例患者甲状腺内部可见网格状回声或条索状强回声。甲减组和正常组的峡部厚径及PSV均高于对照组,其中甲减组的峡部厚径和PSV增高更显著,差异有统计学意义(P<0.01)。
2.2 HT患者甲状腺功能分析 见表1。甲减组的血清FT3和FT4水平均显著低于对照组和正常组,而甲减组的TPO-Ab和TSH水平则显著高于对照组和正常组,差异均有统计学意义(P<0.01)。正常组的TPO-Ab水平高于对照组,差异均有统计学意义(P<0.01)。正常组TSH,FT3和FT4水平与对照组比较差异均无统计学意义(P>0.05)。
2.3 HT患者外周血液MCP-1和CD195水平分析 见表1。甲减组和正常组的MCP-1水平和CD195阳性细胞百分比均高于对照组,其中甲减组的MCP-1水平和CD195阳性细胞百分比增高更显著,差异均有统计学意义(P<0.01)。
2.4 相关性分析 在甲减组和正常组中,MCP-1水平和CD195阳性细胞百分比分别呈正相关性(r=0.835,0.819,均P<0.01)。在甲减组中,MCP-1水平和CD195阳性细胞百分比分别与TSH,TPO-Ab,PSV及峡部厚径呈正相关性,而与FT3和FT4水平呈负相关性(rMCP-1=0.827,0.798,0.809,0.772,-0.789,-0.821,均P<0.01;rCD195=0.813,0.803,0.791,0.783,-0.807,-0.843,均P<0.01)。在正常组中,MCP-1水平和CD195阳性细胞百分比分别与TPO-Ab水平,PSV及峡部厚径呈正相关性(rMCP-1=0.772,0.813,0.805,均P<0.01;rCD195=0.763,0.799,0.817,均P<0.01)。
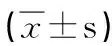
表1 HT患者甲状腺功能和超声及外周血液MCP-1和CD195水平分析
3 讨论
HT是最常见的甲状腺自身免疫性疾病,也是引起甲状腺功能减退的主要原因[5]。研究表明,碘是合成甲状腺激素的重要化学物质,低碘或高碘营养都会增加甲状腺疾病的风险,过量的碘会增加自身免疫性甲状腺炎的发生率[4]。 研究证实MCP-1是趋化因子家族的成员之一,其主要由单核细胞和巨噬细胞分泌[6]。CHEN等[7]研究认为内质网氧化应激可诱导MCP-1等因子的过度表达,该过程可能与甲状腺疾病的发生有关。他们发现MCP-1在非正常浓度碘处理的甲状腺细胞中呈现较高的表达,而在异常碘处理的甲状腺细胞中加入内质网应激阻滞剂后,MCP-1的表达则明显降低。现已证实碘的营养状况通过影响机体的氧化应激及甲状腺激素水平等参与HT的致病过程[3]。刘锐等[8]的研究显示HT患者血清MCP-1 的表达显著升高。然而,碘,MCP-1和内质网氧化应激在甲状腺疾病发病过程中的相关性尚不完全清楚[3],本研究分析82例HT患者的结果显示甲减组MCP-1 水平显著增高,相关性分析显示甲减组MCP-1水平与 TSH,FT3,FT4和TPOAb水平及PSV,甲状腺峡部厚径呈显著相关性,提示MCP-1升高可能造成甲状腺的自身免疫性损伤进而促进HT的进展,进一步地研究显示HT正常组TSH,FT3,FT4水平与对照组比较无差异,而正常组的MCP-1水平则高于对照组,且与TPOAb,PSV及甲状腺峡部厚径有显著相关性,提示MCP-1水平的变化可以较早地评价HT的发生和发展。
CD195是CD4+T淋巴细胞特异性表面因子。研究证实 CD195与甲状腺的免疫紊乱有关[2]。李存杰等[9]的研究显示CD195可调节 HT 患者细胞免疫的活性,其过度表达可导致细胞免疫过度活跃进而破坏甲状腺细胞,造成甲状腺功能减退,他们发现HT患者接受治疗后CD195阳性细胞百分比及TPO-Ab水平均显著降低。袁晓岚等[2]的研究也印证了上述观点,并且还发现甲减组HT患者治疗后CD195水平仍高于健康对照组,且HT甲状腺功能正常组CD195水平也显著高于健康对照组,相关性分析显示 HT 甲减组患者CD195阳性细胞百分比与TSH及TPO-Ab有明显相关性。本研究的结果也与上述文献的结论相符。提示CD195的异常表达可能诱导细胞免疫活性的增加,进而导致HT患者的甲状腺功能减退。但有关CD195在 HT 甲状腺功能减退中的价值仍需进一步研究。
综上所述,外周血液MCP-1和CD195水平与HT的发生发展密切相关,其具体机制可通过动物实验进一步明确。本研究通过检测外周血液MCP-1和CD195水平,为HT的早期诊断提供了新思路,并为HT的治疗提供了更多的依据。
