对比常规显微血管减压术与全程显微血管减压术对面肌痉挛的应用价值
2020-03-31严周
严 周
中国人民解放军联勤保障部队第九九〇医院信阳院区神经外科,河南 信阳464100
面肌痉挛(Hemifacial Spasm,HFS)系指面部无规律、不自主、无痛的阵发性抽搐,多为单侧发病。临床上认为HFS的出现与责任血管压迫小脑桥脑角面神经根部,引发神经髓鞘缺失,神经纤维间冲动出现短路有关。实施显微血管减压(Microvascular decompression,MVD)手术能够通过移动面神经根部压迫相关责任血管位置,减少神经根出脑干区压力,阻断异常传导,发挥治疗效果[1]。MVD包括常规MVD以及全程MVD,目前,临床上对其治疗价值还存在一定争议,为实现治疗效果更优,本研究对比了常规MVD以及全程MVD治疗对HFS的影响。现报道如下。
1 资料与方法
1.1 一般资料
选取2016年9月~2018年9月中国人民解放军联勤保障部队第九九〇医院80例HFS患者,采用随机数表法分为观察组(n=40)与对照组(n=40)。本研究经我院医学伦理委员会批准,患者及其家属对本研究均知情,并签署知情同意书。观察组男9例,女31例;年龄36~68岁,平均年龄(52.41±5.33)岁;病程1~7年,平均年龄(3.02±0.54)年。对照组男8例,女32例;年龄37~70岁,平均(52.39±5.41)岁;病程1~7年,平均(3.12±0.51)年。比较两组一般资料,差异无统计学意义(P>0.05),具有可比性。
1.2 入选标准
(1)纳入标准:①满足《神经病学》[2]相关标准;②入选者均为单侧面部肌肉存在不自主抽搐表现,且经核磁共振检查确诊;③神经系统正常。(2)排除标准:合并习惯性眼肌痉挛、面部病理性抽搐;舞蹈病、癔症性眼肌痉挛、癫痫、手足徐动症引发的面部抽动以及神经元病带来的面肌痉挛。
1.3 方法
所有患者开颅均选用枕下乙状窦后入路,剪开硬脑膜,安置显微镜,借助脑压板向上抬起小脑,确保脑脊液释放充分。待小脑下榻之后,对神经根出脑干区到面神经外周端进行全程探查,分离颅神经与蛛网膜系带之间的粘连,对责任血管进行游离,解除血管压迫。对显微镜进行调节,显露出神经根脑干区。对照组予以常规MVD治疗,于面神经以及神经根出脑干区责任血管中间安置聚四氟乙烯棉片。观察组予以全程MVD治疗,全程显露内耳门与桥延沟间的听神经与面神经,通过聚四氟乙烯棉片对此范围内所有压迫面神经的相关责任血管均进行垫离处理。
1.4 评价指标
(1)于术后即日,通过House-Brackmann面神经功能分级量表对两组面神经功能进行评估,其中各区面肌运动无异常为Ⅰ级;存在轻度面肌无力,可伴轻微联带运动,额部运动正常,轻微用力即可完全闭眼,口角用最大力后呈现轻度不对称,静止状态下的面部对称,存在正常的肌张力为Ⅱ级;面部无变形,但存在显著面肌无力,半面痉挛或联带运动明显,额部运动减弱,需要用力方可闭眼完全,且口角用最大力后呈现轻度不对称,静止状态下面部对称,存在正常的肌张力为Ⅲ级;面部变形或存在明显面肌无力,额部无运动,无法完全闭眼,口角用最大力仍呈现不对称,静止状态下面部对称,存在正常的肌张力为Ⅳ级;几乎无可察觉的面部运动,额部运动无,无法完全闭眼,口角能够轻微运动,静止状态下的患者面部不对称为Ⅴ级;无运动,完全麻痹为Ⅵ级[3]。(2)记录两组并发症,含吞咽困难、耳鸣、面肌瘫痪以及脑脊液漏。(3)分别于术前、术后2个月,通过特异性生活质量量表(Specific quality of life scale,HFS-8)对两组生活质量进行评价,量表含移动能力、羞耻感、沟通交流、情绪健康等8个条目,总分32分,且分值愈高代表患者生活质量愈差[4]。
1.5 统计学方法
采用SPSS 20.0统计学软件,计数资料以例数和百分比(%)表示,组间比较采用χ2检验,等级资料采用轶和检验;计量资料采用均数±标准差()表示,组间用非独立样本t检验,组内用配对t检验;以P<0.05为差异有统计学意义。
2 结果
2.1 面神经功能
观察组面神经功能优于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组面神经功能对比 例(%)
2.2 并发症
两组并发症发生情况相比,差异无统计学意义(P>0.05)。见表2。

表2 两组并发症对比 例(%)
2.3 生活质量
两组术后生活质量评分均降低,且观察组低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组生活质量对比() 分
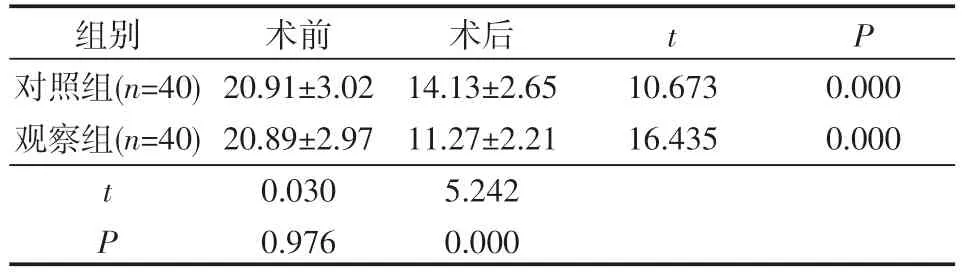
表3 两组生活质量对比() 分
组别对照组(n=40)观察组(n=40)t P术前20.91±3.02 20.89±2.97 0.030 0.976术后14.13±2.65 11.27±2.21 5.242 0.000 10.673 16.435 0.000 0.000 tP
3 讨论
全球流行病学资料指出,每年HFS发病率在11/100万左右,且患者常于中年后发病,并以女性患者更为多见[5]。HFS虽对患者无生命威胁,但长期面部抽搐易形成巨大的精神压力,甚至发展为严重的社交与心理障碍,进而大大降低患者生活质量。既往,临床上多使用A型肉毒素对该病进行治疗,但疗效短暂,且患者需接受长期注射治疗,易致面部变形,进而降低治疗效果。因此,需寻找一种更为有效的治疗方式。
MVD可保留血管,利于维护患者神经功能完整性,在HFS治疗中具有重要作用。其中,常规MVD只需对面神经根出脑干区相关压迫血管进行垫离处理,无法有效缓解患者症状,而全程MVD主张垫离所有压迫面神经的血管,具有更高的应用价值[6]。本研究结果显示,两组并发症相比无明显差异,且观察组术后面神经功能改善效果优于对照组,生活质量评分高于对照组,提示全程MVD治疗HFS与常规MVD治疗的安全性相近,但全程MVD治疗在促进患者面神经功能改善及提高患者生活质量方面的效果更佳。究其原因:HFS患者压迫相关责任血管并非均处于面神经根出脑干区,还可能不出现在面神经根出脑干区,而出现在脑池段等位置,即面神经根任一位置血管均可能受压,而实施全程MVD,注重全程减压,可减少责任血管的遗漏,更为有效的解除神经压迫,进而促进症状缓解,加快面神经功能改善,提升治疗效果[7]。另外,全程MVD术后患者更易出现并发症的主要原因在于该术式垫离了更多的责任血管,手术操作更为复杂,且对听神经与面神经的影响更大,一旦牵拉过度就很容易引发血管痉挛,伤害神经周围滋养血管,带来神经组织损伤[8]。因此,术者在行全程MVD手术时需更为谨慎,以最大程度实现手术治疗效果。
综上所述,针对HFS患者,予以全程MVD治疗与常规MVD安全性相近,但全程MVD治疗对面神经功能与患者生活质量的改善效果更佳。
