多排螺旋CT 在检出右侧肾上腺静脉应用价值的初步探讨
2020-03-25沈松鹤朱鸷翔赵森周青赵锡立王志学
沈松鹤,朱鸷翔,赵森,周青,赵锡立,王志学
原发性醛固酮增多症是继发性高血压患者中常见的原因之一,其流行病学调查发现占普通高血压人群的6%,在难治性高血压占17%~20%[1-4]。其两个主要原因是单侧的醛固酮腺瘤和特发性醛固酮增多症,两者的主要区别是治疗计划的不同,前者治疗需要切除肾上腺,而后者则是需要药物治疗[5]。CT 和磁共振成像都不是最可靠的区分这两种类型的方法,而选择性肾上腺静脉取血(AVS)则是被认定的金标准[6]。现在AVS 仅在个别大型专科医院开展,没有大范围开展起来,这是因为这个技术有一定的操作难度。虽然导管插入左侧肾上腺静脉是相当简单的,但是导管插入右侧肾上腺静脉则是很困难的。原因是右侧肾上腺体积较小且解剖结构变化很大[7-9]。多排螺旋CT(MDCT)如果能正确的描述右侧肾上腺静脉解剖结构,是可以指导AVS 的。虽然Daunt[7]提到了用MDCT 识别右侧肾上腺静脉的可行性,但是据我们所知现在应用MDCT 评价右侧肾上腺静脉解剖的研究还很少。本研究的目的就是探讨MDCT 在右侧肾上腺静脉的检出情况和评价它的解剖结构关系。
1 资料与方法
1.1 病例选取
我们连续回顾性分析2017 年12 月至2018 年12 月在河南大学第一附属医院接受MDCT 腹部三期增强扫描的患者402 例,男性260 例,女性142 例,平均年龄(65±16)岁,18~83 岁。入选标准:(1)扫描范围从膈顶至左肾静脉汇入下腔静脉处,确保右肾上腺静脉在扫描范围内;(2)三期增强扫描,静脉期下腔静脉MDCT 值100~200 HU;(3)排除有肝脏肿瘤及门静脉疾病患者,以减少对右侧肾上腺静脉的影响因素。本研究经医院伦理委员会批准,每位患者都签有MDCT 增强知情同意书。
1.2 MDCT 检查
扫描仪是GE Discovery750,扫描参数如下:0.8 s/旋转、准直线0.625 mm、螺距0.984:1;管电压120 KV,管电流320 mA;定位线以腹部增强扫描为准。患者扫描时要屏住呼吸,扫描前对患者进行呼吸训练,使患者尽可能长的摒住呼吸。在扫描开始前,100 ml 的对比剂(含有320 mg/ml 碘海醇)以4.0 ml/s 速度被注入肘前静脉;扫描延迟时间是根据经验值调整的:动脉期一般25 s、静脉期60 s、延迟期120 s。重建横断面层厚0.625 mm,间隔0.625 mm,重建的视野为了尽量显示右肾上腺而不遗漏解剖被设定为15 cm。
MDCT 图像解释:由两位放射科医师,分别工作10 年、30 年,用独立的工作站(GE AW4.6)进行三维重建来评估右侧肾上腺静脉。独立的分析MDCT 图像,在有分歧的情况下,通过重新讨论达成共识最后确定诊断。
1.3 右侧肾上腺静脉在MDCT 图像上的分析
右侧肾上腺静脉的腺外形态定义:起源于右侧肾上腺的一个增强的管状或线样结构最终直接或间接汇入下腔静脉。
通过以下几点对右侧肾上腺静脉评估:(1)可视化程度;(2)在汇入下腔静脉之前是否与副肝静脉或其他的静脉形成共干;(3)右侧肾上腺静脉的解剖形态,包括开口的位置和他的方向、长度、直径;(4)汇入下腔静脉的方向。描述右侧肾上腺静脉的方向,我们采用3D 坐标系统,直角坐标轴对齐身体坐标(前后=X 轴;横断面=Y 轴;垂直=Z 轴);X 轴正面代表后,Y 轴正面代表右,Z 轴正面代表尾端。
根据以下评价标准来判断右侧肾上腺静脉的可视化程度(图1~3):1 级,右侧肾上腺静脉距离下腔静脉超过2 mm,并右侧肾上腺静脉与周围结构有很好的对比;2 级,右侧肾上腺静脉距离下腔静脉没有超过2 mm,但右侧肾上腺静脉与周围结构有很好的对比;3 级,右侧肾上腺静脉距离下腔静脉没有超过2 mm,且周围结构对比相对较好;4 级,右侧肾上腺静脉距离下腔静脉没有超过2 mm,其与周围结构不形成对比;5 级,看不到右侧肾上腺静脉。我们定义了前三级(1 级、2 级、3 级)作为一个能明确识别的右侧肾上腺静脉,并进行以下的解剖分析。后两级(4 级和5 级)被作为分不清的右侧肾上腺静脉,并从分析中排除。
与副肝静脉或其他静脉的关系:记录在进入下腔静脉之前,右侧肾上腺静脉是否与副肝静脉或其他静脉共干,并记录右侧肾上腺静脉到副肝静脉的距离、到下腔静脉的距离。
右侧肾上腺静脉汇入下腔静脉孔的位置及与周围结构的关系:右侧肾上腺静脉汇入下腔静脉孔的位置高度是以脊柱和椎间盘为参照,把椎体分为上、中、下三段;横向距离定义右侧肾上腺静脉孔到椎体右侧边缘的距离;垂直距离定义为右侧肾上腺静脉到同侧肾静脉孔最低端长度,这是因为大口径的右侧肾静脉在插管取血时是一个重要的解剖标记。

图1 右侧肾上腺静脉的三维容积重建像
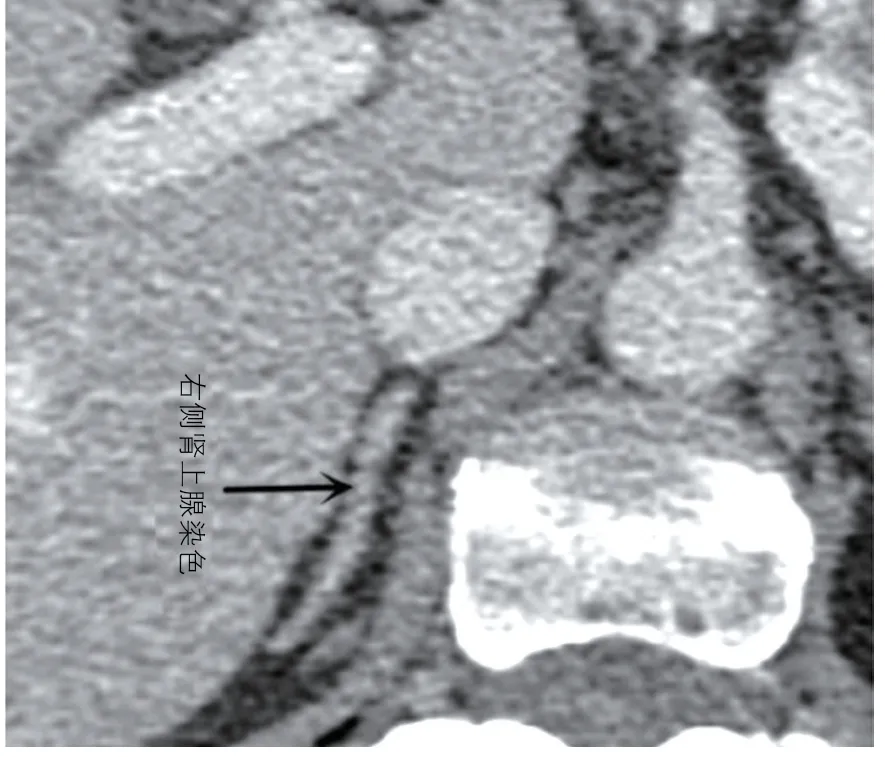
图2 右侧肾上腺染色像(与图1 是同一个患者)
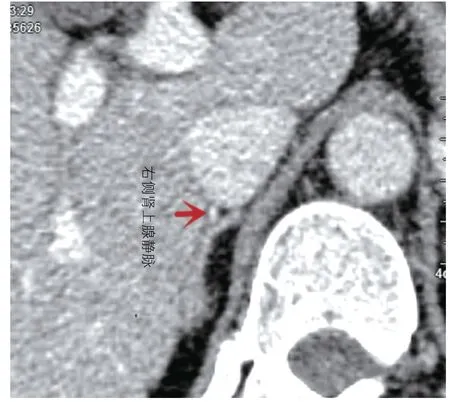
图3 右侧肾上腺静脉轴像
右侧肾上腺静脉与下腔静脉方向关系:为了评估右侧肾上腺静脉与下腔静脉方向的关系,有以下两个角需要测量;第一个角:右侧肾上腺静脉与X轴的角(右侧肾上腺在横断面上的投影);另一个角是垂直角:右侧肾上腺静脉与Z 轴(右侧肾上腺静脉投影在垂直平面)
右侧肾上腺静脉的长度和直径:右侧肾上腺静脉的长度是右侧肾上腺出口到进入下腔静脉入口的距离。他的直径是与下腔静脉连接点处的血管直径。
1.4 统计学分析
根据观察者间达成的协议,检查右侧肾上腺达成共识,卡方检验被采用;Kappa 值评估如下:<0.2为差,0.21~0.40 为一般,0.41~0.60 为中等,0.61~0.80为好,0.81~1.0 为优越。
2 结果
2.1 右侧肾上腺静脉的可视化程度
在402 例患者中,右侧肾上腺静脉被检测出来338 例(84.1%),可视化程度为1 级的173 例(43.0%),2 级的132 例(32.8%),3 级的33 例(8.2%),4 级的34 例(8.5%),5 级的30 例(7.5%)。Kappa值=0.87,为优越。没有发现有多个右侧肾上腺静脉出现的情况。与副肝静脉共干的有31 例(9.2%)患者,其中可视化程度是1 级的有23 例,2 级的有5 例,3 级的有3 例。
2.2 右侧肾上腺静脉与副肝静脉或其他静脉的关系
在338 例患者中,汇入下腔静脉之前右侧肾上腺静脉与副肝静脉形成共干的有31 例(9.2%)患者;右侧肾上腺与副肝静脉共用一个入口直接汇入下腔静脉也有30 例(8.9%)患者;剩余的277 例(81.9%)患者则是独立的汇入下腔静脉。在这31 例共干的患者中,共干的平均长度是(4.3±2.0)mm。在338例患者中,除副肝静脉以外没有其他静脉和右侧肾上腺静脉形成共干情况的发生。
2.3 右侧肾上腺静脉入口的位置与周围结构的关系
右侧肾上腺静脉汇入下腔静脉入口的位置均位于胸11~腰1 椎体水平之间;338 例患者中,有231例患者右侧肾上腺静脉汇入下腔静脉的入口在胸12椎体的中间三分之一到腰1 椎体的上三分之一间,如图4。右侧肾上腺静脉入口处至脊柱右侧缘的平均横向距离是(8.9±3.6)mm;右侧肾上腺静脉入下腔静脉孔处到右肾静脉下缘的平均距离是(50±9)mm。

图4 右侧肾上腺静脉开口与椎体关系分布
2.4 右侧肾上腺静脉与下腔静脉的方向关系
横断面(图5):右侧肾上腺静脉与X 轴夹角的范围从-50°~63°,307 例不与副肝静脉共干的患者中,216 例(70.4%)患者在0°~20°之间;汇入下腔静脉的方向在向后和向右侧的占282 例(91.9%,在0°~63°之间),向后和向左的占25 例(8.1%,在-50°~0°之间)。
垂直面(图6):右侧肾上腺静脉与Z 轴夹角的范围在23°~132°,281 例(91.5%)患者是在30°~80°之间;在下腔静脉尾侧的占292 例(95.1%,在30°~90°之间),头侧的只有15 例(4.9%,在90°~132°之间)。
307 例不与副肝静脉共干的患者中,右侧肾上腺静脉孔在下腔静脉右后下者274 例(89.3%);右后上者8 例(2.6%),左后下者12 例(3.9%),左后上者13 例(4.2%)。
2.5 右侧肾上腺静脉的长度和直径
右侧肾上腺的平均长度(3.8±1.7)mm;在汇入下腔静脉处的平均直径(1.7±0.6)mm。
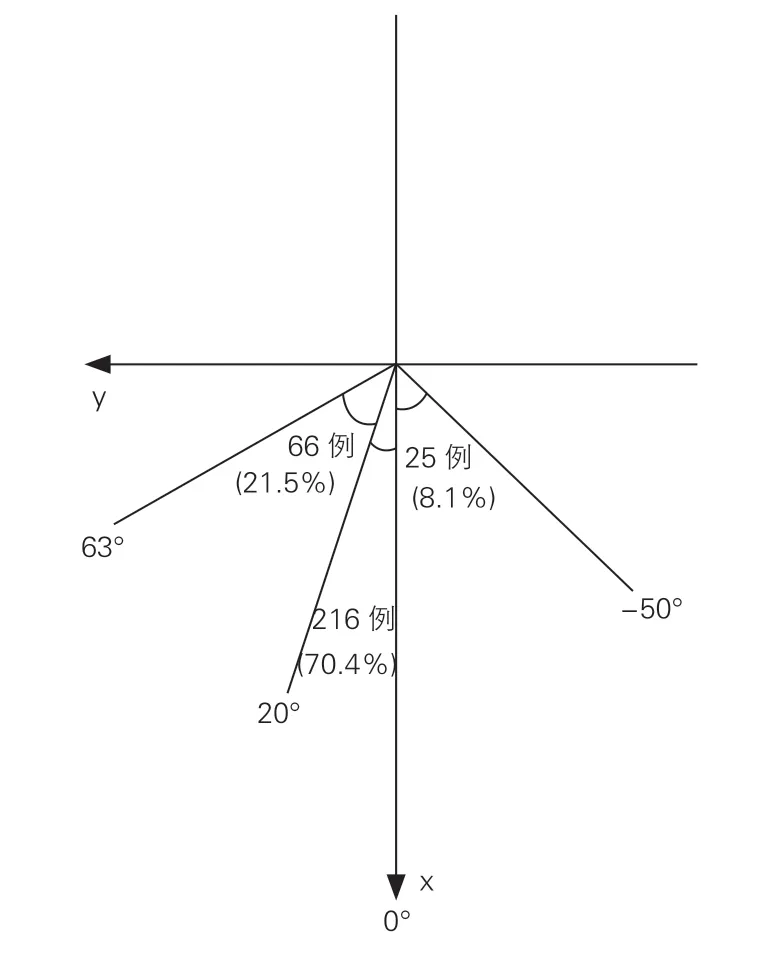
图5 307 例不与副肝静脉共干的患者右侧肾上腺静脉在横断面上的投影

图6 307 例不与副肝静脉共干的患者右侧肾上腺静脉在垂直面上的投影
3 讨论
在大多数患者中,MDCT 能够识别右侧肾上腺静脉,尤其是增强的右侧肾上腺静脉结构并与其包饶的周围脂肪组织形成鲜明对比的情况下更加容易被发现。而在有很少脂肪组织和(或)右侧肾上腺静脉轻度强化的患者中,MDCT 则是很难发现右侧肾上腺静脉的。本研究被确认的右侧肾上腺静脉的解剖,包括与下腔静脉及其周围结构的位置关系,右侧肾上腺静脉的长度、直径、右侧肾上腺静脉孔的水平位置和到同侧肾静脉孔的下缘的垂直距离等研究结果都同以前的肾上腺静脉研究结果类似[10-11]。
在本研究中,右侧肾上腺静脉孔汇入下腔静脉的位置最常见的是在右后下方,这与其他文献研究报道一致[10-11]。然而,在本研究中也有部分情况是在左后上象限,这些情况在以前的研究中未见报道。如在术前没有得到这些信息,就可能会增加AVS 插管难度。
在本研究中,右侧肾上腺静脉与副肝静脉形成共干的有31(9.2%)例患者,同时有30 例(8.9%)患者的右侧肾上腺静脉与副肝静脉在下腔静脉有一个共同的入口。而其他的文献报道右侧肾上腺静脉与副肝静脉共干的约有10%~21%;这大概因为共干可能包含以上两种变异情况,但在他们的报到中没有详细的描述[12-13]。在这种类型的变化中,共干可以作为AVS 时重要参照标志,以来促进插管的成功率。这些变化应该在术前被MDCT 详细描述,这样导管的头端就更加需要精准的选择性插入右侧肾上腺静脉开口处,不然导管在有共干的情况下可能会导致血液标本的污染,和(或)错误的进入副肝静脉,进而导致取血的一个假的结果。
右侧肾上腺静脉插管相对于左侧肾上腺静脉插管是困难的,左侧肾上腺静脉成功的插管比例是90%,而右侧的成功插管比例一般在60%~70%之间[7-8,14]。其困难可能的原因是右侧肾上腺静脉体积较小,在汇入下腔静脉时其解剖结构变化大,或者存在右侧肾上腺静脉与副肝静脉形成共干等情况。因此在AVS 前,右侧肾上腺静脉的解剖应该用一个精准可靠的方法描述,在以前的报道中我们很少见到这样的报道[14]。本研究提示,MDCT 可以像对其他的小动脉一样提供一个右侧肾上腺静脉解剖的详细信息,这些信息可以在AVS 前得到详细了解,进而制定详细的手术计划。在本中心,怀疑有原发性醛固酮增多症的患者,不仅术前对右侧肾上腺静脉进行增强扫描,还会与取血造影结果进行对比,验证MDCT 显示右侧肾上腺静脉解剖结构的情况,使以后的插管更加安全、有效。我们得到的结论是术前详细的了解右侧肾上腺静脉解剖结构情况是能够减少AVS 插管时间的。尽管右侧肾上腺静脉MDCT 扫描会有一些辐射,但是详细的了解右侧肾上腺静脉的解剖可以使AVS 透视时间明显的减少,这仍然是值得进一步研究的。
MDCT 精确的识别右侧肾上腺静脉解剖并不容易。以下几个因素可能会对其产生影响:(1)不恰当的扫描时间;(2)扫描时的呼吸运动;(3)对比剂从右心房至下腔静脉的回流,或者心功能的恶化等情况。有关扫描的时间,本研究MDCT 扫描协议是根据一般肝脏门静脉显示时间的经验值而设定的。尽管这样的扫描协议,成功地识别右侧肾上腺静脉的比率很高,但是右侧肾上腺静脉更加优越的扫描协议设定,还待进一步研究确定。除了扫描协议的设定,右肾上腺静脉增强对比度的程度、是否其有丰富的周围脂肪组织等也是对检处率有很大影响的。
本研究的局限性:首先,右侧肾上腺静脉解剖没有通过肾上腺静脉造影证实,而右侧肾上腺静脉造影则是评估右侧肾上腺静脉解剖的金标准。在这338 例患者中,虽然我们很确定的认为是右侧肾上腺静脉,但总归没有得到金标准的验证。第二,本研究没有专门设计评估右肾上腺静脉的扫描协议,我们选择的这些患者是进行腹部三期增强扫描的患者,其时间及视野(FOV)的设定有待进一步的研究确定。根据人体血液循环经验,其右侧肾上腺静脉显示最好时间应该是在动脉晚期到静脉早期,而我们采用的是常规腹部增强扫描协议。常规腹部增强扫描图像FOV 是30 cm 或更大,而非专一的右侧肾上腺静脉扫描,其空间分别率也是受一定影响的。因此更好的显示右侧肾上腺静脉,需要专一的扫描协议,这需要进一步的研究确定。第三,原发性醛固酮增多症的患者,在本研究中并没有被包括进来,然而,最有可能的抽样取血的是这些患者的肾上腺静脉。因此,本研究需要更加进一步的完善。最终,本研究中右侧肾上腺静脉的这些解剖信息是如何影响造影工作的并没有被提到,因为MDCT 仅提供了一个静态的图像,而血管造影是一个动态的图像。呼吸和Valsalva 运动影响着下腔静脉的解剖,进而影响右侧肾上腺静脉的解剖。因此,进一步的研究需要分析术前MDCT 是否真的大大的减少了肾上腺静脉取血的时间,增加了取血的成功率,进而导致更少的并发症发生。
总之,MDCT 有较高检出右侧肾上腺静脉的能力并能大致显示其解剖特征;包括它的位置和与周围结构的关系。术前MDCT 如能明确右侧肾上腺静脉的位置和解剖,可能有助于在AVS 术中右侧肾上腺静脉插管。
