心尖肥厚型心肌病心电图改变的研究进展
2020-03-25詹荔莉综述阮琴韵审校
詹荔莉综述,阮琴韵审校
心尖肥厚型心肌病(apical hypertrophic cardiomyopathy,AHCM)是肥厚型心肌病(hypertrophic cardiomyopathy,HCM)的一种相对少见的亚型,在我国约占HCM 的16%[1]。由日本学者Sakamoto 于20 世纪70 年代末首次提出并描述了该病的典型特征:心电图上巨大倒置的T 波(Giant negative T wave inversion,GNT)、左心室造影舒张末期呈“黑桃样”改变、影像学上心尖肥厚。2014 年ESC 指南也指出,心前区和(或)下侧壁导联上的GNT 提示左心室心尖部肥厚[2]。AHCM 还可以有左心室高电压、ST-T 异常及其他改变,本文就AHCM 心电图改变的临床研究进展做一综述。
1 诊断标准、分型及流行病学
AHCM 的诊断基于超声心动图和心肌磁共振成像,目前较公认的诊断标准为:心尖段室壁最大厚度≥15 mm 且心尖最大室壁厚度/后壁厚度≥1.5,并排除导致相似肥厚程度的其他疾病[1,3]。由于心尖是左心室最薄的部分,当临床特征(心电图、家族史、基因等)指向AHCM 时,诊断标准可适当降低为13~15 mm[4]。其实个别患者在心尖厚度达到“标准”前就已经存在AHCM 特征性的T 波倒置,并最终发展为AHCM[5]。
AHCM 的分型尚不统一,常分为单纯型和混合型。单纯型的室壁肥厚局限于左心室乳头肌水平以下,而混合型的肥厚延伸到其他节段,如室间隔(最常见)、前壁、后壁,但最厚处仍位于心尖段[1,3]。另有一些患者虽然心尖厚度与心电图改变达到诊断标准,但其最厚处位于左心室中部,有学者将其命名为中部肥厚为著型(图1)[4]。
AHCM 的好发年龄为40~60 岁,以男性常见。患者大多无症状,常见的症状有胸部不适(胸痛、胸闷)、心悸、呼吸困难、头晕。随病程的发展,可出现心律失常(心房颤动、室性心动过速、心室颤动等)、栓塞事件、与冠状动脉疾病无关的心肌缺血、心尖部室壁瘤、进行性心力衰竭等[1,3]。
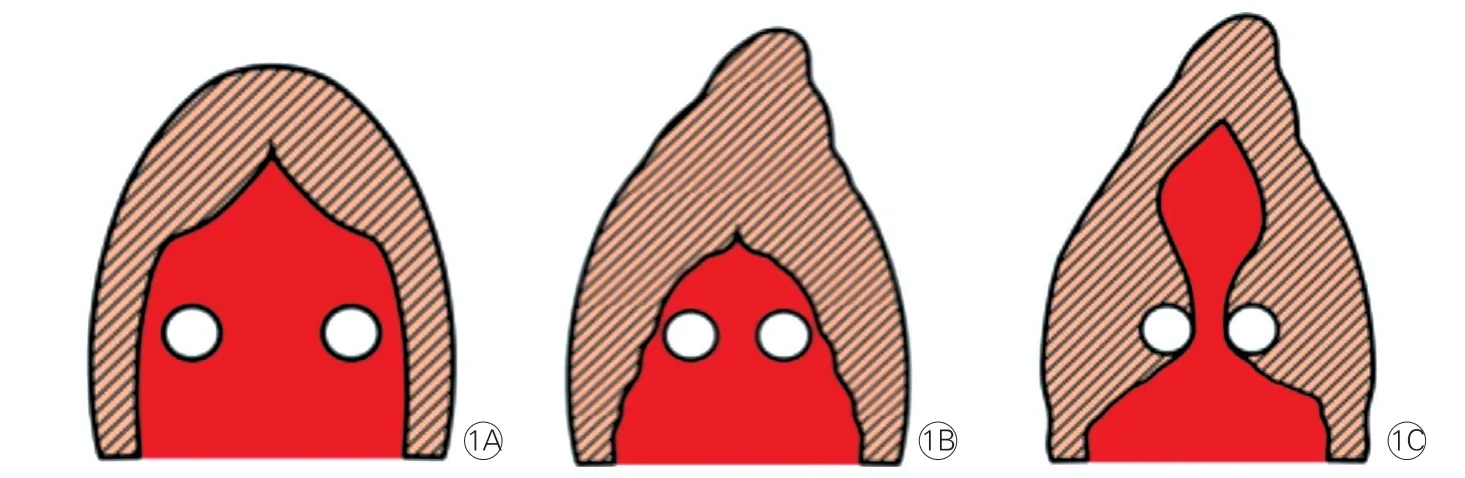
图1 心尖肥厚型心肌病分型示意图
2 心尖肥厚型心肌病的常见心电图改变(图2)
心电图特征主要有以下几点:(1)约11%~47%[3,6]AHCM有胸前导联GNT,且多为TV4≥TV5≥TV3,T 波双肢略不 对称,基底部窄,可能因肥厚的心肌自心内膜面至心外膜面排列紊乱,动作电位时间延长所致;(2)多伴有R 波振幅增高,约60%有左心室高电压(RV5≥2.5 mV,SV1+RV5≥4.0 mV),因V4导联主要反映心尖部心肌肥厚的程度及心肌除极、复极的变化,故多数呈RV4≥RV5≥RV3的变化规律[7];(3)多伴有胸前导联(98%)和(或)肢体导联(29%)ST 段下移[8],以V3~5最常见,可能因心肌肥厚使复极顺序改变或单位体积内血供减少所致;此外,(4)随着病情发展,部分患者还可能出现异常Q 波(7.7%)、碎裂QRS 波、心房颤动(10%~30%)、室性心律失常等。
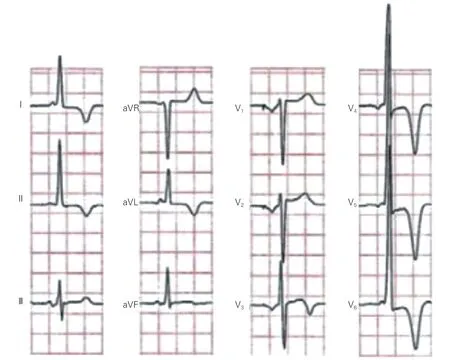
图2 心尖肥厚型心肌病典型心电图改变[4]
3 T 波与心尖肥厚型心肌病
T 波异常是AHCM 最常见的心电图改变,约90%患者存在T 波倒置,其中约11%~47%有GNT[1,6]。GNT 最常见于V4导联,其次在V5和V3导联。相比于女性,男性T 波倒置的导联更多、程度更深,且GNT 更多见[6]。通常有GNT 的患者比没有GNT 的更年轻[9]。GNT 与是否合并高血压、AHCM 类型或心血管事件发生率之间无明显相关性[1]。
3.1 T 波深度与室壁厚度
目前关于胸前导联T 波倒置的深度与心尖段室壁厚度的关系的研究有不同的报道。Park 等[10]发现T 波倒置的最大深度与心尖段心肌横截面积之间的相关性较强(r=0.599)。他认为心尖部心肌横截面积比室壁厚度更能准确地反映心尖部的肥厚情况,有助于诊断那些存在GNT 但心尖段室壁厚度未达15 mm 的诊断标准的早期AHCM。也有学者发现GNT 患者左心室质量指数明显增加,或T 波倒置的深度与心尖段室壁最大厚度呈弱相关(r 值0.188~0.380)[3,9-12]。而另一些学者则发现二者间没有相关性,因为许多患者在心尖肥厚的早期就已经出现GNT[1,13-14],或一些患者只有轻微的T 波改变却有严重的AHCM 形态学表型,因此Moon 等[13]认为对于无法解释的心电图复极化异常,即使超声心动图提示正常,也应额外再做另一种影像学检查。因常规超声心动图对心尖部的显示欠佳,可能漏诊AHCM,明确排除需进一步做左心声学造影或心肌磁共振成像。
3.2 T 波深度与病程
目前在对AHCM 患者的长期随访中主要观察到2 种心电图变化模式:在没有GNT 的患者中观察到胸前导联T 波倒置的深度总和明显增加;在有GNT的患者中观察到T 波倒置的最大深度反而变浅[3]。Webb 等[15]对26 例AHCM 患者随访平均7.3 年,发现有6 例患者胸前导联T 波倒置逐渐变深,其中有3 例从无T 波倒置发展为GNT,同时QRS 波电压也轻微增加,机制不明。与之相反,Koga 等[16]对29例有GNT 的单纯型AHCM 日本患者随访了10 年以上,发现有15 例GNT 消失,T 波和RV5振幅都减小,且后二者具有较强相关性。推测R 波电压和T 波倒置深度的进行性减低可能与心肌灌注缺陷有关。另外,Kang 等[17]发现有2 例患者在随访过程中T 波时深时浅,且在药物及运动负荷试验时T 波深度逐渐变浅,并持续至心跳恢复至基础值,推测这可能与交感神经兴奋有关。
3.3 巨大倒置的T 波的鉴别诊断
虽然心电图胸前导联GNT 对诊断AHCM 的特异度较高,但并非其所特有,仍需注意与以下疾病相鉴别。(1)冠心病心肌缺血:Wellens 综合征是一种与冠状动脉前降支近段严重狭窄有关的T 波改变,通常为V2-3导联对称性T 波深倒置。T 波倒置也发生于急性心肌缺血之后,并持续数天到数周。但本病有典型症状和心肌酶谱升高,且T 波改变有动态变化。已有许多例将AHCM 误认为缺血性心脏病的报道,应注意鉴别。(2)脑血管意外:如蛛网膜下腔出血、脑出血或急性颅脑外伤累及下丘脑、脑干和植物神经系统等。其特点是T 波宽大畸形伴QT 间期显著延长,常有明显U 波,无ST 段下移及病理性Q 波,T 波演变迅速,可持续数日后自行消失。(3)重度低钾血症:可出现宽大、倒置的T 波,其T 波基底部增宽,顶部圆钝,行血钾测定可确诊。此外,(4)近期有报道心尖部出现肥厚的乳头肌时患者也可出现GNT[18-19],这是否属于AHCM 的特殊类型还有待对更多病例的观察与研究。
4 心尖肥厚型心肌病的继发心电图改变
4.1 心房颤动
在HCM 中,心房颤动的发生率是普通人群的4~6 倍,约为10%~30%。AHCM 人群心房颤动的流行病学、预测因子、预后影响因素与HCM 人群相似[20-22]。AHCM 发生心房颤动的危险因素为:老龄、NYHA 心功能分级≥Ⅱ级、高血压、左心房增大[1,3,22]。其中混合型比单纯型心房颤动的发生率更高,且AHCM 合并心房颤动者的左心室心尖部到中部的厚度之和明显高于窦性心律者[9],说明左心室肥厚的范围和程度也是心房颤动的一个重要预测因子。国内大数据研究指出心房颤动合并左心室肥厚的患者约25%发生心力衰竭[23]。
4.2 心尖室壁瘤形成及其心电图线索
约10%~20%AHCM 患者会发生心尖部室壁瘤,可能的机制是由于AHCM 患者心尖部收缩期严重的心腔闭塞,导致心腔内压力阶差增加、心肌负荷过重、冠状动脉血流灌注受损,引起心肌慢性缺血和纤维化,从而逐渐进展为心尖部室壁瘤[24]。心尖部室壁瘤形成后心腔内血栓形成、恶性心律失常、心原性猝死、系统性栓塞等并发症的风险明显增加。目前在AHCM 合并心尖部室壁瘤的患者中观察到的心电图变化有校正的QT间期(QTc)延长、ST段抬高、碎裂QRS 波、非持续性室性心动过速,病理性Q 波,这些心电图变化的机制尚不明确[24-27]。近期研究认为心肌纤维化与碎裂QRS 波有关,可作为一个心肌缺血前的标志,其敏感度比病理性Q 波更高[28]。
虽然近期研究报道在排除了年龄、性别及左心室流出道梗阻等混杂因素后AHCM 的预后较非对称性室间隔肥厚型心肌病好[29],但AHCM 心房颤动、左心室心尖部缺血或室壁瘤的发生率高,延迟诊断可能会导致错过并发症的最佳治疗时间。最近一项长期随访(94±76)个月研究表明,AHCM 的生存率比想象中更差,实际20 年生存率约47%,比预期值(60%)明显降低[6]。认识AHCM 可能存在的各种心电图表现,有助于对可疑AHCM 的患者进行影像学筛查与早期诊断。超声心动图因其便捷、价廉可作为常用的筛查手段,当心尖部透声条件差时可以借助心脏声学造影或心肌磁共振成像以提高诊断的诊断性。
