康柏西普两种给药方案治疗息肉样脉络膜血管病变的疗效比较
2020-03-23廖周鹏哈少平虎学军刘海军
廖周鹏,哈少平,虎学军,刘海军
0 引言
息肉状脉络膜血管病变(polypoidal choroidal vasculopathy,PCV)是以异常扩张的分支状脉络膜血管网(branching vascular network,BVN)及其末端的息肉状脉络膜血管扩张为特征的一种疾病,于1982年由Yannuzzi等[1]在黄斑协会会议首先提出。PCV是一种不可逆性的致盲性眼病,较多见于亚洲人群,既往文献报道在中国人群中的发病率为0.3%±0.1%[2]。鉴于PCV总体预后较差,应该对有症状的患者进行积极干预。但目前尚无广泛接受和有效的治疗PCV的方法。应用热激光凝(thermal laser photocoagulation)、光动力疗法(photodynamic therapy,PDT)、玻璃体内注射抗血管内皮生长因子(vascular endothelialgrowth factor,VEGF)或曲安奈德(triamcinolone acetonide)、气血置换(pneumatic displacement of blood)治疗PCV及其相关渗出。其中,PDT是应用最广泛的治疗方法之一,因为大多数使用PDT单纯治疗PCV的研究都报告了良好的短期至中期疗效,视力稳定或改善,息肉消退率为80%~95%[3]。但PDT在阻断BVN[4]方面效果不佳。平均最佳矫正视力(BCVA)通常低于基线,在PDT单药开始后3a或5a的复发率为59%~79%[5]。此外,还报告了PDT后的几种严重并发症,如视网膜下大出血、视网膜色素上皮撕裂和视网膜萎缩。各种研究发现,单用抗血管内皮生长因子(VEGF)可减少视网膜下液,并使视力稳定[6]。目前国内外有很多关于抗VEGF药物如贝伐单抗、雷珠单抗有效治疗PCV的文献报道[7],但这些抗VEGF药物作用靶点单一,作用时间短。而我国自主研发的抗VEGF药物康柏西普具有多靶点、强亲和力、作用时间长等优点[8-9],但有关康柏西普治疗PCV的疗效和安全性及具体给药方案的报道却不多。因此,现将我院一组PCV患者采用玻璃体内注射康柏西普不同给药方案治疗效果的观察结果报告如下。
1 对象和方法
1.1对象选择2016-05/2017-12在我院眼科确诊为PVC的21例患者为研究对象,其中男10例10眼,女11例11眼,年龄47~80(63.07±7.60)岁。病程1~24(平均10.5±4.3)mo。所有患者均行BCVA检查、眼底彩色照相、荧光素眼底血管造影(fundus fluoresceinangiography,FFA)、吲哚菁绿血管造影(indocyanine green angiography,ICGA)、光相干断层扫描(optical coherence tomography,OCT)。BCVA检查采用早期治疗糖尿病性视网膜病变的研究视力表(ETDRS Chart)4m距离进行检查。患者随机分为两组,A组:3+Q12W方案(固定给药组),9例9眼,连续3次每4wk玻璃体腔注射0.5mg康柏西普眼用注射液,之后每12wk给药1次;B组:3+TAE方案(延迟给药组),12例12眼,连续3次每4wk玻璃体腔注射0.5mg康柏西普眼用注射液,之后根据每次访视评估结果确定下次给药的时间,至下一次访视/治疗间隔最短4wk,最长不超过12wk。本研究已获得本院医学伦理委员会的批准。
1.1.1纳入标准(1)签署知情同意书后,并且愿意按照试验所规定的时间进行随访。(2)眼底检查可见视网膜下橘黄色病灶;(3)FFA检查早期黄斑区及视乳头旁有簇状斑点样强荧光,造影过程中可见荧光渗漏,晚期呈片状强荧光或轻度渗漏;(4)ICGA检查显示黄斑区可见特征性的血管瘤样扩张的息肉样病灶,伴有或不伴有分支的异常脉络膜血管网;(5)OCT显示视网膜色素上皮(retinal pigment epithelium,RPE)层呈高而窄像手指样的突起,其下或RPE光带可见结节状改变。
1.1.2排除标准(1)渗出型年龄相关性黄斑变性、糖尿病视网膜病变、病理性近视、血管样条纹、视网膜色素上皮撕裂,黄斑裂孔及中心性浆液性脉络膜视网膜病变等;(2)既往或现患无法控制的青光眼或接受青光眼滤过手术者;(3)白内障严重影响观察眼底者;(4)眼部有活动性感染如睑缘炎、感染性结膜炎、角膜炎及巩膜炎等;(5)接受过其他治疗手段的,如手术、光动力疗法及视网膜激光光凝等;(6)血糖及血压控制不理想的糖尿病及高血压患者;(7)有强直性脊柱炎、系统性红斑狼疮及白塞氏等全身性免疫疾病者。
1.2方法患者注射前3d用5g/L左氧氟沙星眼液滴眼,每天4次,告知手术目的、风险及相关注意事项并签署手术同意书。术前常规冲洗泪道。患眼常规消毒铺巾,丙美卡因眼液术眼表面麻醉1次,稀释碘伏结膜囊停留30s消毒,平衡盐溶液冲洗结膜囊,选择颞上角膜缘4.0mm(有晶状体眼)或3.5mm(无晶状体或人工晶状体眼)处睫状体平坦部垂直进针,玻璃体内注射康柏西普0.5mg,术毕消毒棉棒轻压针口,观察有无光感及眼压变化,如患者诉无光感或眼压较高则需前房穿刺放出少许房水(约0.05mL)降眼压。术后妥布霉素眼膏包眼。治疗后第2d术眼5g/L左氧氟沙星眼液继续滴眼,每天4次,连续3d。开始治疗每月1次,连续3mo。以后根据不同的要求进行随诊和重复治疗,每次随诊采用治疗前相同设备及方法进行视力相关指标检查。延长给药组出现以下任一情况时重复注射:中央视网膜厚度增加100μm或以上;视力下降≥5个字母或自觉视力下降;OCT检查显示新的、复发的或持续的视网膜下或视网膜内积液存在;黄斑区有新的新生血管病灶;FFA和(或)吲哚菁绿血管造影(ICGA)检查显示PCV病灶渗漏增加或有新的病灶出现。
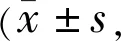
表1 固定给药组和延长给药组治疗前后BCVA变化 字母数)
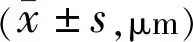
表2 固定给药组和延长给药组治疗前后CRT变化
分析比较治疗12、48wk与治疗后BCVA、中心视网膜厚度(central retinal thickness,CRT)的变化及注射次数等情况。
统计学分析:采用统计学软件SPSS19.0进行分析。计量资料用均数±标准差表示,采用重复测量数据方差分析对治疗前后BCVA、CRT数据进行统计学分析。两组注射次数均值比较,采用独立样本t检验,以P<0.05为差异有统计学意义。
2 结果
2.1两组患者治疗前后BCVA的变化固定给药组治疗后12、48wk BCVA分别为74.78±11.23、74.67±13.94个字母,较治疗前基线提高了7.00±4.21、6.89±4.48个字母,延长给药组治疗后12、48wk BCVA分别为77.83±5.46、77.58±8.59个字母,较治疗前基线提高了8.75±7.54、8.50±5.60个字母(图1)。重复测量数据方差分析的统计结果表明,测定时间主效应有统计学意义(F时间=26.61,P时间<0.01),不同测定时间BCVA不同;处理组间主效应分析无统计学意义(F组间=0.341,P组间>0.05),组间无差异;测量时间和治疗方法交互分析(F时间×组别=0.31,P时间×组别>0.05),无交互作用(表1)。固定给药组基线BCVA与12、48wk比较,差异均有统计学意义(P=0.01、<0.01),12wk BCVA与48wk比较,差异无统计学意义(P>0.05)。延长给药组基线BCVA与12、48wk比较,差异均有统计学意义(P<0.01),12wk BCVA与48wk比较,差异无统计学意义(P>0.05)。
2.2两组患者治疗前后CRT的变化固定给药组治疗后12、48wk CRT分别为276.33±44.34、240.56±40.11μm,较治疗前基线降低了43.22±42.21、79.00±53.64μm。延长给药组治疗后12、48wk CRT分别为271.58±63.08、241.00±43.91μm,较治疗前基线降低了57.42±45.33、88.00±61.16μm(图2)。测定时间主效应分析有统计学意义(F时间=30.06,P时间<0.01),不同测定时间CRT不同;处理组间主效应分析无统计学意义(F组间=0.01,P组间>0.05),组间无差异;测量时间和治疗方法交互分析(F时间×组别=0.22,P时间×组别>0.05),无交互作用(表2)。固定给药组基线CRT与12、48wk比较,差异均有统计学意义(P=0.03、<0.01),12wk CRT与48wk比较,差异无统计学意义(P=0.07);延长给药组基线CRT与12、48wk比较,差异均有统计学意义(P<0.01),12wk CRT与48wk比较,差异无统计学意义(P=0.08)。

图1从基线到48wk两组BCVA均值的变化趋势。
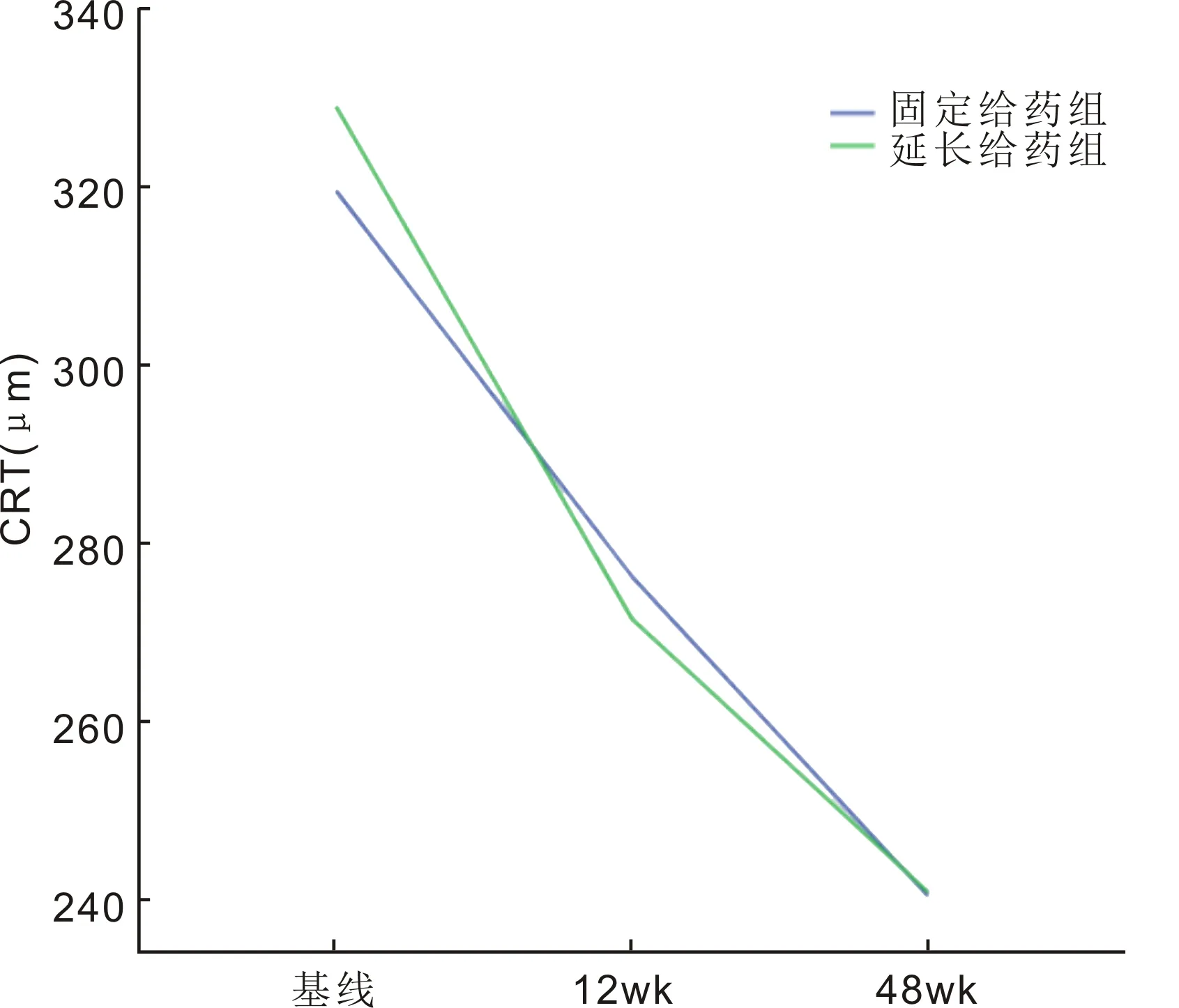
图2从基线到48wk两组CRT均值的变化趋势。
2.3两组患者注射次数两组患者球内注射康柏西普次数为7.00±1.23次。固定给药组和延长给药组平均球内注射康柏西普次数分别为6.00±0.00、7.75±1.14次,差异有统计学意义(t=5.326,P<0.01,图3)。
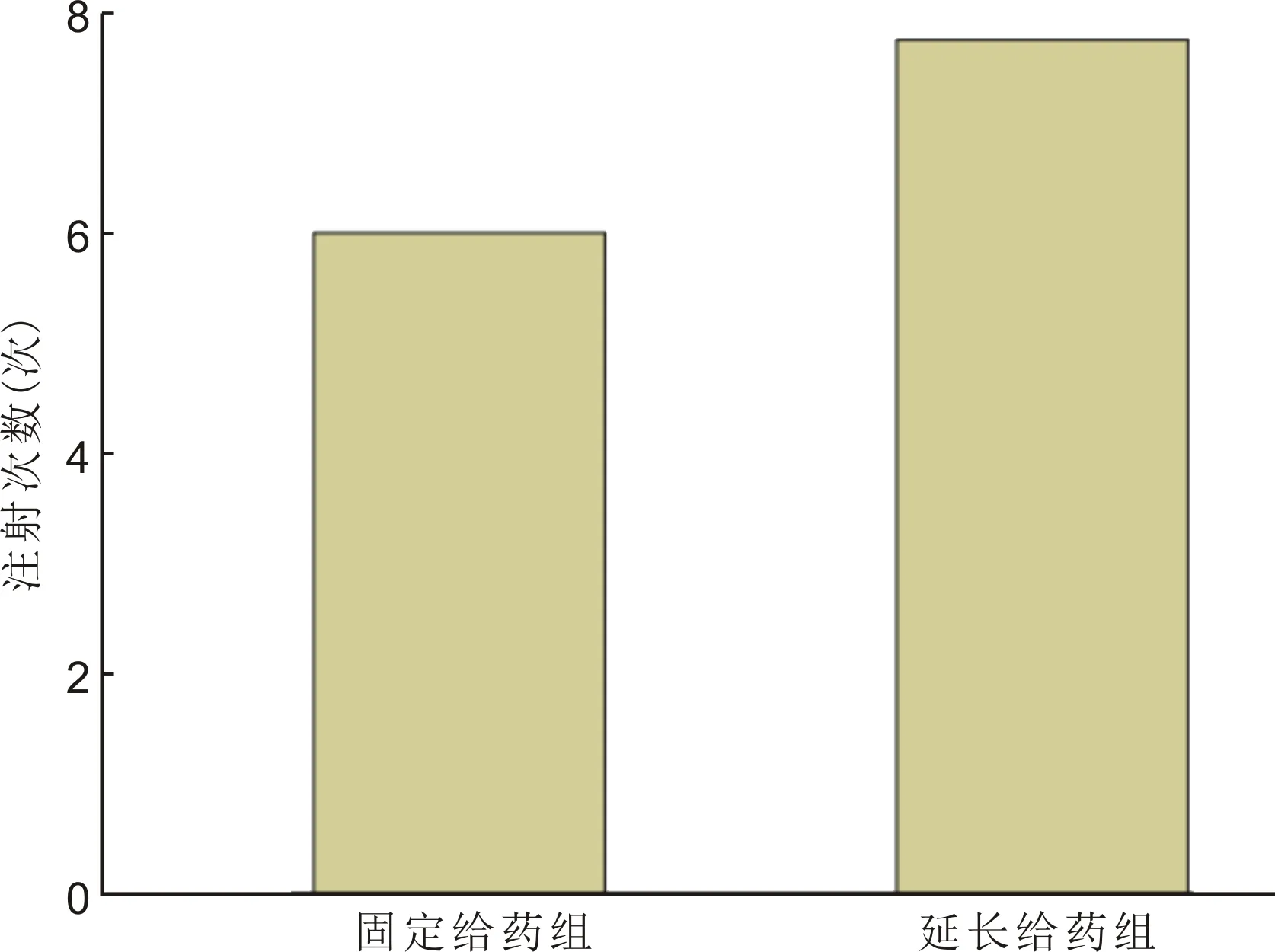
图3固定给药组和延长给药组注射次数比较。
2.4不良反应治疗完毕时,2例患者主诉术眼异物感,疼痛明显,打开敷料检查发现角膜上皮部分擦伤,给予小牛血去蛋白提取物眼用凝胶点眼包眼1d后症状消失,3眼出现注射部位球结膜下小片状出血,1wk后随访时基本吸收。使用该药后未出现玻璃体积血、视网膜脱离及与药物相关的眼内炎等严重不良反应。
3 讨论
PCV代表着新生血管性年龄相关性黄斑变性(age-related macular degeneration,ARMD)的一种亚型还是一种独立的疾病一直争论不定。PCV是以BVN末端息肉样扩张灶(Polyps)为特征的,ICGA显示为特征性的血管瘤样扩张的结构和(或)异常的分支血管网。OCT表现为双层征(Double-layer-Signer征)[10]。PCV病灶(Polyps+BVN)可见于视盘旁、黄斑区,甚至眼底周边部,可导致反复发生的黄斑区浆液性或出血性RPE脱离(pigment epithelial detachment,PED)或神经上皮脱离、视网膜下渗出、视网膜下出血,最终发生脉络膜视网膜萎缩,伴或不伴纤维瘢痕形成,中心视力丧失[11]。我国PCV的致盲率高达30%,诊断率仅为10%[12]。PCV的发病率具有一定的种族和性别倾向,黑种人和黄种人发病率高于白种人,男性高于女性,高发病年龄60~70岁。
关于PCV的治疗目前主要包括激光光凝治疗、PDT、抗血管内皮生长因子疗法及联合治疗。其中抗血管内皮生长因子治疗和光动力疗法被认为是最有效的方法。光动力疗法可使大部分息肉样病灶封闭,但可引起视网膜下出血、视网膜色素上皮层撕裂和视网膜萎缩等并发症[11]。而抗VEGF药物治疗可以促进视网膜下出血的吸收、提高视力及改善预后,且治疗后并发出血的可能性很小。康柏西普为一种新的重组融合蛋白,由VEGFR1免疫球蛋白样结构域2、VEGFR2免疫球蛋白样结构域3、4与人免疫球蛋白Fc片段经融合而成,为VEGF诱捕受体可结合VEGF-A、VEGF-B及胎盘生长因子(placental growth factor,PLGF),有效抑制多种视网膜新生血管性疾病[13]。一项由黎晓新教授牵头主持的Ⅱ期临床试验(AURORA试验)研究治疗湿性ARMD的CNV脉络膜血管病变,接受治疗的患者视力较治疗前得到了大幅度的提高,OCT、FFA、ICG等影像学检查显示眼底解剖学结构也能得到显著改善,息肉样病变明显消退[14]。国内也有较多关于康柏西普治疗PCV疗效的报道,但并没有探索出一条治疗PCV安全、有效、性价比高的,适合中国特色的治疗方案。
PCV已成为视力损害的主要疾病之一。治疗方法不统一,治疗费用昂贵,对家庭和社会造成沉重的负担,严重影响患者的生活质量。如果按目前雷珠单抗常规的治疗方案3+Prn(初始3mo连续每月玻璃体腔内给药一次,之后根据病情来决定是否继续注射治疗),每年的费用大概5万元,加上检查和交通费用大概6万元,如果外出治疗大概8万元。2014年拥有自主知识产权的抗VEGF新药康柏西普上市,与国外上市的阿柏西普具有相似的分子结构,在前期临床试验中,在治疗湿性年龄相关性黄斑变性方面,显示了良好的治疗效果,价格比雷珠单抗优惠。在治疗PCV的患者方面,康柏西普注射液具有相似的疗效,我区地处内陆,经济相对落后,患者外出就诊相对不便,如何能找到既能提高治愈率又能减少支出的治疗方案是我区眼科工作者的当务之急。
我们的研究显示:两种不同的给药方案均可以有效治疗息肉样脉络膜血管病变。固定给药组和延长给药组患者在治疗12wk时BCVA提高较快,两组患者在治疗48wk后视力提高的幅度较小,治疗前后视力变化有统计学意义,但组间比较差异无统计学意义。中心视网膜厚度方面的改变与视力的提高基本一致。在我们的研究中,固定给药组和延长给药组在48wk内平均给药分别为6.00±0.00、7.75±1.14次,两组间比较差异有统计学意义。这提示我们是否应该针对该疾病制订统一治疗方案,探索一条在保证疗效的基础上,尽可能地相对减少注射次数,避免一些不良反应,且能节省患者花费,提高社会经济效益的治疗途径。通过此项研究我们探索出治疗PCV安全、有效、性价比高的,适合中国特色的治疗方案,尤其适合经济不发达地区的推广模式。
虽然玻璃体内注射治疗眼部疾病有着良好的疗效,但其安全性亦不容忽视。其主要的并发症有角膜水肿、眼前段炎症反应、一过性眼压升高,也有报道注射后视网膜色素上皮撕裂、玻璃体出血、眼内炎及心脑血管疾病和脑卒中等并发症发生[15-16]。我们的研究中2例患者主诉术眼异物感,疼痛明显,打开敷料检查发现角膜上皮部分擦伤,给予小牛血去蛋白提取物眼用凝胶点眼包眼1d后症状消失,3眼出现注射部位球结膜下小片状出血,1wk后随访时基本吸收。使用该药后未出现玻璃体积血、视网膜脱离及与药物相关的眼内炎和脑卒中等心脑血管严重不良反应。
综上所述,本研究的结果证实玻璃体腔注射康柏西普治疗息肉样脉络膜血管病变安全有效,但由于本研究样本量较小,随访时间较短,更长期的疗效和安全性需要进一步观察,并且仅纳入了BCVA及中心视网膜厚度两项指标来判定疗效,没有对病灶大小等其他方面进行对比分析,这使得该研究具有一定的局限性。两种给药方案治疗PCV的远期疗效仍需大样本、多中心、长期随访的临床试验研究来探讨。
