基于系统动力学的患者社区首诊影响因素研究*
2020-03-18——徐艺岑珏罗莉李娜
——徐 艺 岑 珏 罗 莉 李 娜
社区首诊是指社区居民首先在本人选择的定点社区医疗机构就诊,因病情需要转诊的,由所在社区卫生服务机构及时为患者办理转诊登记手续。目前,我国社区首诊率不足10%[1]。2009年以来,国务院和原卫生部先后提出鼓励医疗机构共建共享,优化资源配置,探索医联体体制机制,以带动基层医疗卫生服务能力和水平提升[2-4]。由此,各地纷纷开始医联体探索之路。社区首诊是医联体建设的重要内容。有研究指出,我国社区首诊存在首诊制刚性不足,基层医疗服务质量有待提升,医务人员工作动力不足,缺乏激励机制等问题[5-7]。但这些文献仅停留在指出问题并给出定性建议的层面,对于医联体模式下社区首诊运作内在影响机理、社区首诊动力的探讨非常有限。本研究通过建立系统动力学模型,对社区首诊影响机制进行全面地定性和定量分析,并与现有研究对照,旨在探索促进医联体中社区首诊的有效方法,为政策制定提供依据。
1 资料来源与方法
1.1 资料来源
资料来源于2013年-2017年《中国卫生和计划生育统计年鉴》(数据覆盖2009年-2016年),以及CNKI、万方、维普、PubMed等数据库中的社区首诊、系统动力学等相关文献。
1.2 研究方法
系统动力学(System Dynamics,SD)是将系统科学理论与计算机仿真紧密结合,研究系统反馈结构与行为的一门科学。它认为系统的行为模式与特性主要取决于内部结构。基于系统行为与内在机制间的相互紧密的依赖关系,通过数学模型的建立、运行与试验,可以逐步发掘出产生变化形态的因果关系,从而辅助决策。其应用范围几乎遍及各个领域,是定性与定量结合分析和研究复杂系统的有力工具[8-10]。
医联体内社区首诊是一个动态的、复杂的系统,各个因素间相互影响,产生多个反馈闭环,包括正反馈环与负反馈环。系统动力学适合处理这种复杂系统的问题[11-13]。模型搭建步骤为:(1)目标结构分析。通过定性分析,对患者社区首诊动力的影响因素进行梳理,搭建动力架构,明确系统边界。(2)绘制系统动力学因果回路图。通过因果关系分析,讨论每个影响因素间的逻辑关系,为因果链标注极性,用表示因果关系的反馈回路进行描述。(3)绘制系统动力学存量与流量图,并确定各变量间的方程式。根据因果回路图,确定系统中各变量的类型,包括存量、流量、辅助变量、常量等,绘制系统动力学存量与流量图,并结合初始化数据,拟合系统主要变量间的结构方程式,从而定量表达各因素间相互作用的关系。(4)计算机仿真模拟与修正。借助计算机软件,基于拟定的系统动力学模型进行动态拟合至达到稳态,并根据仿真结果对模型进行修正,包括重新确定系统边界、修正模型结构、修正模型参数及方程式等。(5)模型检验和敏感性分析。选取系统中关键变量的模型运行结果与历史数据相比较,验证模型的有效性。调整系统参数,以患者首诊就医选择为情境,模拟医联体模式下不同政策对患者社区首诊动力的影响程度。
1.3 仿真软件应用
本研究使用的系统动力学计算机软件是由美国Ventana Systems, Inc.研发的Vensim PLE版。
2 结果与分析
2.1 模型搭建
2.1.1 系统影响因素 对医联体模式下患者社区首诊动力的影响因素进行梳理和分析,通过专家访谈、文献分析等,从患者、医疗机构、外部环境3个角度入手,逐步细化相关影响因素,并确定各因素间的相互影响关系。图1展示了患者、医疗机构以及外部环境在医联体模式下运行的动力结构。
对于患者,就医选择动力包括健康动力、经济动力、便利动力等。健康动力是患者对健康保障的动力,影响因素主要包括对医疗机构的服务质量感知、就医观念等;经济动力是患者就医支出维度,影响因素包括患者的收入水平、保险政策、医院就医选择等;便利动力是患者对时间便利性和距离便利性以及就诊过程便利性等方面的考虑,影响因素包括医院的资源配置决策、资源水平、整体就医患者数量等。
对于医疗机构,主要考虑品牌动力、经济动力、政治动力等。品牌动力包括服务水平提升动力、执行便利性动力等,影响因素有诊疗决策、资源分配决策、转诊决策等;经济动力包括诊疗成本、诊疗收益以及合作医疗机构间的利益协调等,影响因素有医疗保险、区域经济、共享协调机制、资源管理方式等;政治动力包括国家和区域的政策导向及医院内部的组织管理,影响因素有机构的考核、惩罚等。
对于外部环境,主要考虑人口环境、社会经济环境、卫生政策环境等。人口环境包括人口结构、出生/死亡率、人均期望寿命等;社会经济环境包括国家财政收入、人均收入水平等;卫生政策环境包括政策决策、卫生财政投入、医保政策等。
各个因素间相互影响。例如,不同医疗机构的服务水平影响患者的服务质量感知,不同医疗机构的收费水平、医保政策和患者自身收入水平影响患者对费用的承受度,国家卫生财政投入影响医疗机构的服务水平等。
2.1.2 因果回路图 社区首诊率最直接的影响因素是患者的社区首诊动力,社区医院、上级医院以及外部环境等通过社区首诊宣传、医疗服务水平、转诊合作、医保政策、财政投入等影响患者的选择动力,因此,将社区首诊率的影响因素分为患者的经济动力、健康动力、便利动力,参考架构分析图建立因果链,并根据其逻辑关系确定因果链的极性,剔除对系统模拟影响不大的因素,包括患者的生理状况、地理可及性、上级医院间的合作动力、人口环境因素等,绘制得到社区首诊模拟系统的因果回路图。见图2。
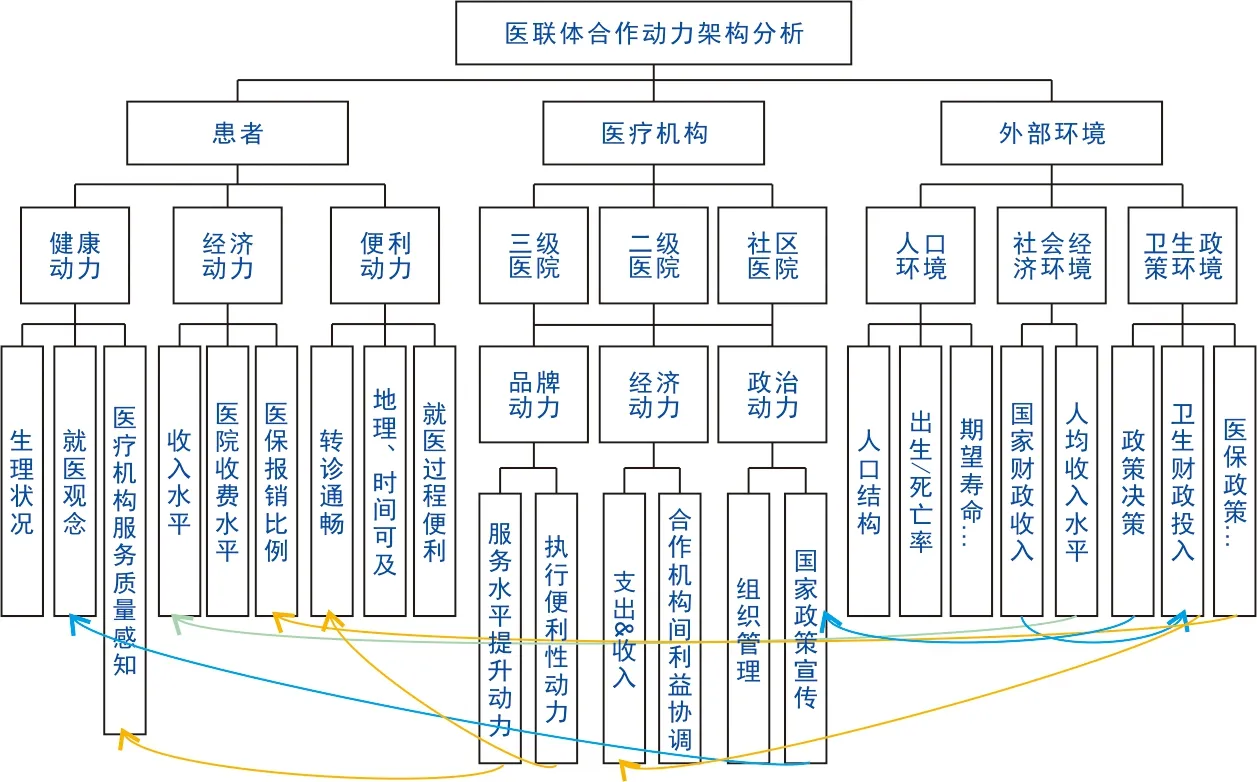
图1 医联体模式下的合作动力架构分析图
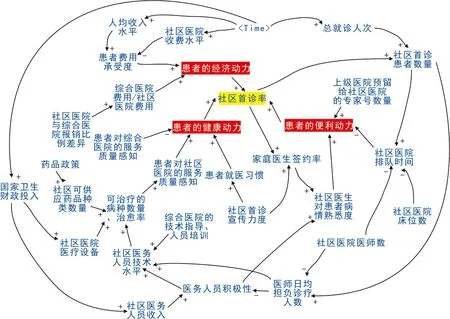
图2 社区首诊系统因果回路图
图2中包含3个负反馈环和2个正反馈环。随着社区首诊患者数量增加,社区医院排队时间延长,患者社区就诊便利性受到影响,降低了患者社区首诊便利动力;社区医师日均诊疗量增加,医师技术水平提高,社区医院服务水平提高,从而提高了患者对社区医院的服务质量感知,提升了患者社区首诊健康动力;医师诊疗量增加,使医务人员工作疲劳度加大,对其工作积极性产生一定影响,从而影响了医师技术水平提升,进而影响了患者社区首诊健康动力;医务人员工作积极性较低,会影响医生对患者病情的熟悉程度,进而影响了患者社区首诊便利动力;首诊率提升,促进家庭医生签约率提高,使社区医生更加熟悉患者病情,提升了患者社区就医便利性。
2.1.3 存量流量图 基于系统动力学因果回路图,绘制存量流量图(图3)。以社区首诊率这一核心变量为存量,患者社区首诊动力的增加和减少为流量,其余变量为辅助变量和常量。首先,依据2013年-2017年《中国卫生和计划生育统计年鉴》,包括总诊疗人次、社区卫生服务中心诊疗人次、社区卫生服务中心个数、社区卫生服务中心医疗收入、社区卫生服务中心财政补助收入、社区卫生服务中心医师人均年业务收入、价格指数、社区门诊患者次均医药费、城镇居民人均可支配收入等,对相应变量方程式进行拟合,同时借鉴以往社区首诊相关文献中的调查数据,如社区医院与上级医院的价格差异水平表和费用水平表[14],参考居民社区首诊意愿影响因素的占比[6,15-17]等,依据模型检验做出合理调整,得到患者对社区医院的信任度、患者社区首诊动力等变量方程式的计算因子,从而定量表达出各因素间相互作用的关系。社区首诊率这一指标在相关资料与统计年鉴中并无数据,而以往文献中的社区首诊率均为小范围问卷调查,对本模型参考作用不大,因此,本模型中,将社区首诊率简化为社区卫生服务中心诊疗人次占总诊疗人次的比例,数据来自2013年-2017年《中国卫生和计划生育统计年鉴》,在数值上与文献中的问卷调查数据不同,但在本模型中用于观察社区首诊的发展变化是较合理的。
本模型中变量方程式的建立主要有以下几种方式:(1)积分量。社区首诊率为存量,2009年的社区首诊率为0.047 525 1,因此本模型中的社区首诊率设为初始值为0.047 525 1的积分量。社区首诊率= INTEG (患者社区首诊动力-动力减少,0.047 525 1),其中患者社区首诊动力、动力减少为流量,即速率变量;(2)根据2013年-2017年《中国卫生和计划生育统计年鉴》的历史数据以及相关文献的调查数据,拟合出系统主要变量间的结构方程式。或直接拟合,如城镇居民人均可支配收入=2 363.4×Time+14 712、社区医疗设备=0.171 255×社区医院收入+0.138 856×政府财政投入-38.448 8。或由初始化数据确定方程式参数以及常量等,如社区首诊率初始值的设定;(3)个别无法拟合出函数关系但又有散点数据的,可使用表函数。如社区与上级医院自付费用差异=价格差异水平表(“社区医院自付费用/上级医院自付费用”),其中价格差异水平表为([(0,0)-(10,10)],(0,0.991),(0.082,0.929),(0.137,0.803),(0.22,0.653),(0.406,0.351),(0.621,0.206),(0.725,0.145),(0.828,0.101),(0.966,0.048),(1,0.035))。所有方程式构建完毕后,运行模拟,根据仿真结果对模型进行反复修正,最终得到社区首诊系统动力学模型。
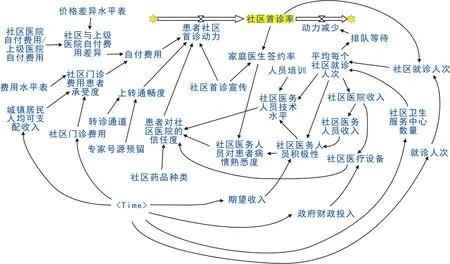
图3 社区首诊系统存量流量图
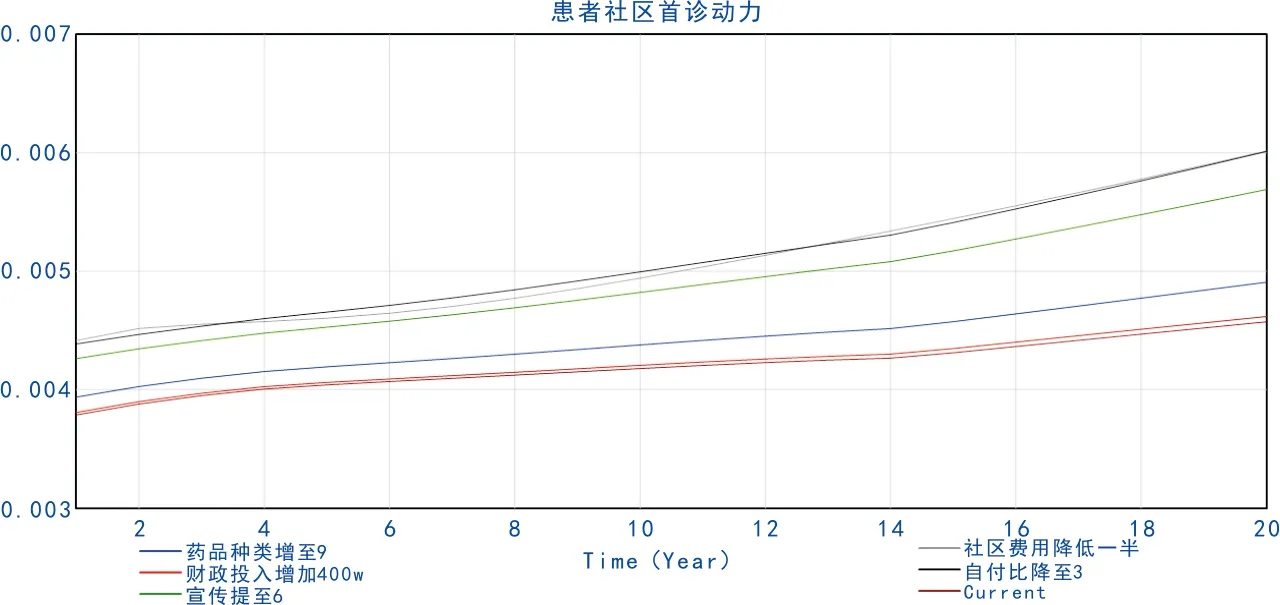
图4 不同条件下患者社区首诊动力变化对比
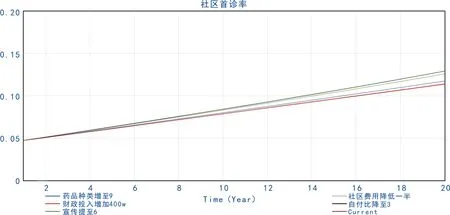
图5 不同条件下社区首诊率变化对比
2.2 模型检验
选取社区门诊费用、总诊疗人次、平均每个社区卫生服务中心的诊疗人次、社区首诊率等几个主要变量的模拟结果,与实际数据(2009年-2016年)进行比较,经过参数调试后得到,拟合的变量数据拟合度均较高(R2>0.95),由模型运行模拟得到的变量与实际数据也较为贴合。
2.3 政策模拟
参考现有文献中患者社区首诊意愿的影响因素以及模型中的参数,将社区药品种类、政府卫生财政投入、社区首诊宣传力度的参数提高将近一倍,将社区门诊费用、社区医院与综合医院的费用自付比等参数降为原来的一半,得到图4、图5,可以看到,不同参数对提升社区首诊率的影响力度是不同的。影响最为显著的是提高社区医院报销比例和降低社区医院费用,由此可见,尽管社区就诊费用已有优势,但患者对价格仍然十分敏感。加大社区首诊宣传力度对提升社区首诊率的促进作用也较大,甚至相较于扩充社区药品种类的措施具有更大优势。单纯依靠增加政府卫生财政投入则收效甚微。
3 讨论
社区首诊在合理配置医疗资源,提高卫生服务质量,控制卫生费用等方面具有重要作用[15-16]。推进社区首诊也是缓解目前我国卫生资源利用不合理、患者无序就医问题的重要途径之一。众多调查表明[6,17-18],社区卫生服务机构的医疗水平低、药品种类少、医疗设备少、对社区医疗服务的不了解与不信任是居民不愿意到社区首诊的主要因素。提升社区卫生服务质量不可能一蹴而就,也不是依靠改善某一环节就可以做到,增加社区药品和设备种类,提高医务人员技术水平,改善医务人员收入情况,提高医务人员工作积极性,紧密社区医生与患者之间的联系,畅通患者上转通道等必不可少。只有社区卫生服务机构医疗质量越高, 患者才会对其越信任,从而愿意去社区首诊。结合本研究结果,对患者社区首诊提出建议如下:
3.1 提高社区就诊医保报销比例
经济因素是影响居民就医选择的重要因素之一。轻症患者是社区医院的主要服务对象,当社区医院与综合医院的费用相差不大时,出于对综合医院的信任,患者通常会选择去综合医院就诊。因此,提高社区就诊的医保报销比例可以有效帮助社区医院吸引患者。发挥医保的导向作用,对社区首诊的患者适当降低就诊费用的自付比例,合理拉开各级医疗机构间的医保支付比例,对促进社区首诊与分级诊疗都有重要意义。
3.2 降低社区就诊费用
现有文献显示,患者对社区就诊的费用较为满意。从仿真模拟的结果来看,降低社区就诊费用与拉大社区医院与综合医院的费用自付比例对促进社区首诊的作用十分接近,说明患者对价格较为敏感。适当合理地降低社区就诊费用,增加社区医院的财政补助,依旧是吸引患者选择社区首诊的有效方式之一。
3.3 加强社区首诊宣传
以往调查发现,居民对社区首诊制的知晓率不到50%[6]。居民对社区首诊的了解是居民选择到社区首诊的基础。通过系统动力学模型仿真发现,加强社区首诊的宣传可以有效地促进社区首诊的推行。因此,有必要通过宣教让更多居民了解社区首诊制的相关政策,了解选择社区首诊的优点和流程。同时,也要加大社区卫生服务排队时间短、医患熟悉、流程简单、就医方便等的宣传,让居民更加了解和信任社区卫生服务,逐步引导居民有序就医。
3.4 合理扩充社区药品种类
从对患者社区首诊意愿的调查结果中可以看到,社区药品种类是影响程度靠前的因素。通过模型模拟结果发现,扩充社区药品种类确实可以促进社区首诊,但其影响程度相对有限。社区药品种类对社区慢病管理等有影响,可以考虑在药品管理等相关制度下,根据患者需求合理扩充社区药品种类。
