2012至2018年某院肝硬化并自发性细菌性腹膜炎的病原学及耐药性分析
2020-03-13陈艳林瑞陈竹王丽
陈艳 林瑞 陈竹 王丽
自发性细菌性腹膜炎(spontaneous bacterical peritonitis,SBP)是肝硬化中比较严重和常见的并发症。目前SBP的培养送检率较高,但阳性检出率较低,仅为10%~20%。培养阳性率低在一定程度上给临床医师在抗菌药物的选择上带来困难,抗菌药物的应用主要依靠临床医师的经验结合药敏试验结果选用[1]。本研究采取回顾性分析方法,抽取本院2012年1月至2018年12月住院肝硬化合并SBP患者817例,对其腹水病原学鉴定及药敏试验结果进行分析,现汇报如下:
资料与方法
一、研究对象
选取2012年1月至2018年12月期间我院收治的817例肝硬化并发SBP患者作为研究对象,其中男114例,女27例,年龄19~82岁,平均(48.74±6.92)岁。肝硬化及自发性细菌性腹膜炎的诊断均符合2010年欧洲肝脏研究学会制定的《肝硬化腹水、自发性细菌性腹膜炎、肝肾综合征临床实践指南》 的诊断标准[2],并排除继发性腹腔感染。本研究经医院伦理委员会批准,入选患者均签署知情同意书。
二、研究方法
床边行腹腔穿刺术抽取腹水10 mL注入血培养瓶,采用法国梅里埃Bact/ALERT 3D 全自动血培养仪进行细菌培养,梅里埃全自动微生物分析仪进行药敏试验,结果判读参照当年的美国临床和实验室标准协会(CLSI)标准。质控菌株:大肠埃希菌ATCC25922,阴沟肠杆菌ATCC700323,金黄色葡萄球菌ATCC25923,铜绿假单胞菌ATCC27853。
三、统计学处理
结 果
一、肝硬化并SBP的腹水病原菌分布情况
817例肝硬化并SBP患者中,有141例患者的腹水培养为阳性(阳性率17.26%,141/817),共检出病原菌151株。除2例患者为三种细菌重叠感染、6例为两种细菌重叠感染,余133例均为单一细菌感染(占94.32%,133/141)。151株病原菌中,革兰阳性菌88株(占58.28%,88/151),革兰阴性菌54株(占35.76%,54/151),真菌9株(占5.96%,9/151)。革兰阳性菌以科氏葡萄球菌(17.05%)、溶血葡萄球菌(14.77%)、粪肠球菌(13.64%)及表皮葡萄球菌(11.36%)为主,占全部革兰阳性菌的56.82%(50/88);革兰阴性杆菌以大肠埃希菌(51.85%)和肺炎克雷伯菌(25.93%)为主,占全部革兰阴性菌的77.78%(42/54),见表1。
二、产超广谱β-内酰胺酶(Extended-Spectrum β-Lactamases,ESBL)病原菌的分布
产ESBL病原菌共12株(占7.95%,12/151),只见于大肠埃希菌(9株,占75.00%)和肺炎克雷伯菌(3株,占25.00%)。
三、乙肝肝硬化并SBP的腹水病原菌耐药情况
(一)主要革兰阳性菌的耐药性 科氏葡萄球菌、溶血葡萄球菌、粪肠球菌及表皮葡萄球菌等革兰阳性菌对青霉素G、红霉素、苯唑西林及克林霉素的耐药率最高,分别是86.00%、70.00%、54.00和48.00% ;对万古霉素和替考拉宁均无耐药。见表2。
(二)主要革兰阴性菌的耐药性 大肠埃希菌和肺炎克雷伯菌等主要阴性菌对氨苄西林的耐药率最高(61.90%),对亚胺培南和美罗培南均无耐药。见表3。

表1 腹水病原菌的分布情况[n(%)]
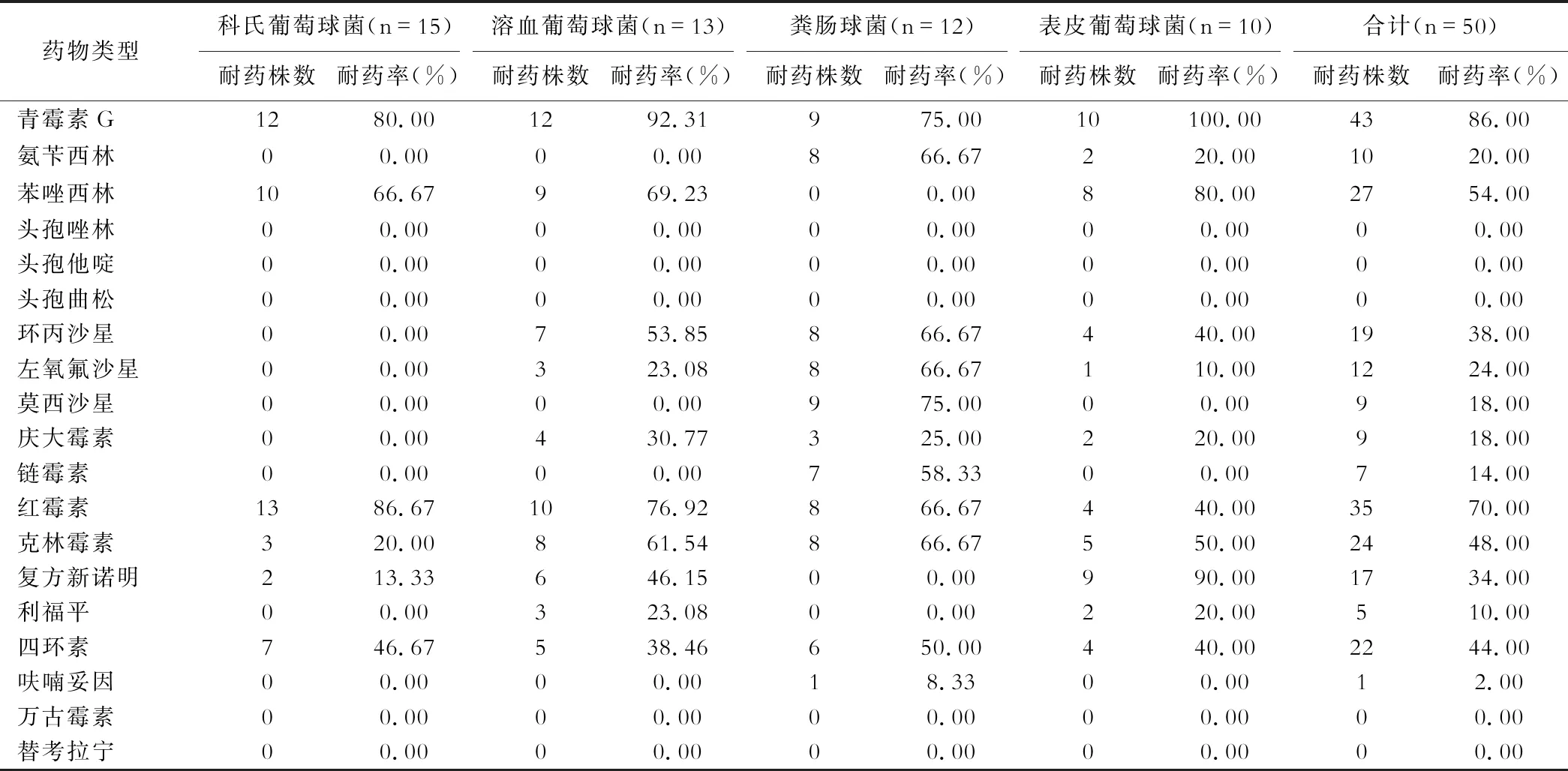
表2 主要革兰阳性菌的耐药性[n(%)]
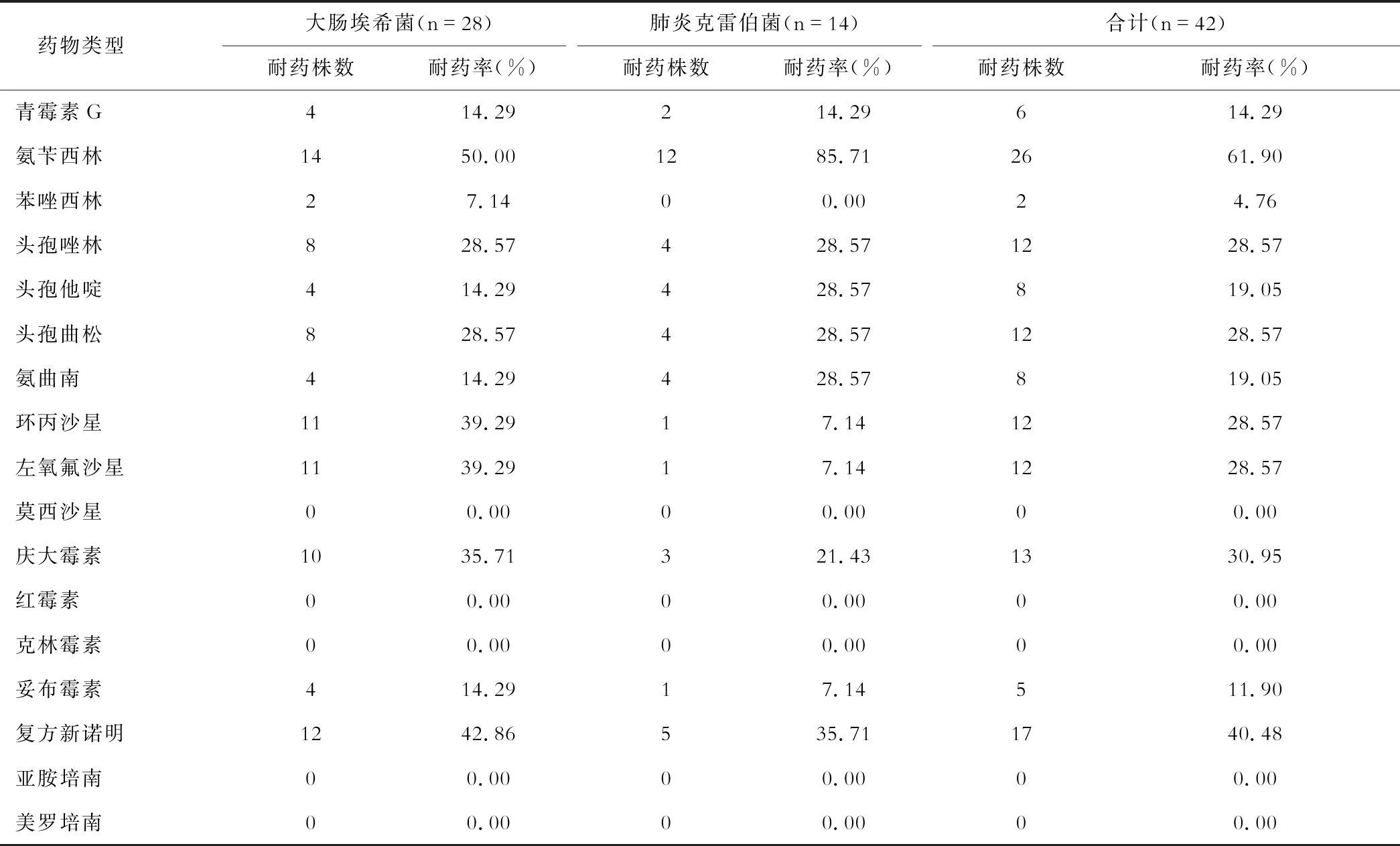
表3 主要革兰阴性菌的耐药性[n(%)]
讨 论
据统计,肝硬化患者的SBP发生率为10%~30%,及时和合理地使用抗菌药物是治疗成功的关键[3-4]。据国内多项研究报道,革兰阴性菌是肝硬化并发SBP患者的腹水主要病原菌,约占65%~75%,而革兰阳性菌和真菌较少见[5]。而本次研究抽取的 817例患者中,141例患者的腹水培养病原菌呈阳性,共检出病原菌151株,其中革兰阳性菌88株(占58.28%)、革兰阴性菌54株(占35.76%)以及真菌9株(占5.96%),其中革兰氏阳性菌的占比居高,与已有文献报道及指南[6]中的报道不完全一致,考虑区域性因素有关。我院系四川省唯一一家传染病医院,就诊的肝硬化患者中以来自村、镇的居民居多,相对于城市患者而言、其接触抗菌药物治疗的几率小,故以社区获得性SBP为多,其致病菌以革兰氏阳性菌为主[3]。
本次检出的较常见的革兰阳性菌为科氏葡萄球菌、溶血葡萄球菌、粪肠球菌及表皮葡萄球菌等,对青霉素G、红霉素、苯唑西林及克林霉素的耐药率最高,分别是86.00%、70.00%、54.00%和48.00% ;而对万古霉素和替考拉宁无耐药。检出的常见革兰阴性菌为大肠埃希菌和肺炎克雷伯菌,对氨苄西林的耐药率最高(61.90%),而对亚胺培南和美罗培南无耐药。由于致病菌阳性检出率低,缺乏科学准确定位致病菌的手段,临床医师就不可能根据抗菌药物药效学和药动学准确选择药物,既往经验相对占据用药主导地位,而抗菌药物选择不当、联合用药不当、使用不规范等因素,势必造成细菌耐药[7]。这样的后果,不仅会造成治疗效能降低、耽误病情,还会增加患者的痛苦和经济负担。细菌的耐药问题日趋严重是一个全球性的普遍现象。诊断明确的前提下,加强感染部位细菌培养,及时根据病原学及药敏试验结果,针对性地调整治疗方案,选择适宜的抗菌药物,可做到用药有的放矢[8-9]。同时加强细菌敏感性动态监测,收集数据并汇总分析,可为临床诊断、治疗提供帮助[10]。
本次检出的产ESBL病原菌共12株,占7.95%,只见于大肠埃希菌和肺炎克雷伯菌。ESBLs是一类超广谱β-内酰胺酶,通常大肠埃希菌、肺炎克雷伯菌、鲍曼不动杆菌最易产生,产ESBLs病原菌对抗菌药物产生耐药性,增大了SBP的治疗难度。我国2017年版肝硬化腹水及相关并发症的诊疗指南中提出[11],对于社区获得性、轻中度SBP患者,在相关病原学检测不明确的情况下,若近期未应用β-内酰胺抗菌药物可以凭经验选择单一三代头孢类抗菌药物治疗。一旦病原学确证,则需及时调整抗菌药物,根据药敏试验结果,按照抗菌药物临床应用指导原则选择针对性强、窄谱、安全的抗菌药物,尽量降低细菌的耐药性。
总之,加强病原菌的早期快速检测,提高检测的准确性,建立抗菌药物合理使用的管理机制,以抗菌药物分级使用为核心,实施多学科协作,充分发挥药师的临床参与和监督作用,通过这样多环节、全方位的管理来实现延缓抗菌药物耐药发生的目标[12]。
