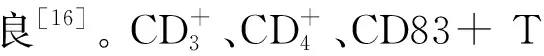神经内科医院感染患者免疫、炎性指标和预后分析
2020-03-04段海丽吕学海刘运平叶秋桠陈鹏杰
段海丽 吕学海 刘运平 叶秋桠 陈鹏杰
感染是神经内科住院患者常发生的严重并发症,不仅导致病情加重,也增加了治疗难度,患者预后差[1,2]。研究显示,感染发生后机体炎症相关指标显著升高,检测其水平可作为反映感染严重程度、治疗效果与预后的可靠指标。此外,病情严重患者住院时间长,随着侵入性操作次数增加,患者免疫功能逐渐降低,进一步导致病情加重[3]。本研究分析了我院神经内科住院合并感染患者免疫炎症指标变化,探讨感染对预后的影响,以期为感染预防和治疗提供参考依据。
1 资料与方法
1.1 一般资料 选取2015年1~12月我院神经内科收治后确诊为医院感染患者60例为观察组,80例未发生医院感染患者为对照组。对照组男51例,女29例;年龄42~79岁,平均年龄(59.78±6.89)岁;脑梗死30例,蛛网膜下腔出血21例,脑出血16例,脑炎11例,其他2例。观察组男38例,女22例;年龄45~77岁,平均年龄(61.12±6.95)岁;脑梗死23例,蛛网膜下腔出血15例,脑出血12例,脑炎8例,其他2例。2组性别比、年龄、疾病类型比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:(1)患者均符合神经内科疾病诊断标准;(2)参照《医院感染诊断标准(试行)》进行诊断,并结合微生物检查结果确诊为医院感染[4];(3)患者及家属签署知情同意书。排除标准:(1)重要器官功能障碍者;(2)入院前存在感染性疾病者;(3)近期内服用过抗菌药物者。
1.3 方法
1.3.1 标本采集:抽取2组清晨空腹静脉血2 ml,2 000 r/min离心,分离血清,-80℃保存。
1.3.2 神经功能指标:采用放射免疫法检测血清S100β蛋白(S100β)、胶质纤维酸性蛋白(GFAP)、同型半胱氨酸(Hcy)、脑源性神经营养因子(BDNF)、胰岛素样生长因子-1(IGF-1)。
1.3.3 脑血流学指标:采用彩色多普勒超声诊断仪检测基底动脉、左大脑中动脉、右大脑中动脉血流。
1.3.4 应激指标:采用酶联免疫吸附试验(ELISA)检测血清皮质醇(Cor)、去甲肾上腺素(NE)、肾上腺素(AD)、肾上腺皮质激素(ACTH)。
1.3.5 炎症指标:采用全自动生化分析仪检测外周血白细胞计数(WBC)、中性粒细胞计数(NEUT)、淋巴细
胞计数(LY)、C-反应蛋白(CRP)、降钙素原(PCT)。
1.3.6 细胞因子:采用酶联免疫吸附试验(ELISA)检测血清白介素6(IL-6)、白介素8(IL-8)、白介素10(IL-10)、肿瘤坏死因子α(TNF-α)。
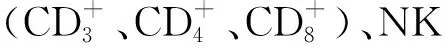
1.3.8 体液免疫指标:采用免疫散射速率法检测外周血免疫球蛋白(IgA、IgG、IgM)、补体C3、C4。
1.3.9 预后:采用改良Rankin评分量表(mRS)评估患者神经功能恢复情况,满分6分,分值越高表示患者神经功能恢复情况越差。采用日常生活能力(ADL)评分评估患者日常生活能力,满分100分,分值越高表示患者日常生活能力越好。
2 结果
2.1 2组脑血流学指标比较 观察组基底动脉、左大脑中动脉、右大脑中动脉血流较对照组明显降低,差异有统计学意义(P<0.05)。见表1。
表1 2组脑血流学指标比较
2.2 2组神经功能指标比较 观察组S100β、GFAP、Hcy较对照组明显升高,BDNF、IGF-1较对照组明显降低,差异有统计学意义(P<0.05)。见表2。
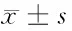
表2 2组神经功能指标比较
2.3 2组应激指标比较 观察组Cor、NE、AD、ACTH较对照组高,差异有统计学意义(P<0.05)。见表3。
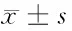
表3 2组应激指标比较
2.4 2组炎症指标比较 观察组WBC、NEUT、LY、CRP、PCT较对照组明显升高(P<0.05)。见表4。
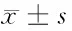
表4 2组炎症指标比较
2.5 2组细胞因子比较 观察组IL-6、IL-8、IL-10、TNF-α较对照组明显升高(P<0.05)。见表5。
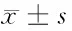
表5 2组细胞因子比较
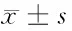
表6 2组细胞免疫指标比较
2.7 2组体液免疫指标比较 观察组IgA、IgG、IgM、C3、C4较对照组明显降低(P<0.05)。见表7。
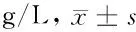
表7 2组体液免疫指标比较
2.8 2组预后比较 观察组mRS评分较对照组明显升高,ADL评分较对照组明显降低,差异有统计学意义(P<0.05)。见表8。
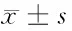
表8 2组预后比较 分,
3 讨论