3D与2D腔镜在分化型甲状腺癌手术中的临床研究*
2020-03-04冯剑平唐诗彬叶剑谭健辉何慧君
冯剑平,唐诗彬,叶剑,谭健辉,何慧君
528308 广东 佛山,南方医科大学顺德医院 甲状腺乳腺外科
自从1997年Huscher[1]报道了首例腔镜甲状腺腺叶切除术以来,腔镜甲状腺手术技术得到迅猛发展,但大多应用于良性疾病,其美容效果得到肯定[2]。近年来,甲状腺结节的患病率明显增加,而甲状腺癌发病人数亦逐年上升,占女性恶性肿瘤的前五位[3],且大多为早期的分化型甲状腺癌,女性患者多倾向于接受兼具美容效果腔镜手术治疗。新时代3D腔镜的出现有效改善了传统2D腔镜的清晰度不够,空间感不足等缺点,外科医生从而更精准、高效地完成手术。然而,3D腔镜技术在甲状腺癌手术中少有报道[4],随着腔镜的甲状腺癌手术范围扩大及难度增加,3D腔镜如何既能有效保护喉返神经、喉上神经及甲状旁腺,又能减少手术时间及手术创伤,降低手术并发症发生率,促进患者平稳快速地康复就显得尤其重要。本研究通过对南方医科大学顺德医院2011年1月至2018年12月期间收治的3D腔镜甲状腺癌手术患者和同期住院2D腔镜甲状腺癌手术患者的临床病例资料进行对比分析,探讨3D腔镜甲状腺癌手术的临床应用效果及价值。
1 资料与方法
1.1 研究对象
回顾分析我院甲状腺外科2011年1月至2018年12月期间应用腔镜技术治疗的分化型甲状腺癌患者。纳入标准[4-5]:⑴年龄15岁~ 50岁;⑵患者心肺功能耐受腔镜手术;⑶甲状腺恶性肿瘤直径≤2cm、未侵犯临近器官;⑷无广泛的淋巴结转移、转移的淋巴结无固定融合;⑸无上纵隔淋巴结转移;⑹患者有强烈的美容愿望。排除标准[6]:⑴甲状腺癌的未分化型或髓样型、继发性肿瘤或肿瘤病灶已发生远处转移;⑵肿瘤浸润级别较高,手术无法切除;⑶患者心肺功能不能耐受腔镜手术;⑷患者不同意行腔镜手术治疗;⑸患者有颈部手术史。按照纳入及排除标准,共纳入51例病人,3D腔镜组26例,同时期住院的2D腔镜组25例,其中女性45例,男性6例,年龄18~47岁,未婚17例,已婚32例,婚姻情况不明2例。
1.2 术前准备
术前了解心、肺、肝、肾、甲状腺、甲状旁腺功能,彩超、电子喉镜、CT、甲状腺穿刺细胞学等,明确病理诊断并排除远处器官转移。彩超了解颈淋巴结有无肿大及转移。CT检查了解肿瘤大小、位置、局部情况及淋巴结情况。电子喉镜了解声带有否麻痹等。
1.3 手术方法
3D腔镜组和2D腔镜组的术前准备、手术方式相同[4-5],均由同一组外科医生行患侧腺叶切除及患侧的中央区淋巴结清扫,且3D高清腔镜和2D高清腔镜的型号均为VINKING。所有患者均采用气管插管全身麻醉,病人取仰卧位, 颈部略垫高,显露颈部及胸部,术者站在患者两腿间进行操作。采用前胸壁双乳晕入路。于双侧乳晕上约1 cm分别作0.6 cm切口,胸骨中上段作1.2 cm切口,向手术区域皮下注入适量的肿胀液(1 mg肾上腺素+生理盐水500 mL),分离棒钝性分离胸前皮下间隙, 于各切口置入相应的腔镜,注入CO2气体,维持压力4~6 mmHg。在直视下用超声刀分离皮下疏松结缔组织,上至甲状软骨,下达胸骨上窝,两侧达胸锁乳突肌外侧缘。用超声刀纵行切开颈白线,沿甲状腺包膜作钝性分离,拉开颈前肌群,暴露甲状腺。打开峡部后的气管前间隙,离断甲状腺下静脉及最下静脉,分离、凝闭切断甲状腺中静脉;沿甲状腺侧叶外缘向上极分离,打开环甲间隙,将腺体向内上方牵引,沿甲状腺侧叶外缘向下极分离。小心分离甲状腺背侧,解剖出喉返神经,凝闭切断甲状腺下动脉分支,由下极向上分离甲状腺背面,注意保护甲状旁腺。分离至Berry韧带处,推开神经,完整游离并切除甲状腺叶。然后清扫同侧中央区淋巴结,上达舌骨处、下抵锁骨、外侧到颈动脉鞘、内侧至气管食管沟。创面彻底止血,用蒸馏水冲洗术野。标本置入标本袋取出, 术中常规送冰冻切片。用可吸收线连续缝合颈白线,甲状腺创面置入一条14号多孔橡胶管经乳晕操作孔引出并固定。
1.4 观察指标
记录两组患者的手术时间、住院时间、术中出血量、术后引流量、术后并发症(声嘶、抽搐、低钙血症等)、总住院费用、转移淋巴结数、清扫淋巴结数等。
1.5 统计学处理
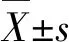
2 结 果
2.1 两组患者的一般资料对比
两组患者术后病理结果均为甲状腺乳头状癌,其中合并结节性甲状腺肿4例,甲状腺瘤3例,桥本甲状腺炎3例,在性别、年龄、患侧、肿瘤大小、术后病理T分期和N分期等差异无统计学意义(P>0.05) ,具有可比性(表1)。
表1 两组患者的一般资料对比(n=51)
Table 1. General Data in Two Groups (n=51)
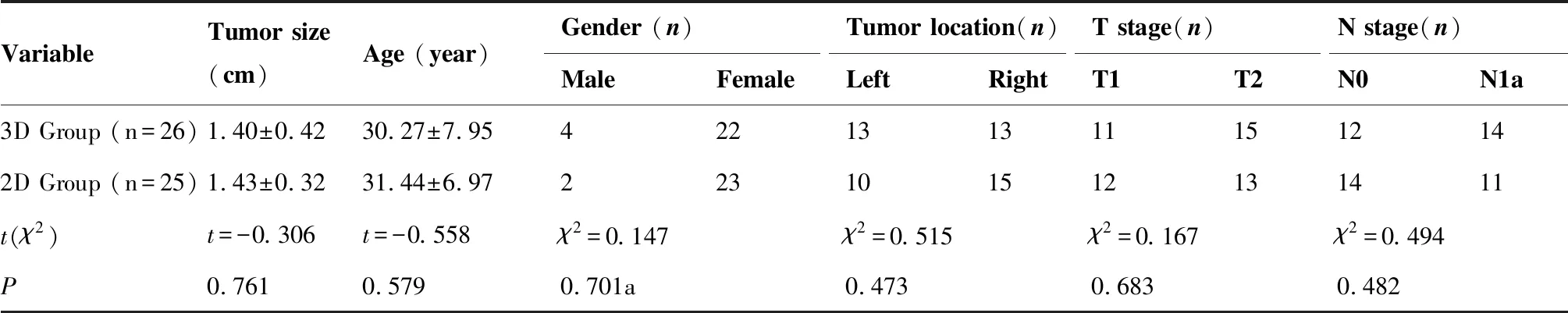
VariableTumor size(cm)Age (year)Gender (n)Tumor location(n)T stage(n)N stage(n)MaleFemaleLeftRightT1T2N0N1a3D Group (n=26)1.40±0.4230.27±7.954221313111512142D Group (n=25)1.43±0.3231.44±6.97223101512131411t(χ2)t=-0.306t=-0.558χ2=0.147χ2=0.515χ2=0.167χ2=0.494P0.7610.5790.701a0.4730.6830.482
a: Chi-squared test with continuity correction.
2.2 两组患者的手术情况对比
两组患者手术均一次成功,无中转开放手术病例。与2D腔镜组相比,3D腔镜组手术时间(127.15±6.21)min,较2D组明显缩短(t=-10.466,P<0.001),3D腔镜组出血量(43.27±9.43)mL,也较2D组明显减少(t=-9.280,P<0.001),术后引流量(92.42±3.10)mL,也较2D组明显减少(t=-3.406,P=0.001),差异具有统计学意义(P<0.05)。但两者在清扫淋巴结数、转移淋巴结数、住院时间及住院费用方面差异不具有统计学意义(P>0.05)(表2)。
表2 两组患者的手术情况对比
Table 2. Surgical Conditions in Two Groups
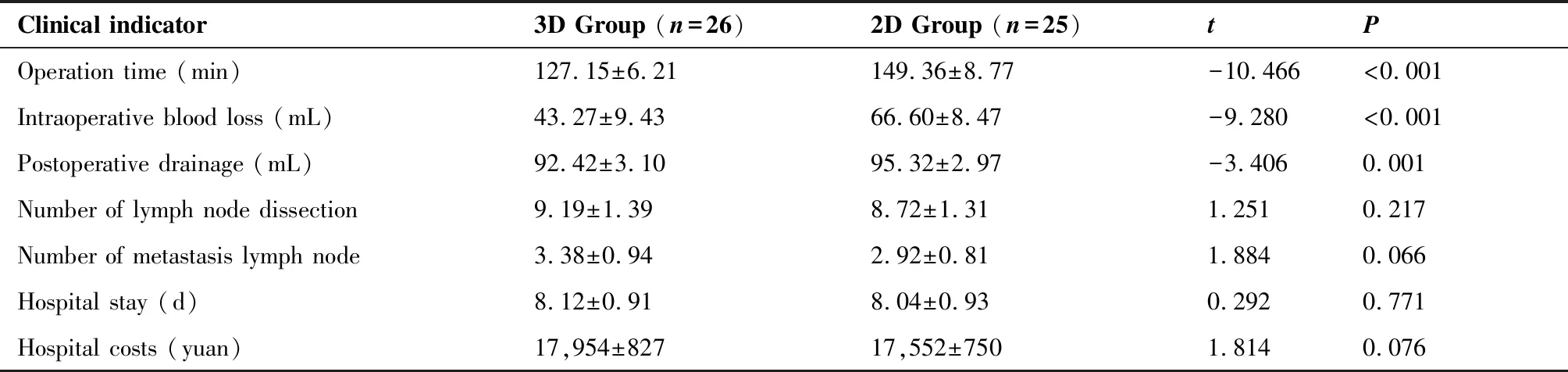
Clinical indicator3D Group (n=26)2D Group (n=25)tPOperation time (min)127.15±6.21149.36±8.77-10.466<0.001Intraoperative blood loss (mL)43.27±9.4366.60±8.47-9.280<0.001Postoperative drainage (mL)92.42±3.1095.32±2.97-3.4060.001Number of lymph node dissection9.19±1.398.72±1.311.2510.217Number of metastasis lymph node3.38±0.942.92±0.811.8840.066Hospital stay (d)8.12±0.918.04±0.930.2920.771Hospital costs (yuan)17,954±82717,552±7501.8140.076
2.3 两组患者术后并发症的情况
在并发症方面,出现暂时性甲状旁腺功能减退4例,其中2D组3例,3D组1例,均予静脉及口服钙剂及骨化三醇后,低钙症状缓解,1月内血钙水平恢复正常范围,未出现永久性甲状旁腺功能减退。2D组出现声嘶1例,予甲钴胺等药物营养神经治疗后,2月内声音恢复。两组患者在伤口麻木、颈部不适感、低钙血症、声嘶或声音低钝、发热等并发症方面,差异无统计学意义(P>0.05)(表3)。
表3 两组患者术后并发症的情况
Table 3. Postoperative Complications in Two Groups (n=51)

Complication3D Group (n=26)2D Group (n=25)χ2PWound numbness340.2360.627aNeck discomfort320.0001.000aTemporary hypocalcemia130.3160.574aVoice hoarse01─0.490bFever230.0020.963a
a: Chi-squared test with continuity correction;b: Fisher’s exact test.
3 讨 论
传统开放甲状腺癌根治术常需在颈部留下长约6~10cm手术瘢痕,严重影响颈部美观,往往给患者带来巨大的心理压力[7]。胸乳入路腔镜技术应用于颈部甲状腺手术可以真正实现颈部无疤痕,因此受到了广大患者的青睐[8-9]。但随着近年来逐渐增多的腔镜甲状腺癌手术,人们发现2D腔镜手术可能会出现视野错觉,导致手术操作失误,甚至发生手术意外的情景[10]。另外,在二维视觉中手术操作空间难于立体定位,导致手术操作动作准确性下降,手术时间延长[11-12]。3D高清腔镜系统是由两个高清镜头加两套摄像系统组成,手术者需佩带特殊的偏振镜才能还原高度清晰的画面,其优势在于能还原真实的三维立体手术视野,提供最精确的空间定位、方向感给医生,最真实的操作体验,尤如观看3D电影一般,对于初学者能大大缩短学习曲线[13-14]。它的出现逐渐应用于广泛的外科领域,如3D腔镜胆囊切除、脾切除、胃切除、结肠切除等,取得很好的效果[14]。
本研究结果显示,3D腔镜组在手术时间方面较2D腔镜明显缩短(t=-10.466,P<0.001),差异有统计学意义。我们分析3D高清腔镜将医生深度感、方向感和立体视觉还原,提供良好准确三维空间定位与深度指示,还原真实的场景,具有3~4 倍放大术野效果[15],能够增加缝合准确度、抓握及手术效率,减少错误动作的发生,从而减少重复动作次数。有文献[16-17]统计腔镜外科手术中的抓握、切开、穿刺、缝合等基本操作时间,对每次操作出现的错误次数进行统计,结果得出3D腔镜系统能缩短操作时间的结论。另外,3D腔镜镜头比2D腔镜镜头更能减少了镜头烟雾,从而缩短镜头擦拭次数及手术时间,提高手术的效率[18]。
本研究结果亦显示,3D腔镜组在出血量也较2D组明显减少(t=-9.280,P<0.001),术后引流量也较2D组明显减少(t=-3.406,P=0.001),有统计学差异。我们考虑3D高清腔镜提供了一个更宽广的视野,有利于显露出甲状腺周围空间立体结构,对切缘和距离的把握更加精准,对细小血管的分离、凝闭、切断等处理更加精准、确切,从而减少术中出血量及术后的引流量。另外,我们体会3D腔镜系统对于喉返神经及甲状旁腺的保护亦有优点。在甲状腺腺手术中喉返神经入喉处的Berry韧带处理是的关键步骤[19]。喉返神经大多行走于Berry韧带的外侧,位置较深[20],与2D腔镜相比,3D腔镜系统还原了真实视觉中的立体视野,对Berry韧带周围的喉返神经解剖分辨更加清晰,从而能有效减少喉返神经损伤。对于进出甲状旁腺的血管分支,2D视觉下血管仅表现为条带状的平面结构,然而在3D术野下各级血管分布走行清晰可见,能精准结扎以及切断离断各条进甲状腺的穿支,减少甲状旁腺供血血管的损伤,最大限度保留甲状旁腺血供的完整性,减少的甲状旁腺的自体移植率。
综上所述,腔镜甲状腺癌手术中,3D腔镜与2D腔镜的相比较,能够提供清晰的三维立体视觉,良好的深度感,实现精准操作,可提高手术效率,减少出血,降低手术难度以及风险,并不增加手术费用及住院时间,值得临床推广应用。当然,目前3D腔镜系统也有其不足,如寒冷天气佩带偏振镜时镜片容易起雾,以及手术时间长时手术者容易有视疲劳、头晕感等,相信随着3D腔镜技术进一步改善完善,不久的将来定能克服。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
