改良Scarf截骨术治疗拇外翻的临床疗效
2020-03-04刘卫刚汪勇刚唐周舟严凤翔许永涛
刘卫刚,汪勇刚,马 亮,唐周舟,严凤翔,许永涛
拇外翻畸形临床常见,跖骨干或基底截骨是矫正拇外翻畸形的常用方法,如基底弧形截骨术、Lapidus截骨术、Juvara截骨、Ludloff截骨、Scarf截骨术。其中,Scarf截骨术是临床常用的一种截骨手术方法,通过水平移位的Z形截骨达到矫正畸形、缓解疼痛的作用。2014年1月~2017年1月,我科应用改良Scarf截骨术治疗68例拇外翻患者(92足),疗效满意,报道如下。
1 材料与方法
1.1 病例资料纳入标准:① 拇外翻角(HVA)≥27°;② 第1、2跖骨间角(IMA)≥11°。排除标准:① 青少年性拇外翻;② 第1跖列力线不稳;③ 跖趾关节骨性关节炎;④ 严重骨质疏松。本组68例(92足),男2例,女66例,年龄25~62岁。病程5~8年。临床症状为拇外翻畸形、前足疼痛。
1.2 术前准备患者入院行常规检查,包括血常规、肝肾功能、血糖、凝血功能、输血全套、心电图、胸片,视患者具体情况添加下肢深静脉彩超、血脂等其他检查。常规摄患足负重正、侧位片,测量记录HVA、IMA及跖骨远端关节面固有角(DMAA)大小,并计算AOFAS评分。术前HVA 28°~38°(33.1°±3.1°)、IMA 11°~27°(14.8°±2.9°)者28例(32足);术前HVA 40°~53°(44.6°±2.8°)、IMA 13°~28°(19.6°±2.1°)者40例(60足)。检查患者第2~5趾有无其他合并症,如跖趾关节脱位、鸡眼、胼胝等。术前使用碘伏水泡脚3 d清洁足部皮肤,预防术后感染。
1.3 手术方式椎管内麻醉。患肢上止血带后抬高驱血。取起于近节趾骨基底至跖骨干中段、第1跖趾关节内侧长约5 cm纵行切口,逐层切开时,注意保护远端血供。U形切口切开第1跖趾关节内侧的关节囊,充分暴露第1跖骨内侧部分,于第1跖骨内侧切口处行Z形截骨,截骨近点位置在距跖骨跖侧约3 mm、跖骨基底远1 cm处;截骨远点位置在距跖骨背侧约3 mm、跖趾关节面近1 cm处;第1跖骨干截骨使用微型摆锯一次性完成,长截骨线与跖骨干平行,长截骨线两端的短截骨线与长截骨线成45°角。在远端短截骨线的基础上行第2截骨面,第2截骨面斜向近端,与远端原短截骨线呈20°~25°角;远端两截骨面相交点背侧约0.5 cm骨质予以咬除,向外缓慢推移第1跖骨头,直至跖骨干两截骨块重叠至少为跖骨干宽度的1/3。矫正拇外翻畸形后,由近端截骨远端向远端截骨近端插入ø 1.5 mm克氏针临时固定,C臂机透视确认位置合适后分别钻孔,测深后,选择ø 2.5 mm双螺纹加压螺钉2枚固定,再次透视见畸形矫正及内固定位置满意后,切除内侧多余骨质,缝合内侧关节囊后逐层缝合。对合并跖趾关节脱位的第2~5趾,相应行跖趾关节成形术,使用克氏针固定。
1.4 术后处理加压包扎拇趾于矫正位,不用任何外固定。术后第2周可穿前足免负重鞋下地活动,术后4周可部分负重行走;术后8周复查,若X线片显示截骨处已骨性愈合,开始完全负重行走。术后4~6周取出第2~5趾内的克氏针。术后1~2 d开始行拇趾关节的主被动及踝关节的屈伸功能锻炼,克氏针固定的跖骨于克氏针取出后即开始行趾骨跖趾关节的主被动功能锻炼。
1.5 观察指标在术前、术后及末次随访时,患者摄矫形足负重正、侧位片,测定患足HVA、IMA及DMAA。应用AOFAS评分进行疗效评价。

2 结果
患者均获得随访,时间9~12个月。末次随访时,患者截骨断端均骨性愈合,前足疼痛较术前显著减轻。术后2例(2足)出现切口感染,经规律换药、口服抗生素治疗1周后,伤口愈合;其余患者切口均甲级愈合。术后2例(2足)出现拇内翻,但患者无明显前足疼痛症状,第1跖趾关节活动灵活,认可治疗效果,拒绝行手术治疗。术后矫形足均未出现截骨延迟愈合及畸形愈合、拇外翻复发、转移性跖骨痛等并发症。末次随访时的HVA、IMA及DMAA均较术前显著减小,AOFAS评分较术前提高,差异有统计学意义(P<0.01),见表1、2。末次随访时应用AOFAS评分系统评价疗效:优 82足,良 5足,可 5足,优良率为94.6%。
典型病例见图1、2。
3 讨论
3.1 改良Scarf截骨术的优点改良Scarf截骨术截骨接触面大,可调整跖骨的长短、第1跖骨头的高度及旋转跖骨,具有较好的畸形矫正、自稳定、固定牢固的优点,能恢复籽骨位置,调整截骨方向对跖骨头进行各个方向的旋转,以达到矫正畸形目的[1]。周黎辉 等[2]应用Scarf截骨术结合Akin截骨术治疗中重度拇外翻44例(57足),末次随访HVA、IMA、DMAA较术前明显减小,拇外翻畸形得到有效矫正。邬博来 等[3]应用改良Scarf截骨术治疗28例(33足)DMAA增大型拇外翻,术后随访10~36个月,HVA、IMA 及DMAA 均较术前显著减小,具有较好的矫正拇外翻畸形作用。本研究结果与以上研究一致,改良Scarf截骨术治疗合并DMAA增大型拇外翻,HVA、IMA、DMAA均较术前明显减小,差异有统计学意义(P<0.01),表明改良Scarf截骨术具有矫正DMAA的效果。
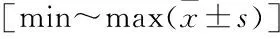
表1 28例患者(32足)手术前后HVA、IMA、DMAA及AOFAS评分比较
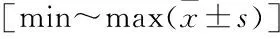
表2 40例患者(60足)手术前后HVA、IMA、DMAA及AOFAS评分比较
图1 患者,男,61岁,右足拇外翻A.术前X线片,显示右足拇外翻畸形合并第2、3、4跖趾关节半脱位,HVA 45°,IMA 13°,DMAA 13°; B.术后3 d X线片,显示HVA 4°,IMA 5°,DMAA 5°图2 患者,女,60岁,左足拇外翻A.术前X线片,显示左足拇外翻畸形,HVA 42°,IMA 18°,DMAA 15°; B.术后3 d X线片,显示HVA 10°,IMA 8°,DMAA 7°
3.2 改良Scarf截骨术的术后并发症常见并发症有[4-5]:拇外翻复发、畸形矫正过度或不足、转移性跖骨痛、伤口感染、应力性骨折、拇内翻等。本研究的并发症有2例切口感染,2例拇内翻。2例切口感染患者中,1例患者有大量吸烟病史且院外未进行规律换药,考虑其切口感染与上述原因有关;另1例患者有糖尿病病史,考虑其切口感染与糖尿病有关。2例拇内翻患者无症状且跖趾关节活动灵活,测量HVA分别为9°和10°,患者认可治疗效果,无进一步手术治疗意愿。有研究[6]指出,拇内翻常见的手术原因是第1跖骨头切除过度、内侧突起切除过多、内侧关节囊缝合过度和中间角矫正过度。本组HVA为 9°的患者可能与手术时内侧关节囊缝合过紧有关;HVA为10°的患者拇内翻似乎受到了第2跖趾关节进行性内翻畸形的影响;但未对患者生活造成影响,患者选择不进行手术矫正。这些术后并发症均发生在本研究的早期,我们考虑与术者的截骨熟练程度及手术经验有关,所以可部分归因于术者的学习曲线。
3.3 改良Scarf截骨术的注意事项① 充分的术前评估,准确测量HVA、IMA、DMAA大小,了解患者的就诊目的、基础疾患等因素;准备窄而锋利的锯片一次完成截骨,避免出现截骨面不平整的问题。② 暴露第1跖趾关节时,通过保留第1跖骨底软组织保护远端血供,避免术后跖骨头缺血性坏死。③ 行Z形截骨时,限制截骨深度(一般以2~3 mm为宜),近端及远端摆锯截骨时,方向与第1跖骨长轴成45°角,可通过避开骨松质,降低术后发生“沟槽畸形”的风险。④ 通过增加或减小第1跖骨长轴与截骨面夹角的大小调整第1跖骨的长度,使第1、2跖骨长度相同,相同长度的第1、2跖骨可减少术后转移性跖骨痛的发生。
综上所述,改良Scarf截骨术是矫正拇外翻畸形的可靠技术,纠正畸形效果满意,可有效缓解疼痛,具有临床推广价值。
