甘露聚糖结合凝集素在新生儿肺炎合并脓毒症中的研究意义
2020-03-02杨小华
黄 媛,杨小华,钟 莉
(广州市红十字会医院检验科,广东广州 510220)
新生儿肺炎是一种由多种微生物和多种发病机制导致的严重呼吸道疾病,具有极高的发病率和病死率[1-2]。并发症的出现与新生儿肺炎死亡密切相关,其中约有17.4%的新生儿肺炎患儿出现脓毒症并发症[3]。目前,新生儿肺炎合并脓毒症患儿的早期临床表现多不典型,诊断十分困难,常因干预不及时而出现脓毒症休克,进而导致患儿生命垂危。有研究表明,甘露聚糖结合凝集素(MBL)的缺乏是小儿上呼吸道感染反复发生的主要因素之一[4],但其在新生儿肺炎合并脓毒症患儿中的研究较少。临床常用来判断感染的实验室指标为降钙素原(PCT)和超敏C-反应蛋白(hs-CRP),故本文通过研究新生儿肺炎合并脓毒症患儿体内PCT、hs-CRP和MBL水平的变化,以期为新生儿肺炎合并脓毒症的早期诊断、病情轻重判断及预后评估提供一定的参考依据。现报道如下。
1 资料与方法
1.1一般资料 选取2015年6月至2018年6月本院收治的120例新生儿肺炎合并脓毒症患儿作为脓毒症组,其中早产儿35例,足月儿85例,男性71例,女性49例,日龄2.0~26.0 d,平均(11.16±2.12) d。同期随机选取120例单纯新生儿肺炎患儿作为非脓毒症组,其中早产儿37例,足月儿83例,男性72例,女性48例,日龄3.0~27.0 d,平均(12.23±1.98) d。同期随机选取120例体检健康新生儿作为对照组,其中早产儿34例,足月儿86例,男性70例,女性50例,日龄2.0~27.0 d,平均(11.35±2.01) d。脓毒症组患儿根据病情严重程度分为轻度脓毒症亚组(n=71)和重度脓毒症亚组(n=49)。3组受试者和2亚组患儿分别在早产儿、足月儿、性别和日龄等基础资料方面比较,差异无统计学意义(P>0.05)。纳入标准:(1)新生儿肺炎诊断依据《儿科学》(第8版)[5]中相关诊断标准,并经影像学检查显示有斑点状、片状浸润阴影或间质性肺炎等炎性改变。(2)脓毒症诊断均经血培养阳性证实,诊断标准符合中华医学会儿科学分会急救学组于2015年制订的《儿童脓毒性休克(感染性休克)诊治专家共识(2015版)》[6]中脓毒症相关症状和体征诊断标准:发热(肛温>38.5 ℃)或低体温(肛温<35.0 ℃)、心动过速(低体温者可无心动过速),伴以下至少一个脏器功能异常即意识改变、低氧血症、血清乳酸增高或洪脉。严重脓毒症定义为出现脓毒症诱导的组织低灌注或器官功能障碍。脓毒症患儿达不到严重脓毒症诊断标准者均纳入轻度脓毒症亚组。(3)新生儿家属均自愿签署知情同意书。排除标准:(1)有窒息病史者。(2)有先天性心脏病、支气管发育不良、消化道或者呼吸道畸形等先天性疾病者。(3)有肿瘤、先天性心脏病、自身免疫性疾病、营养不良等疾病者。(4)入院前接受过退热、抗炎、止咳等对症治疗者。(5)临床资料不完整者。
1.2方法 所有受试者经无菌操作采集静脉血3 mL,4 000 r/min离心10 min,取血清进行MBL、hs-CRP和PCT水平的检测。hs-CRP检测采用免疫比浊法,使用全自动生化分析仪(购自中国日立公司,型号HITACHI 7600)及其配套试剂进行;PCT检测采用双向侧流免疫法免疫分析仪(购自中国深圳瑞莱生物工程有限公司)及其配套试剂检测;MBL检测采用酶联免疫吸附试验测定法,试剂盒购自美国Immuno Way公司,操作严格按照试剂盒说明书进行。
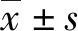
2 结 果
2.13组新生儿血清MBL、hs-CRP和PCT水平的比较 3组患儿血清hs-CRP和PCT水平比较为:脓毒症组>非脓毒症组>对照组,而血清MBL水平比较为:脓毒症组<非脓毒症组<对照组,组间比较差异有统计学意义(P<0.05)。见表1。

表1 3组新生儿血清MBL、hs-CRP和PCT 水平的比较
2.2血清MBL、hs-CRP和PCT水平与新生儿肺炎合并脓毒症病情严重程度关系 轻度脓毒症亚组患儿血清hs-CRP和PCT水平明显低于重度脓毒症亚组水平,而血清MBL水平明显高于重度脓毒症亚组,组间比较差异有统计学意义(P<0.05),见表2。

表2 血清MBL、hs-CRP和PCT水平与新生儿肺炎 合并脓毒症病情严重程度关系
2.3新生儿肺炎合并脓毒症患儿血清MBL与hs-CRP、PCT的相关性分析 Person相关性分析结果显示:新生儿肺炎合并脓毒症患儿血清MBL与hs-CRP、PCT呈正相关(r=0.20、0.21,P=0.03、0.02),见图1。

注:A表示MBL与hs-CRP的相关性;B表示BML与PCT的相关性。
图1新生儿肺炎合并脓毒症患儿血清MBL与hs-CRP、PCT的相关性分析
2.4血清MBL、hs-CRP和PCT水平对新生儿肺炎合并脓毒症的诊断价值 绘制ROC曲线分析得出血清MBL、hs-CRP和PCT对新生儿肺炎合并脓毒症的诊断曲线下面积分别为:0.797、0.819、0.709,灵敏度分别为:78.3%、68.5%、79.2%,特异度分别为:80.8%、71.7%、82.5%,见表3、图2。

表3 血清MBL、hs-CRP和PCT水平对新生儿肺炎合并脓毒症的诊断价值
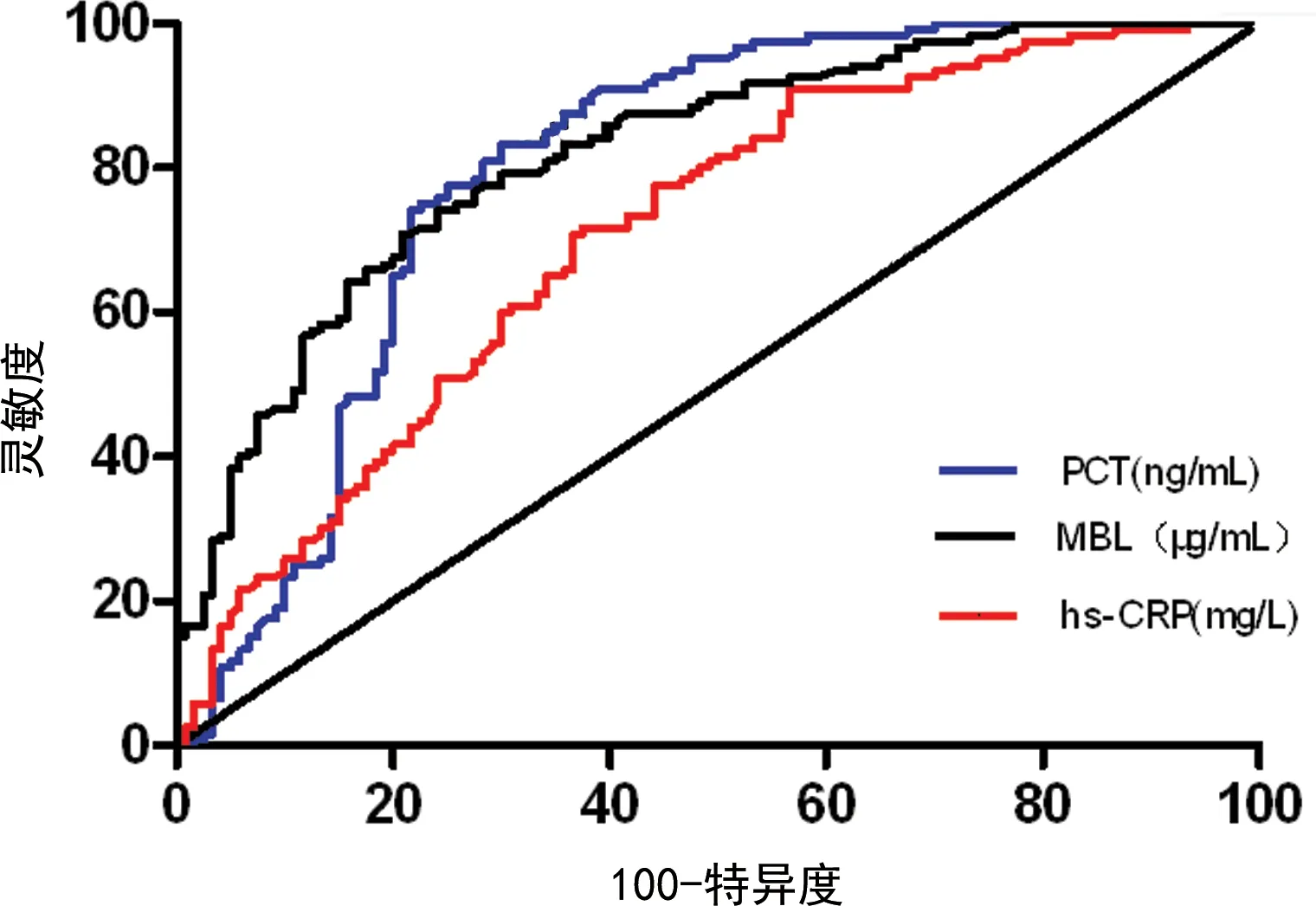
图2 血清MBL、hs-CRP和PCT水平对新生儿肺炎合并脓毒症的诊断价值
3 讨 论
新生儿脓毒症是由细菌、真菌等病原菌入侵血液循环后,通过毒素的产生而导致的全身性感染,其病死率为10%~50%[7-8]。随着近年来新生儿监护技术的改善和抗感染治疗的规范化,新生儿脓毒症患儿的病死率在全球范围内呈下降趋势,但其发病率仍处于较高水平,且新生儿脓毒症的主要表现为体温改变和(或)呼吸困难等呼吸系统症状及患儿喂养困难和(或)烦躁等精神系统状态的改变,缺乏典型的临床特征,容易导致新生儿发生全身炎症反应综合征和急性多器官功能障碍,是导致新生儿特别是低体质量早产儿死亡的主要原因[9]。新生儿肺炎是诱导新生儿脓毒症的主要原因之一,故对新生儿肺炎并发脓毒症进行准确的早期识别和诊断,是改善预后和降低病死率的关键。
目前对脓毒症的诊断金标准为血培养,但在新生儿状态下,血培养具有采血困难、培养周期长、阳性率低和易受干扰等缺点。而临床上常用的hs-CRP、PCT和白细胞计数等感染指标,往往缺乏特异性,从而导致新生儿脓毒症的诊断困难,故寻求新的灵敏而特异的诊断指标或者寻找新的联合诊断指标以提高新生儿脓毒症的诊断成为亟待解决的问题。
脓毒症的发病机制涉及促炎因子与抗炎因子的相互平衡作用,这一平衡是否稳定与脓毒症的疾病发生、发展及疾病的转归关系密切,而机体免疫代谢在促炎因子与抗炎因子的平衡中产生着重要的作用。KUMAR等[10]强调了脓毒症相关免疫应答和相关免疫代谢的重要性及其作为未来治疗脓毒症的靶向性。MBL是一种由肝脏产生的急性反应蛋白,也是机体补体系统中重要的天然抗感染免疫分子,具有识别和结合病原体、调理吞噬和启动补体系统活化等多种作用[11]。MADSEN等[12]通过前瞻性队列研究发现儿童甘露糖结合凝集素水平与入院时的感染状态或从全身炎症反应综合征进展为脓毒症或感染性休克无关。BADAWY等[13]研究发现脓毒症新生儿血清MBL水平低于非脓毒症组,差异有统计学意义(P=0.028)。本文研究结果发现脓毒症组患儿血清MBL水平较非脓毒症组和对照组明显降低,这一结果与BADAWY等[13]的发现具有一致性。而且笔者还发现重度脓毒症患儿血清MBL水平低于轻度脓毒症患儿,表明血清MBL水平的监测与脓毒症疾病的轻重程度存在相关性,提示MBL水平较高时预后良好。笔者猜测原因可能与高水平的MBL减弱促炎作用和增强抗炎作用有关,其涉及的分子机制可能与MBL的基因多态性和影响炎症调节免疫信号通路相关[14]。
本文研究发现新生儿肺炎合并脓毒症患儿血清hs-CRP和PCT水平明显升高,MBL明显降低。血清hs-CRP和PCT水平在新生儿肺炎合并脓毒症患儿中的变化,验证了秦庆员等[15]的研究结果,表明hs-CRP和PCT可用于脓毒症患儿疾病的诊断和病情轻重的监测。为了比较血清MBL、hs-CRP和PCT对新生儿肺炎合并脓毒症和单纯新生儿肺炎患儿的诊断价值,通过绘制ROC曲线,笔者发现血清MBL对新生儿肺炎合并脓毒症的诊断价值高于hs-CRP,而低于PCT,这表明血清MBL对新生儿肺炎合并脓毒症具有一定的诊断灵敏度和特异度,虽其灵敏度和特异度不及PCT,但在临床应用中可通过联合诊断来提高新生儿肺炎合并脓毒症的诊断效率。
本研究的不足之处在于未对MBL和hs-CRP、PCT进行联合诊断价值的分析以及进行相关分子机制的研究,笔者将在后续的研究中进一步收集病例,通过加大标本量,得出更加准确的最佳临界值,并分析MBL与hs-CRP或者与PCT联合诊断时的诊断价值。后续将通过使用PCR、蛋白质印迹法或者动物实验等方式来探讨MBL在新生儿肺炎合并脓毒症中可能的分子机制。综上所述,血清MBL水平在新生儿肺炎合并脓毒症患儿机体中明显降低,且与疾病的严重程度呈负相关,对新生儿肺炎合并脓毒症具有较高的诊断灵敏度和特异度,具有一定的临床应用推广价值。
