腹股沟疝无张力修补术手术部位感染危险因素
2020-03-02陈越火顾翔宇于志臻
陈越火,顾翔宇,于志臻
(复旦大学附属华东医院医院感染管理科,上海 200040)
腹股沟疝是普通外科的常见疾病之一,占腹外疝的90%以上。目前,使用合成补片进行无张力疝修补术已成为临床治疗腹股沟疝的标准术式[1],但手术部位感染(surgical site infection,SSI)是腹股沟疝无张力修补术较常见的并发症之一,其发生率在1%~14%不等[2]。一旦发生感染,可能需要再次手术,不仅影响患者的预后,也增加了更多的医疗费用,因此,通过识别腹股沟疝修补术后感染的危险因素,预防SSI的发生显得极其重要。本研究采用配对病例对照的研究方法,回顾分析2016年1月—2018年6月在复旦大学附属华东医院普通外科接受Ⅰ类切口腹股沟疝无张力修补术患者的病历资料,探讨腹股沟疝修补术后发生SSI的危险因素,为预防SSI的发生提供循证依据。鉴于Ⅰ类切口腹股沟疝无张力修补术后SSI患者较少,样本量较小,且该院接受Ⅰ类切口腹股沟疝无张力修补术的患者重症病例较为罕见,为提高研究效率,本研究的研究对象为接受Ⅰ类切口腹股沟疝无张力修补术的非重症患者,排除手术时间超过3 h、美国麻醉医师协会分级标准(ASA)评分超过2级的重症病例,并采用配对病例对照研究控制混杂因素,以保证结果的可靠性和准确度。
1 对象与方法
1.1 调查对象 收集2016年1月—2018年6月在复旦大学附属华东医院普通外科接受Ⅰ类切口腹股沟疝无张力修补术患者的资料,剔除手术时间超过3 h、ASA评分超过2级的病例,以术后发生SSI的患者作为病例组,从同一病区接受Ⅰ类切口腹股沟疝无张力修补术且未发生SSI的患者中抽取病例,按照接受手术日期(±2 d)、性别、年龄(±5岁)配对,采用1∶4配对方式确定对照组。SSI诊断根据2001年卫生部颁发的《医院感染诊断标准》[3]判定。
1.2 调查内容 采用统一量表,由两名研究人员独立查阅、登记病例组和对照组患者的电子和纸质病历中的相关记录。调查内容包括患者性别、年龄、吸烟史、基础疾病(糖尿病、高血压、呼吸系统疾病、恶性肿瘤)、术前住院时间、手术日期、植入补片类型、围手术期预防性使用抗菌药物情况、手术方式等信息,如发现数据不一致,进行校验纠正。
1.3 统计学方法 应用SPSS 16.0软件对数据进行单因素和多因素1∶4配对logistic回归分析。P≤0.05为差异具有统计学意义。
2 结果
2.1 一般情况 剔除手术时间超过3 h、ASA评分超过2级的病例,2016年1月—2018年6月共收集1 648例接受Ⅰ类切口腹股沟疝无张力修补术的患者,发生术后SSI的患者共25例,SSI发生率为1.52%。将25例SSI患者作为病例组,其中男性23例,女性2例,年龄为42~81岁,年龄中位数为65岁;配对100例未发生SSI的患者为对照组,其中男性92例,女性8例,年龄为43~78岁,中位数为65岁。病例组感染发生时间距手术时间为3~143 d,中位数为7 d,感染发生时间距手术时间的分布见表1。
表1病例组感染发生时间距手术时间频数分布
Table1Frequency distribution of the time from infection to operation in case group
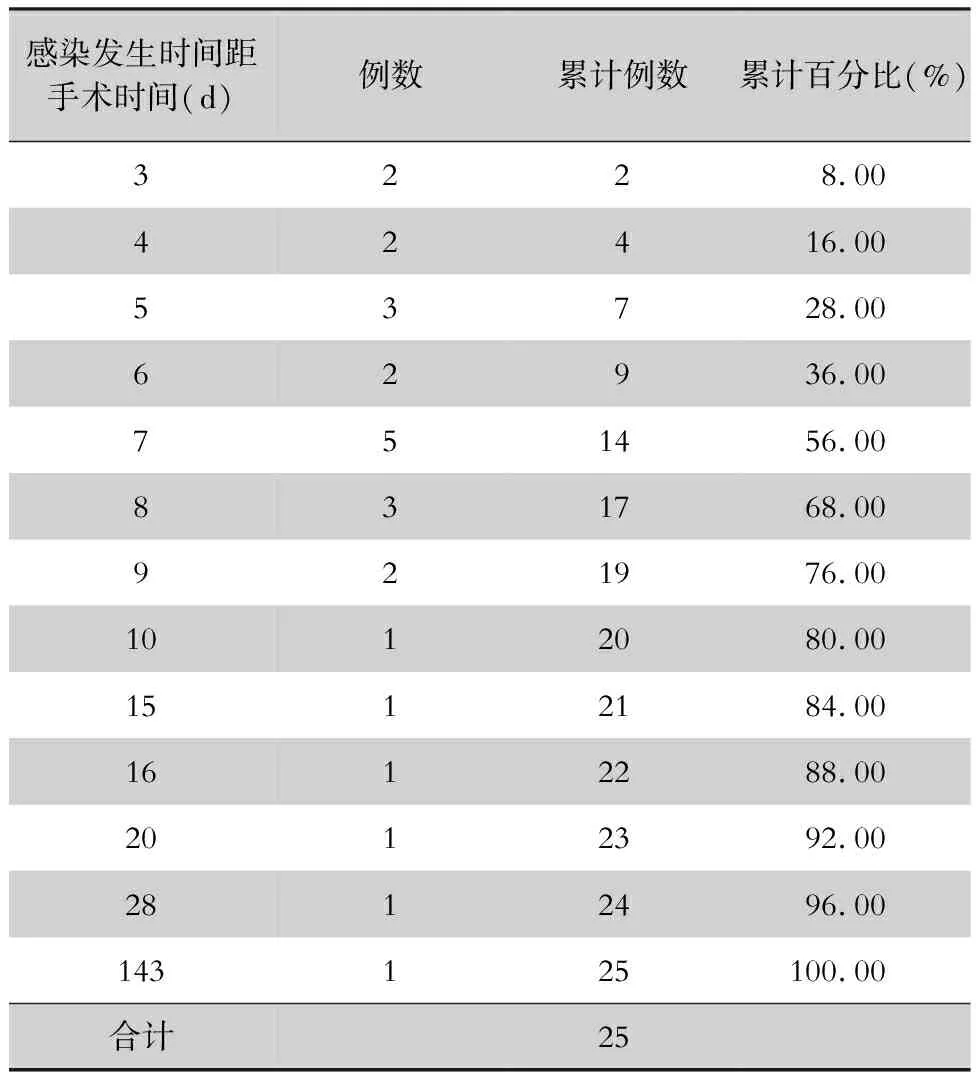
感染发生时间距手术时间(d)例数累计例数累计百分比(%)3228.0042416.0053728.0062936.00751456.00831768.00921976.001012080.001512184.001612288.002012392.002812496.00143125100.00合计25
2.2 单因素logistic回归分析 单因素分析显示,腹股沟疝无张力修补术患者合并糖尿病、高血压、呼吸系统疾病、恶性肿瘤等基础疾病,术前住院时间长更易发生SSI,差异均具有统计学意义(均P<0.05)。患者是否吸烟、围手术期预防性抗菌药物使用与否、植入补片类型、腹腔镜手术与否等因素在SSI发生方面,差异均无统计学意义(均P>0.05)。见表2。

表2 腹股沟疝无张力修补术患者SSI危险因素的配对单因素logistic回归分析
2.3 多因素logistic回归分析 将单因素分析中有统计学差异的因素引入多因素配对logistic模型中进行逐步回归分析,结果显示,合并基础疾病和术前住院时间长均是腹股沟疝无张力修补术患者发生SSI的危险因素,其OR值分别为12.686、3.326。见表3。

表3 腹股沟疝无张力修补术患者SSI危险因素的配对多因素logistic回归分析
3 讨论
本研究显示,该院Ⅰ类切口腹股沟疝无张力修补术SSI的发生率为1.52%,略低于文献[4-5]报道的一般水平。病例组感染发生时间距手术时间范围的频数分布表显示,56%的Ⅰ类切口腹股沟疝无张力修补术SSI发生在1周内,96%的SSI发生在1个月内,但也发现有数月后发生感染的病例。无张力修补术后发生SSI的比例虽不高,但由于腹股沟疝无张力修补术涉及到异体材料的植入,一旦波及补片,很难通过保守治疗获得治愈,以往的经验往往需要取出补片,导致手术失败[6-7]。
许多因素可能影响腹股沟疝无张力修补术后SSI的发生,包括患者自身因素和手术相关因素。其中ASA评分高、手术时间长等已被国内外多数研究[8-9]证实为危险因素,然而诸如围手术期预防性使用抗菌药物、术前住院时间、是否使用腹腔镜进行手术等因素对腹股沟疝无张力修补术后发生SSI的影响在文献[10-14]报道中不一致,尤其是围手术期预防性使用抗菌药物争议较大,如Mazaki等[15]对200例腹股沟疝无张力修补术患者开展随机双盲试验,结果显示,使用抗菌药物组SSI发生率为2%,远低于安慰剂组的13%;而任明扬等[13]研究却显示使用抗菌药物组和未使用抗菌药物组的SSI发生率无明显差异。因此,本研究将前述未明确的危险因素引入模型进行回归分析,为临床预防SSI的发生提供参考。
鉴于腹股沟疝无张力修补术后SSI发生率较低,感染患者较少,有别于文献报道多用简单成组的研究设计,本研究采用1∶N配对病例对照设计,匹配年龄、性别、接受手术日期等可能会对研究结果产生影响的混杂因素,并控制已明确的危险因素,如手术时间、ASA评分等,进一步提高研究效率,保证结果的可靠性。本研究提示,合并糖尿病、高血压、呼吸系统疾病、恶性肿瘤等基础疾病的患者腹股沟疝无张力修补术后发生SSI的风险是未合并基础疾病的12.686倍,是患者腹股沟疝无张力修补术后SSI的危险因素之一,这些疾病可能导致机体免疫力下降而影响切口的愈合,导致细菌更容易侵入而感染,因此,对患有糖尿病、高血压、呼吸系统疾病、恶性肿瘤等基础疾病的患者,应在术前对其危险性加以评估,需积极进行治疗后再进行手术,降低术后SSI发生的风险。Saunders等[16]对62 280例手术患者的多因素分析显示,术前住院时间>48 h的患者术后发生SSI是48 h内的1.62倍,本研究也引入术前住院时间的因素,结果提示,术前住院时间也是患者腹股沟疝无张力修补术后发生SSI的危险因素,发生SSI的风险随着术前住院时间增加而增加,可能与医院环境存在较多病原菌有一定关系,提示尽量缩短手术患者的术前住院时间对预防SSI的发生有一定帮助。
Ⅰ类切口腹股沟疝无张力修补术属于清洁手术,原则上不需要预防性使用抗菌药物[17],本研究进一步提示,围手术期预防性使用抗菌药物不能降低患者术后发生SSI的风险,因此,从控制抗菌药物使用和循证医学的角度,对于腹股沟疝无张力修补术患者在无易感因素存在下,以及做好严格消毒灭菌和无菌操作技术的基础上,围手术期可以不使用抗菌药物。腹腔镜已逐步应用于腹股沟疝无张力修补术[18],研究[19]提示腹腔镜疝修补术补片感染率约为1%,而同时开放式疝修补术补片感染率则高达15%,本研究未提示腹腔镜手术可以降低腹股沟疝无张力修补术后SSI的发生风险。无张力疝修补术涉及到假体植入,补片的重量、材料和编织方式等均可影响感染的机会大小,鉴于样本量的限制,本研究仅引入补片材料的因素,结果显示,使用不同补片材料,包括聚丙烯补片、复合补片、生物补片等,在预防SSI发生方面差异无统计学意义。
综上所述,患者合并糖尿病、高血压、呼吸系统疾病、恶性肿瘤等基础疾病和术前住院时间长可导致腹股沟疝无张力修补术发生SSI的风险提高,而围手术期是否预防性使用抗菌药物与术后发生SSI的风险无必然联系。由于本研究结果受样本量的限制,导致OR值可信区间范围较大,因此,结果可能因存在混杂而造成一定程度的偏差。在以后的研究中考虑进一步扩大样本量,并尽可能多地纳入可能的影响因素,深入探讨腹股沟疝无张力修补术SSI的危险因素,达到通过控制危险因素来预防SSI发生风险的目的。
