育龄期多囊卵巢综合征患者体质指数与血脂异常的关系:一项横断面研究*
2020-02-27黄翠玉叶荣琛梁映渝梁梓贤张国帆李金生李湘元夏玉冰黄语婷苏念军
黄翠玉, 叶荣琛, 梁映渝, 梁梓贤, 张国帆, 李金生, 李湘元, 夏玉冰, 黄语婷, 苏念军△
1广东省妇幼保健院生殖医学中心(广东广州 510010); 2广州医科大学南山学院(广东广州 510180); 3广州医科大学第三临床学院(广东广州 510180); 4广州医科大学金域检验学院(广东广州 510180); 5广州医科大学第一临床学院(广东广州 510180)
多囊卵巢综合征(polycystic ovary syndrome, PCOS)是一种以排卵功能障碍、高雄激素血症和(或)高雄激素临床症状、卵巢多囊样改变为主要特征的女性内分泌、代谢异常疾病[1-2],各国报道的育龄期女性患病率在5%~10%[3],我国育龄期妇女的患病率为5.6%[2]。国外报道PCOS患者的肥胖率为32%~52%[3-4],而我国PCOS患者的肥胖率为34.1%[2]。许多育龄期PCOS患者在发病前或发病早期就存在肥胖,提示肥胖导致的糖脂代谢异常可能是PCOS的重要发病机制[5]。Rao等[6]已经报道了中国东北部社区人群中体质指数(BMI)与血脂异常存在显著的正相关关系,但是目前国内对中国育龄期PCOS患者BMI与血脂异常相关关系的研究报道较少,然而临床上观察到许多非肥胖的育龄期PCOS患者同样存在血脂异常。育龄期PCOS患者BMI与血脂异常的关系尚未明确,无法对其血脂代谢进行孕前精准管理。本研究旨在探究育龄期PCOS患者孕前BMI与血脂异常的关系。
1 资料与方法
1.1 一般资料 2017年10月至2018年9月于广东省妇幼保健院生殖中心新诊的符合纳入和排除标准的育龄期PCOS患者共213例。
1.1.1 纳入标准 (1)确诊为PCOS。根据2003年欧洲人类生殖和胚胎学会与美国生殖医学学会的专家会议(ASRM)推荐的鹿特丹诊断标准[7],以下标准必须至少同时具备两点:①稀发排卵或无排卵;②高雄激素血症或高雄激素的临床表现(如多毛、痤疮等);③卵巢多囊样改变。(2)首次于广东省妇幼保健院生殖中心就诊或距离上次就诊时间间隔1年以上。(3)诊断为不孕症或为生育二胎进行备孕咨询而就诊。
1.1.2 排除标准 (1)甲状腺疾病;(2)高泌乳素血症;(3)肾上腺疾病;(4)卵巢肿瘤或卵巢手术史;(5)就诊前3个月内服用过影响糖脂代谢的药物;(6)妊娠状态。
1.2 研究方法
1.2.1 体格检查及测量 身高在患者赤足状态下测量;体重采用全自动人体成分分析仪ioi 353(韩国,JAWON公司)测量;腰围取患者两侧腋中线第12肋下缘与髂前上嵴连线中点的周径;臀围取臀部最突出水平周径。血压在患者平静状态下使用欧姆龙U30电子血压计[欧姆龙(大连)有限公司]测量两次,取平均值,记录收缩压(SBP)和舒张压(DBP)。
1.2.2 体脂测量 使用全自动人体成分分析仪ioi353测量人体成分,通过在左右手、脚对称放置的8个电极接触点,导入微弱交流电流信号,对人体电阻进行检测,再利用电波信号技术,在2 min内对体重、BMI、肠功能指数(BFI)、内脏脂肪水平、上下肢肌肉量等人体成分进行准确的测试评估。测量过程由经过系统培训并具有操作经验的营养师进行操作。
1.2.3 观察指标检测及计算 性激素采用罗氏Cobas e601型全自动电化学发光免疫分析系统,电化学发光免疫分析技术进行检测。血糖指标及血脂指标采用西门子aDviA2400全自动生化分析仪进行检测,其中空腹血糖及2 h血糖采用葡萄糖氧化酶法,血脂指标中总胆固醇、三酰甘油、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇均采用过氧化氢酶法,载脂蛋白A1及载脂蛋白B采用免疫比浊法,游离脂肪酸采用酶比色法进行检测。空腹胰岛素、2 h胰岛素、性激素结合球蛋白和脱氢表雄酮采用雅培i2000化学发光免疫分析仪,化学发光法进行检测。睾酮采用新产业Maglumi4000 Plus全自动化学发光分析系统,放射免疫法进行检测。患者在早卵泡期(自然月经或孕酮撤退性出血的第2~5天)采集血液样本以检测基础性激素水平,所有血液样本均于早晨在空腹状态、未接受药治疗或生活方式干预的情况下采集。计算指标包括:(1)BMI=体重(kg)/身高2(m2);(2)游离雄激素指数(FAI)=睾酮×性激素结合球蛋白/100;(3)胰岛素抵抗指数(HOMA-IR)=空腹血糖×空腹胰岛素/22.5。
1.2.4 代谢诊断标准 根据2013年国家卫生和计划生育委员会《中华人民共和国卫生行业标准——成人体重判定》(标准号WS/T 428-2013)制定的标准及中国2型糖尿病防治指南(2017年版)[8-9],定义BMI<18 kg/m2为体重过低,18 kg/m2≤BMI<24 kg/m2为体重正常,24 kg/m2≤BMI<28 kg/m2为超重;BMI≥28 kg/m2为肥胖,女性腰围≥85 cm为中心型肥胖。采用中国成人血脂异常防治指南(2016年修订版)对血脂异常的定义标准:(1)三酰甘油≥1.7 mmol/L;(2)总胆固醇≥5.2 mmol/L;(3)高密度脂蛋白胆固醇<1 mmol/L;(4)低密度脂蛋白胆固醇≥3.4 mmol/L,以上具备一项或更多则定义为血脂异常[10],根据该标准把研究人群分为血脂正常组和血脂异常组。

2 结果
2.1 PCOS患者临床特征 与血脂正常组相比,血脂异常组孕酮、性激素结合球蛋白、游离雄激素指数显著降低,2 h血糖、空腹胰岛素、2 h胰岛素、糖化血红蛋白、胰岛素抵抗指数、三酰甘油、总胆固醇、低密度胆固醇脂蛋白、载脂蛋白B、载脂蛋白B/载脂蛋白A1显著升高 (P<0.05)。其余指标两组分别比较,差异均无统计学意义(P>0.05)。见表1。

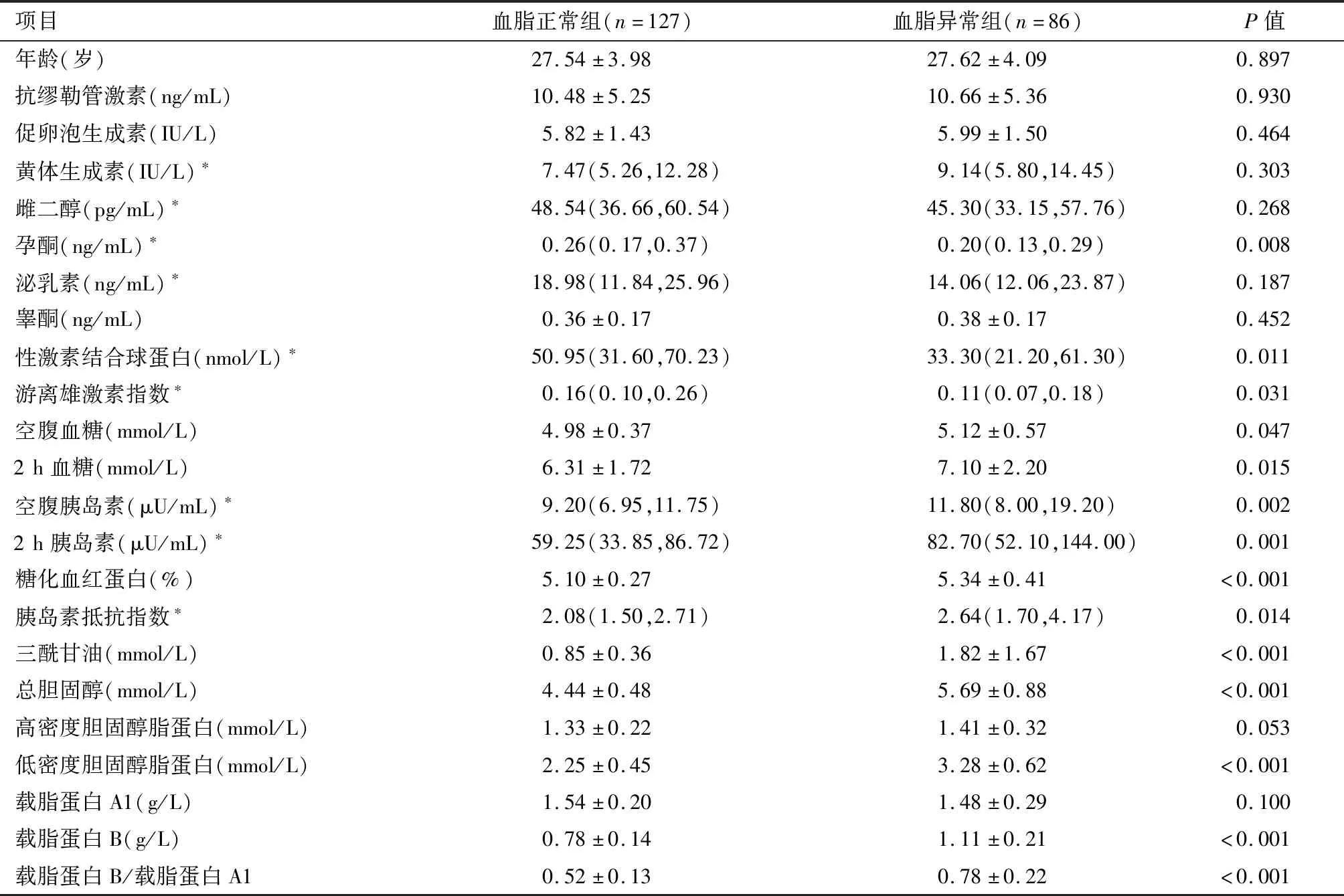
项目血脂正常组(n=127)血脂异常组(n=86)P值年龄(岁)27.54±3.9827.62±4.090.897抗缪勒管激素(ng/mL)10.48±5.2510.66±5.360.930促卵泡生成素(IU/L)5.82±1.435.99±1.500.464黄体生成素(IU/L)∗7.47(5.26,12.28)9.14(5.80,14.45)0.303雌二醇(pg/mL)∗48.54(36.66,60.54)45.30(33.15,57.76)0.268孕酮(ng/mL)∗0.26(0.17,0.37)0.20(0.13,0.29)0.008泌乳素(ng/mL)∗18.98(11.84,25.96)14.06(12.06,23.87)0.187睾酮(ng/mL)0.36±0.170.38±0.170.452性激素结合球蛋白(nmol/L)∗50.95(31.60,70.23)33.30(21.20,61.30)0.011游离雄激素指数∗0.16(0.10,0.26)0.11(0.07,0.18)0.031空腹血糖(mmol/L)4.98±0.375.12±0.570.0472h血糖(mmol/L)6.31±1.727.10±2.200.015空腹胰岛素(μU/mL)∗9.20(6.95,11.75)11.80(8.00,19.20)0.0022h胰岛素(μU/mL)∗59.25(33.85,86.72)82.70(52.10,144.00)0.001糖化血红蛋白(%)5.10±0.275.34±0.41<0.001胰岛素抵抗指数∗2.08(1.50,2.71)2.64(1.70,4.17)0.014三酰甘油(mmol/L)0.85±0.361.82±1.67<0.001总胆固醇(mmol/L)4.44±0.485.69±0.88<0.001高密度胆固醇脂蛋白(mmol/L)1.33±0.221.41±0.320.053低密度胆固醇脂蛋白(mmol/L)2.25±0.453.28±0.62<0.001载脂蛋白A1(g/L)1.54±0.201.48±0.290.100载脂蛋白B(g/L)0.78±0.141.11±0.21<0.001载脂蛋白B/载脂蛋白A10.52±0.130.78±0.22<0.001
注:*M(P25,P75)
2.2 PCOS患者体脂测定结果比较 分析两组的体脂测定结果,其中两组的腰臀比差异无统计学意义(P>0.05)。但与血脂正常组相比,血脂异常组的BMI、体脂率、腰围、内脏脂肪水平均有显著提高,差异有统计学意义(P<0.05)。血脂正常组的肥胖率为29.69%,血脂异常组的肥胖率为56.18%,两组肥胖率相比差异有统计学意义(P<0.001)。见表2。
2.3 按BMI分组的PCOS患者临床特征 分析4组的临床特征,在4组间年龄、抗缪勒管激素、2 h血糖、空腹胰岛素、2 h胰岛素、糖化血红蛋白、胰岛素抵抗指数、三酰甘油、总胆固醇、高密度胆固醇脂蛋白、低密度胆固醇脂蛋白、载脂蛋白A1、载脂蛋白B、载脂蛋白B/载脂蛋白A1、血脂异常率差异均有统计学意义(P<0.05)。其余指标4组分别比较,差异均无统计学意义(P>0.05)。其中体重过低组、体重正常组、超重组、肥胖组的血脂异常率分别为22.22%、39.58%、56.41%、60.00%。见表3。


项目血脂正常组(n=127)血脂异常组(n=86)P值BMI(kg/m2) 全部样本22.33±4.0224.47±4.690.001 ≥24kg/m2[例(%)]29(28.71)40(48.78)0.005体脂率(%) 全部样本27.38±6.0930.43±5.250.002 ≥28%[例(%)]34(44.74)48(68.57)0.004腰围(cm) 全部样本80.73±10.1986.14±10.240.005 ≥85cm[例(%)]19(30.65)80(52.63)0.015臀围(cm)92.28±6.8396.66±8.150.002腰臀比0.87±0.070.89±0.060.127内脏脂肪水平 全部样本6.24±3.667.97±3.590.006 ≥9[例(%)]19(26.76)28(43.08)0.046
2.4 血脂异常率和各体脂指标的曲线拟合与阈值效应分析 分析曲线拟合图,血脂异常率与各体脂指标的曲线拟合均呈正相关的直线,无拐点。再由阈值效应分析显示,BMI、体脂率、腰围以及臀围和血脂异常率的直线回归系数均>1,且P<0.05,未发现有拐点,提示BMI、体脂率、腰围以及臀围和血脂异常率均呈显著的正相关直线关系。见图1和表4。
2.5 BMI与血脂异常率的多元logistic回归分析 多元回归分析显示,在未调整任何指标的情况下,超重/肥胖(BMI≥24 kg/m2)患者的血脂异常率比体重正常(BMI<24 kg/m2)患者血脂异常率风险升高了1.21倍(OR=2.21, 95%CI=1.20~4.05,P=0.011)。模型Ⅰ调整了BFI、腰围、臀围、腰臀比、内脏脂肪水平、肥胖率后,与体重正常的患者相比,超重/肥胖的患者血脂异常的风险无显著升高(OR=1.81, 95%CI=0.40~8.25,P=0.444)。模型Ⅱ调整了BFI、内脏脂肪水平、腰围、腰臀比、臀围、空腹血糖、2 h血糖、空腹胰岛素、2 h胰岛素、糖化血

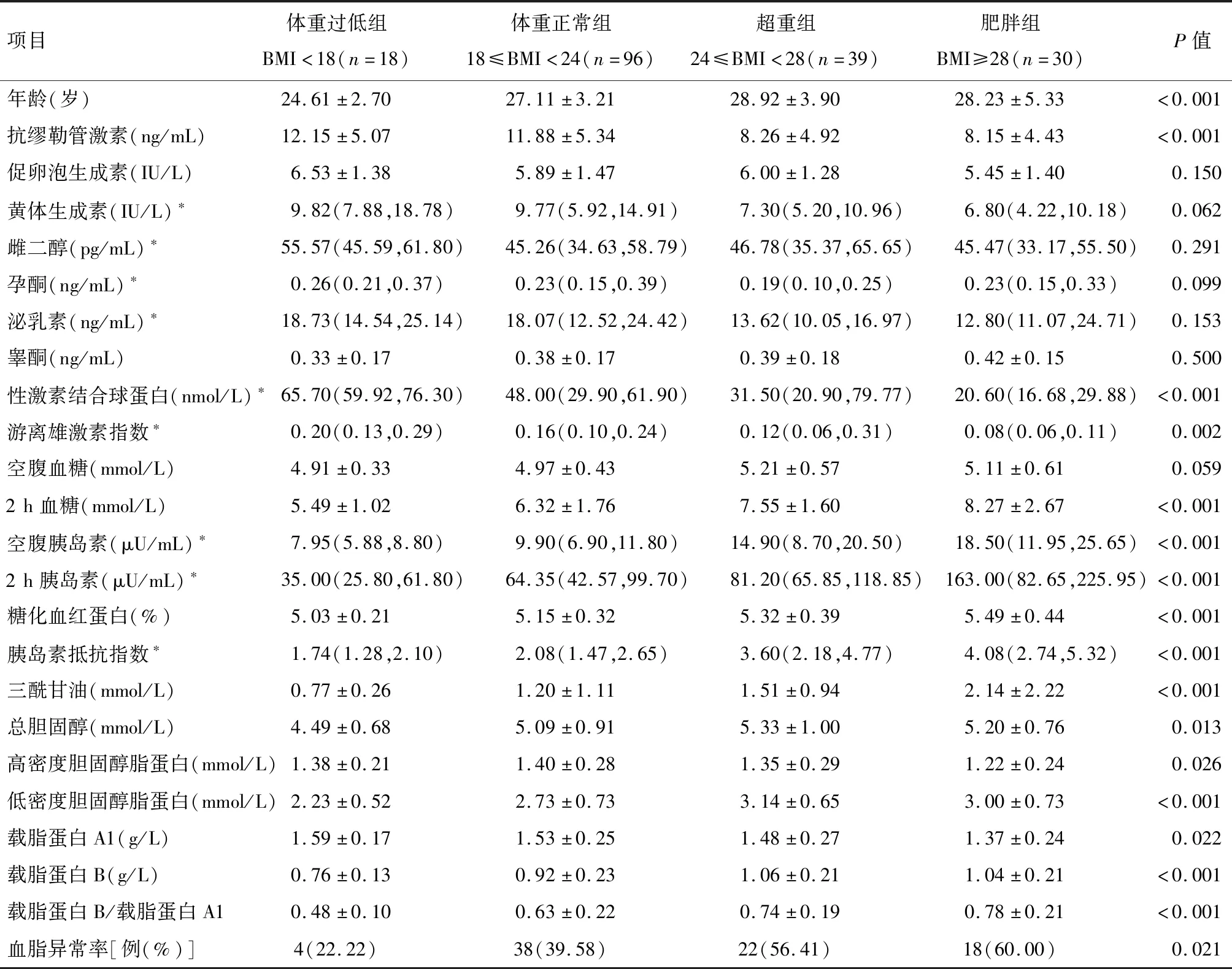
项目体重过低组BMI<18(n=18)体重正常组18≤BMI<24(n=96)超重组24≤BMI<28(n=39)肥胖组BMI≥28(n=30) P值年龄(岁)24.61±2.7027.11±3.2128.92±3.9028.23±5.33<0.001抗缪勒管激素(ng/mL)12.15±5.0711.88±5.348.26±4.928.15±4.43<0.001促卵泡生成素(IU/L)6.53±1.385.89±1.476.00±1.285.45±1.400.150黄体生成素(IU/L)∗9.82(7.88,18.78)9.77(5.92,14.91)7.30(5.20,10.96)6.80(4.22,10.18)0.062雌二醇(pg/mL)∗55.57(45.59,61.80)45.26(34.63,58.79)46.78(35.37,65.65)45.47(33.17,55.50)0.291孕酮(ng/mL)∗0.26(0.21,0.37)0.23(0.15,0.39)0.19(0.10,0.25)0.23(0.15,0.33)0.099泌乳素(ng/mL)∗18.73(14.54,25.14)18.07(12.52,24.42)13.62(10.05,16.97)12.80(11.07,24.71)0.153睾酮(ng/mL)0.33±0.170.38±0.170.39±0.180.42±0.150.500性激素结合球蛋白(nmol/L)∗65.70(59.92,76.30)48.00(29.90,61.90)31.50(20.90,79.77)20.60(16.68,29.88)<0.001游离雄激素指数∗0.20(0.13,0.29)0.16(0.10,0.24)0.12(0.06,0.31)0.08(0.06,0.11)0.002空腹血糖(mmol/L)4.91±0.334.97±0.435.21±0.575.11±0.610.0592h血糖(mmol/L)5.49±1.026.32±1.767.55±1.608.27±2.67<0.001空腹胰岛素(μU/mL)∗7.95(5.88,8.80)9.90(6.90,11.80)14.90(8.70,20.50)18.50(11.95,25.65)<0.0012h胰岛素(μU/mL)∗35.00(25.80,61.80)64.35(42.57,99.70)81.20(65.85,118.85)163.00(82.65,225.95)<0.001糖化血红蛋白(%)5.03±0.215.15±0.325.32±0.395.49±0.44<0.001胰岛素抵抗指数∗1.74(1.28,2.10)2.08(1.47,2.65)3.60(2.18,4.77)4.08(2.74,5.32)<0.001三酰甘油(mmol/L)0.77±0.261.20±1.111.51±0.942.14±2.22<0.001总胆固醇(mmol/L)4.49±0.685.09±0.915.33±1.005.20±0.760.013高密度胆固醇脂蛋白(mmol/L)1.38±0.211.40±0.281.35±0.291.22±0.240.026低密度胆固醇脂蛋白(mmol/L)2.23±0.522.73±0.733.14±0.653.00±0.73<0.001载脂蛋白A1(g/L)1.59±0.171.53±0.251.48±0.271.37±0.240.022载脂蛋白B(g/L)0.76±0.130.92±0.231.06±0.211.04±0.21<0.001载脂蛋白B/载脂蛋白A10.48±0.100.63±0.220.74±0.190.78±0.21<0.001血脂异常率[例(%)]4(22.22)38(39.58)22(56.41)18(60.00) 0.021
注:*M(P25,P75)
红蛋白等指标后,与非超重/肥胖的患者相比,超重/肥胖的患者血脂异常的风险显著升高12.35倍 (OR=13.35, 95%CI=1.18~151.11,P=0.036)。见表5。
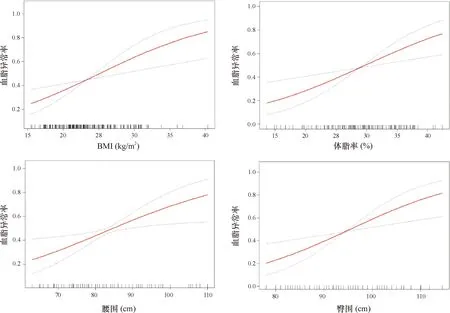
图1 PCOS患者血脂异常率与各体脂指标的曲线拟合图

表4 PCOS患者血脂异常率和各体脂指标的阈值效应分析
表中数据:β(95%CI)P值

表5 PCOS患者BMI对血脂异常率的多元logistic回归分析
注:未调整模型未调整任何指标; 模型Ⅰ 调整了以下指标:体脂率、内脏脂肪水平、腰围、臀围、腰臀比; 模型Ⅱ 调整了以下指标:体脂率、内脏脂肪水平、腰围、臀围、腰臀比、空腹血糖、2 h血糖、空腹胰岛素、2 h胰岛素、糖化血红蛋白; 表中数据:OR(95%CI)P值
3 讨论
PCOS是易发胰岛素抵抗、高雄激素血症、肥胖及血脂异常的内分泌及代谢异常疾病,因此相较于正常育龄期妇女,PCOS妇女的整体代谢状况更差。近年来,临床上观察到相当一部分非肥胖型PCOS患者血脂紊乱,与正常人血脂异常分布情况不一致。本研究发现,超重和肥胖的PCOS患者的血脂异常率高达54.61%和60%,值得注意的是,即使是体重正常甚至过低的PCOS患者的血脂异常率也分别有39.58%和22.22%,提示即使BMI正常,PCOS患者同样有较高的血脂异常风险,这与我们临床上观察的现象相似。本研究人群的总体血脂异常发生率为41.01%,比中国西南地区(52.96%)和香港地区(53.1%)PCOS妇女稍低[11-12],远低于美国PCOS妇女(70%)[13],可能与本省饮食习惯相关。Zhang等[11]研究发现,在中国西南部PCOS妇女中,血脂异常率较高的妇女有更高的肥胖率,以及相对欠佳的糖脂代谢特征,其中载脂蛋白B和载脂蛋白B/载脂蛋白A1的比值更高,这几点与本研究发现相一致。然而Zhang等的研究仅限于报道在不同PCOS亚型中血脂组成成分的分布,没有对不同肥胖程度PCOS患者的各血脂指标及血脂异常发生率作进一步分析。在动脉粥样硬化心血管疾病(atherosclerotic cardiovascular disease, ASCVD)中,低密度脂蛋白胆固醇或总胆固醇升高是此类事件的重要危险因素,降低低密度脂蛋白胆固醇可有效降低ASCVD的发病和死亡危险[14],且三酰甘油升高或高密度脂蛋白胆固醇降低也与ASCVD的发病危险升高有一定关系[15-17]。在本研究中,相比于非超重/肥胖的患者,超重/肥胖的PCOS患者的三酰甘油、总胆固醇以及低密度脂蛋白胆固醇均有不同程度的显著升高,高密度脂蛋白胆固醇有显著的降低,提示这类PCOS患者有更高的远期ASCVD事件风险。
此外,本研究通过曲线拟合及阈值效应分析发现,育龄期PCOS妇女的BMI、体脂率、腰围、臀围均与血脂异常率呈正相关直线关系。在调整了相关混杂因素后,相比于BMI<24 kg/m2的患者,BMI≥24 kg/m2的患者患有血脂异常的风险提高12.35倍(OR=13.35,P=0.036)。既往还未有相关研究报道国内PCOS患者的BMI与血脂异常率关系的确切OR值,而Rao等[6]的研究则是发现在国内健康的社区人群中,在调整变量后,超重和肥胖的健康人群血脂异常的风险比正常体重的人群分别升高了65.1%和71.4%。综上,超重/肥胖的育龄期PCOS患者有更高的血脂异常风险,提示PCOS患者BMI升高可影响血脂代谢,进一步加剧血脂异常的情况。已有研究报道,血脂异常的PCOS患者具有更高的BMI,增加了促性腺激素(Gn)的用量,降低了患者的胚胎种植率、临床妊娠率及活产率,特别是三酰甘油水平升高,对PCOS患者的体外受精/卵胞浆内单精子注射结局有不良影响[18]。Li等[2]的流行病学调查发现8.8%的肥胖型PCOS妇女患有不孕症。肥胖对辅助生殖治疗的妊娠结局同样存在不良影响,Provost等[19]的研究报道与正常体重的妇女相比,应用 IVF/ICSI 治疗的肥胖型PCOS妇女其流产率随着BMI的增加最高可达30%,而正常BMI者流产率仅为8.8%。根据表1及表3的数据,随着BMI的升高和血脂升高,肝脏产生的性激素结合球蛋白越少,游离的雄激素越高,可加重排卵障碍。血脂代谢异常可引起脂肪代谢异常,而后者会加重前者的情况,形成恶性循环,从而影响PCOS患者的IVF/ICSI结局,导致流产率增加。通过改善血脂,降低BMI,从而减少游离雄激素,有助于使PCOS患者恢复排卵。
本研究存在几个不足之处:(1)本研究为单中心研究,PCOS患者来源单一且样本较少,需要后期开展多中心大样本研究进一步验证本研究结论;(2)本研究患者来源门诊患者,缺乏学历、收入及家族史等个人特征信息,因此上述指标对血脂异常的影响未纳入多元logistic回归分析中进行调整。
综上所述,本研究结果表明,超重/肥胖的育龄期PCOS患者有更高的血脂异常风险,可能导致该人群有更差的妊娠结局及更高的远期心血管事件风险。因此,临床医师应该从新诊就开始关注有生育意愿或正在积极备孕的育龄期超重/肥胖型PCOS患者,通过临床医师、营养师、健康管理师组成的“三师共管”医学体重管理模式,有效地帮助她们提高依从性,更快减轻体重,改善血脂代谢,降低远期心血管事件风险,提高妊娠和助孕成功率[20]。
