妊娠期生殖道感染者不良妊娠结局发生率研究
2020-02-24陈红芳
陈红芳

【摘 要】 目的:观察妊娠期生殖道感染者不良妊娠结局发生率。方法:我院2018年1月-2019年1月收治的100例妊娠期未发生生殖道感染者(即为对照组)与100例妊娠期生殖道感染者(即为观察组)为本次研究对象,比较两组患者妊娠结局。结果:观察组患者不良妊娠结局发生率()明显低于对照组,P<0.05。结论:妊娠期生殖道感染者不良妊娠结局发生率明显高于妊娠期未发生生殖道感染者。
【关键词】 妊娠期;生殖道感染;不良妊娠结局
【中图分类号】R174.2 【文献标志码】A 【文章编号】1005-0019(2020)03-237-01
妊娠期女性机体免疫能力降低,生殖道抗菌能力减弱,若妊娠期女性个体未注意生殖道卫生易使病原体侵入女性外阴,从而使患者发生阴道炎、宫颈炎、盆腔炎在内的生殖道感染疾病[1]。近些年相关研究学者提出妊娠期女性生殖道感染的发生可影响妇女生产,增加不良反应发生率,本次研究为论证上述观点,比较我院2018年1月-2019年1月100例妊娠期未发生生殖道感染者与100例妊娠期生殖道感染者妊娠结局,现报道如下:
1 资料与方法
1.1 一般资料
参与本次研究的个体均产前检查均为单胎头位,胎儿发育正常,对照组100例妊娠期未发生生殖道感染者年龄在21岁至33岁,中位年龄为(29.12±1.12)岁,孕周最短为5周,孕周最长为25周,平均孕周在(12.14±0.12)周。观察组妊娠期发生生殖道感染者年龄在20岁至34岁,中位年龄为(29.15±1.14)岁,孕周最短为5周,孕周最长为25周,平均孕周在(12.11±0.12)周。生殖道感染疾病分布:有50例为细菌性阴道炎,有28例为外阴阴道假丝酵母菌病,有12滴虫性阴道炎,有7例衣原体感染,有3例为链球菌感染。观察组与对照组两组患者一般资料各方面资料数值不存在统计学差异,不具有可对比性,P>0.05。
1.2 方法
参与本次研究的孕產妇均抽取2mL外周静脉血,将搜集的血液标本标记后送检,将血清标本高速离心提取血清,而后通过酶联免疫吸附法测量参与本次研究的个体血清中1gM抗体含量。除此之外,于产妇阴道内口4cm处使用刮板收集个体阴道外壁分泌物,而后使用快速检测卡对阴道外壁分泌物行衣原体、支原体、细菌培养及药物过敏行检测。将阴道外壁分泌物涂抹在盐水玻片上行念球菌、滴虫检测。
1.3 观察指标
随访观察两组孕妇分娩结局。
1.4 统计学处理
本次研究结果相关数据使用SPSS21.0软件包进行处理,结果中以(%)表示的 相关计量数据用χ2检验,P值低于0.05表示各项数据具有统计学差异。
2 结果
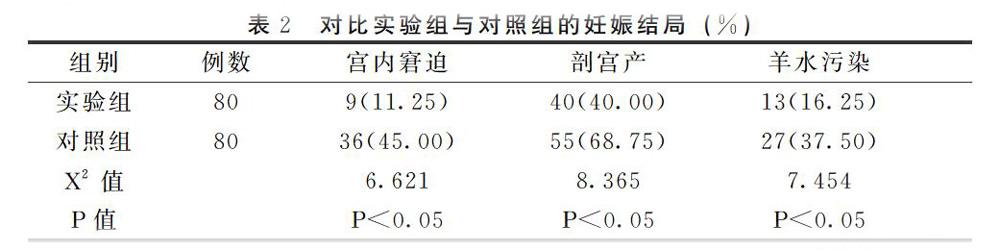
观察比较两组孕妇分娩结局,具体情况(见表1),观察组共有22例个体发生不良妊娠结局,对照组共有3例个体发生不良妊娠结局,观察组不良妊娠结局发生率低于对照组。
3 讨论
据我国流行病学调查显示妊娠期生殖道感染属于较为常见的产科疾病,本病的发生与女性妊娠后机体代谢功能的改变具有密切联系,一般情况下,女性阴道壁上皮细胞与细菌均均为负电荷,两者相互排斥,从而保持阴道处于正常菌群环境下[2]。产妇妊娠期后生理机能出现一系列改变,对阴道菌群环境造成不同程度的影响,孕产妇未注意自身私处清洁,进而提升妊娠期生殖道感染发生率[3]。妊娠期生殖道最常见的类型为细菌感染,细菌感染、衣原体感染、支原体感染可破坏产妇生殖道内菌群婚经,促使阴道上皮细胞由正电荷转换为负电荷,继而提升孕产妇体内前列腺激素水平,从而促使孕产妇发生胎膜早破、流产等不良妊娠结局[4]。本次研究显示观察组不良妊娠结局发生率明显高于对照组,进一步论证了上述观点,由此可见,妊娠期女性患者应定期入院检查,注意个人卫生,降低妊娠期生殖道感染发生率,从而保证母婴安全。对于发生妊娠期生殖道感染的患者,医师应明确生殖道感染菌株类型,从而选择合适类型的抗生素进行治疗,避免大剂量、盲目使用抗生素,致使胎儿发育畸形。
综上所述,妊娠期生殖道感染可直接影响女性分娩结局,提升不良妊娠发生率。
参考文献
[1] 温迪,魏武,周红辉等.妊娠期生殖道感染者不良妊娠结局发生率分析[J].中国性科学,2017,26(6):129-131.
[2] 王丽静.妊娠期生殖道感染者不良妊娠结局发生率分析[J].中国继续医学教育,2017,9(25):62-64.
[3] 李冰,金玲,常春玲等.妊娠期生殖道感染对妊娠结局的危害及其影响[J].中国性科学,2017,26(7):68-70.
[4] 程雪芹,管建华,胡冬梅等.妊娠期生殖道感染对妊娠结局的影响研究[J].山西医药杂志,2016,45(24):2914-2916.
