人工破膜联合缩宫素静滴对经阴道分娩初产妇总产程的影响
2020-02-21梁柏香梅甘霖
梁柏香,梅甘霖
江西省高安市人民医院 (江西高安 330800)
阴道分娩为产科重要的分娩方式,其对人体造成的创伤小,产妇产后恢复快,但部分产妇宫颈成熟度较低,阴道分娩风险较高,故探寻一种有效的引产方式,对降低剖宫产率、提高阴道分娩质量、保障母婴安全十分必要[1]。随着临床医学的发展,人工破膜技术因具有安全性高、操作简便等优势在临床上得到广泛关注,但单独人工破膜无法保障有效宫缩,故应在人工破膜基础上结合其他促宫缩药物,以提高临床效果[2]。缩宫素可作用于子宫等多个靶器官,间接刺激子宫平滑肌收缩,产生加强宫缩的作用。基于此,本研究探讨人工破膜联合缩宫素静脉滴注在拟行阴道分娩初产妇中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取医院2016年5月至2017年11月接收的初产妇39名为对照组,选取医院2017年12月至2019年3月接收的初产妇39名为试验组。试验组年龄20~39岁,平均(29.61±3.25)岁;孕周38~42周,平均(39.51±0.54)周;体重指数25~32 kg/m2,平均(28.71±1.06)kg/m2;宫颈成熟度Bishop评分,3分8名,4分9名,5分9名,6分13名。对照组年龄21~39岁,平均(29.15±3.42)岁;孕周38~42周,平均(39.27±.0.59)周;体重指数24~32 kg/m2,平均(29.13±1.03)kg/m2;宫颈成熟度Bishop评分,3分7名,4分10名,5分10名,6分12名。两组年龄、孕周、体重指数、宫颈成熟度Bishop评分等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会审批通过。纳入标准:(1)初产妇;(2)单胎妊娠;(3)足月妊娠;(4)产道、胎儿胎位正常;(5)无头盆不称;(6)符合人工破膜指征;(7)产妇及其家属均知情本研究内容,并签署知情同意书。排除标准:(1)合并胎儿畸形;(2)存在阴道分娩禁忌;(3)存在糖尿病等妊娠期合并症;(4)合并血液系统等传染性疾病;(5)临床资料不完整;(6)依从性差;(7)存在严重认知障碍。
1.2 方法
两组均拟行经阴道分娩。
对照组予以人工破膜:嘱产妇排空膀胱,取截石位,给予持续胎心监护,并行常规阴道检查,医师右手持直血管钳,于左手示指、中指指引下,进入宫颈口,确认无脐带先露或手指先露,钳破胎膜,若有羊水流出,则观察羊水色、量;若无羊水流出,则观察1 h,确定无羊水后,使用B超诊断;若羊水过少需及时转行剖宫产。
试验组予以人工破膜联合缩宫素静脉滴注:人工破膜方法同对照组;待无羊水流出后,予以产妇缩宫素,将2.5 U缩宫素(上海上药第一生化药业有限公司,国药准字H31020862)与500 ml 0.9%氯化钠注射液混合进行静脉滴注,起始滴速为8滴/min,使用输液泵调节滴速,若无宫缩,每隔15min增加4滴/min,最快滴速为40滴/min,直至产妇出现规律宫缩。
两组人工破膜后产妇均需绝对卧床休息。
1.3 临床评价
比较两组产后出血量、转剖宫产情况及新生儿情况、产程。
1.4 统计学处理
2 结果
2.1 产后出血量
试验组产后出血量为(175.63±11.32)ml,少于对照组的(184.72±11.67)ml,差异有统计学意义(t=3.492,P=0.001)。
2.2 转剖宫产情况及新生儿情况
两组转剖宫产率、胎儿窘迫率、新生儿窒息率比较,差异无统计学意义(P>0.05),见表1。

表1 两组转剖宫产情况及新生儿情况比较[例(%)]
2.3 产程
试验组第一产程、第二产程、第三产程、总产程均短于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组产程比较(h,±s)
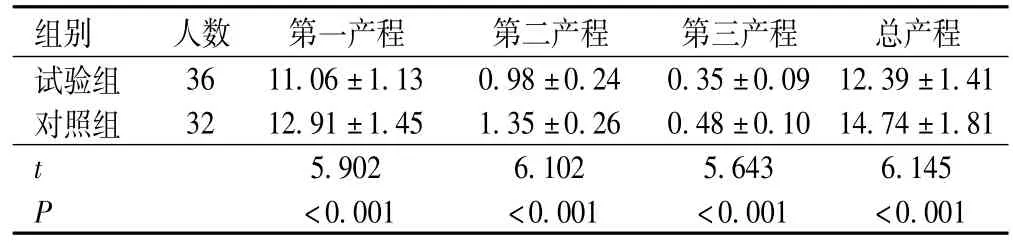
表2 两组产程比较(h,±s)
组别 人数 第一产程 第二产程 第三产程 总产程试验组 36 11.06±1.13 0.98±0.24 0.35±0.09 12.39±1.4 1对照组 32 12.91±1.45 1.35±0.26 0.48±0.10 14.74±1.81 t 5.902 6.102 5.643 6.145 P <0.001 <0.001 <0.001 <0.001
3 讨论
近年来,受自然分娩疼痛、初产妇认知不足等因素的影响,剖宫产率不断升高,但剖宫产创伤较大,且易引发并发症,因此临床多提倡阴道分娩,而针对宫颈成熟度较低的产妇,选择一种最佳的促宫颈成熟方案对保证阴道分娩顺利进行尤为关键。人工破膜即人为撕破宫口羊膜,具有以下作用:(1)可促使宫颈前列腺素合成、释放,降解胶原,促使宫颈成熟、软化,并可增加宫体平滑肌之间缝隙连接点,使子宫肌层收缩有效传播,增加产力;(2)胎头直接压迫子宫颈,刺激宫颈旁神经丛,提高机体催产素释放量,可增强宫缩强度[3-5]。但部分产妇经人工破膜后宫缩无明显变化,缩宫素为既往临床常用促宫颈成熟方法,可作用于卵巢、子宫等靶器官,依靠缩宫素受体产生促宫颈成熟、加强宫缩的作用,并能间接刺激子宫平滑肌收缩,模拟正常分娩子宫收缩,致使宫颈扩张[6]。
本研究试验组予以人工破膜联合缩宫素静脉滴注,对照组仅予以人工破膜,结果显示,试验组产后出血量少于对照组,第一产程、第二产程、第三产程、总产程均短于对照组,差异有统计学意义(P<0.05),表明人工破膜联合缩宫素静脉滴注可缩短产程,减少产后出血量;试验组转剖宫产率、胎儿窘迫率、新生儿窒息率低于对照组,但差异无统计学意义(P>0.05)。
在行人工破膜过程中还应注意:(1)人工破膜前应与产妇充分沟通,取得产妇配合;(2)严格遵循无菌操作原则,降低感染风险;(3)人工破膜应动作轻柔,若存在出血应谨慎破膜,防止产妇出现羊水栓塞;(4)若出现胎头未衔接,应确认是否存在隐性脐带先露;(5)若产妇羊水过多,应选择高位破膜,避免胎盘早剥。此外,人工破膜前禁止使用缩宫素,防止产妇宫缩过强或出现不协调宫缩,避免产妇出现先兆子宫破裂等情况。
综上所述,拟行经阴道分娩初产妇予以人工破膜联合缩宫素静脉滴注可缩短产程,减少产后出血量,且转剖宫产率、胎儿窘迫率、新生儿窒息率低。
