血液病反复输血患者血小板抗体、交叉配型结果与血小板输注效果的相关性分析
2020-02-14许云波
许云波,张 静
(南京大学医学院附属鼓楼医学输血科,江苏南京 210008)
血小板作为骨髓巨核细胞微小胞质,是凝血系统不可或缺的组成部分,近年来随着成分输血治疗的不断推广实践,血小板输注已成为预防或改善部分血液病的重要策略[1]。然而血小板输注属于典型的异体移植疗法,不可避免将引起免疫反应,患者通常需要多次输注血小板,机体将因此产生血小板抗体,从而导致血小板输注无效(PTR),不仅血液病病情无法缓解,还将继发输血相关急性肺损伤[2],对其生命安全构成严重威胁。目前临床主要通过白细胞过滤、血浆置换、γ射线辐照、大剂量丙种球蛋白注射及血小板抗原修饰等方法对PTR进行治疗[3],但实际应用有一定困难,疗效稳定性也欠佳,因而血小板输注前开展筛查与鉴定工作尤为关键。本研究旨在分析血小板抗体检测与交叉配型试验对血液病反复输血患者血小板输注效果的影响,报道如下。
1 资料与方法
1.1一般资料 回顾性分析2018年1-12月,于本院进行输注血小板治疗的112例血液病多次输血患者临床资料,纳入标准:(1)符合各血液病相关诊断标准[4];(2)年龄为20~74岁;(3)外周血小板计数≤50×109个/L,且伴有明显出血倾向;(4)知晓血小板反复输注风险并同意实施各项检查。排除标准:(1)伴有感染、发热、脾大等体征;(2)合并自身免疫性疾病或颅内出血、弥散性血管内凝血;(3)任何外科因素、药物因素引起输血需求;(4)妊娠期或哺乳期妇女。其中男性62例,女性50例;年龄为20~74岁,平均(47.33±15.28)岁;急性白血病53例,慢性粒细胞白血病2例,再生障碍性贫血11例,特发性血小板减少性紫癜5例,多发性骨髓瘤12例,骨髓异常增生综合征7例,淋巴瘤22例。根据入院时血小板抗体检验结果将其分为阳性组(n=44)与阴性组(阴性+弱阳性,n=68),治疗期间输注血小板789次,依照每次输注前交叉配型试验结果,配型到阴性或弱阳性供者标本纳入相合亚组(例次数=453),多次配型均为阳性供者标本纳入不合亚组(例次数=336)。本研究经医院伦理委员会批准。
1.2方法
1.2.1血小板抗体检测方法 常规采集患者肘前静脉血样5 mL于枸橼酸钠抗凝管,3 000 r/min转速下离心5 min后提取上层血浆,冷冻于-20 ℃冰箱;运用FRBIOME血小板抗体固相凝集法检测试剂盒按说明书操作,用全自动酶标洗板机洗涤。取出反应板条,标记待测孔及阳性、阴性对照孔,未使用板条密封储存于2~8 ℃干燥环境,反应孔中滴加50 μL冻干血小板以生理盐水稀释悬液轻摇10 s;平板式离心机50 r/min加速度离心5 min,全自动洗板机加工作洗涤液清洗3次;滴加100 μL低离子强度溶液后,加入患者待测血浆样品及阳性、阴性对照样50 μL,待溶变色后密封并通过湿盒在37 ℃水浴中温育30 min;弃去封口胶并洗涤反应板条5次,在200 r/min加速度下离心5 min,判读待测孔检测结果。判读标准:指示红细胞平铺在反应孔底部表面为阳性;指示红细胞只结合到部分孔底,并且结合的区域比阴性对照略大为弱阳性;指示红细胞在反应孔底部中央形成红细胞聚集为阴性。
1.2.2交叉配型试验方法 将与患者红细胞抗原ABO型一致的供者血小板制备成悬液,保持其水平在50×109~150×109/L范围内,8 h内完成交叉配型试验;试验过程将血小板抗体检测冻干血小板悬液替代为供者血小板悬液即可,每一个患者跟若干ABO同型血小板交叉配型,结果有阴性或弱阳性时纳入相合亚组,给予阴性或弱阳性血小板治疗;而多个供者血小板均获得阳性者视为配型失败,纳入不合亚组,输注阳性最弱的血小板治疗。
1.2.3输注治疗方法 单采血小板供体来自南京市红十字血液中心,每个治疗量的血小板容量250~300 mL,血小板水平≥2.5×1011个,输注后1、24 h进行疗效观察。
1.2.4观察指标 于输注血小板后1 h、24 h时,测定患者血小板校正增高计数(CCI)及血小板回收率(PPR),计算公式:CCI=输注后血小板增加值(I)×体表面积(m2)/输注血小板总数(×1011),其中体表面积=0.012 8×体质量(kg)+0.61×身高(m)-0.015 29,PPR=输注后血小板增加值(I)×全血容量(L)/输注血小板总数×1.5;比较阳性组与阴性组患者入院后首次输注血小板后1 h CCI、24 h CCI、1 h PPR、24 h PPR水平差异,比较相合亚组与不合亚组患者每次输注血小板后1 h CCI、24 h CCI、1 h PPR、24 h PPR水平差异。

2 结 果
2.1阳性组与阴性组血小板输注效果比较 阳性组1 h CCI、24 h CCI、1 h PPR、24 h PPR水平均明显低于阴性组,差异均有统计学意义(P<0.05),见表1。
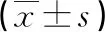
表1 阳性组与阴性组首次输注后1 h、24 h CCI及PPR水平比较
2.2相合亚组与不合亚组血小板输注效果比较 相合亚组1 h CCI、24 h CCI、1 h PPR、24 h PPR水平均明显高于不合亚组,差异均有统计学意义(P<0.05),见表2。
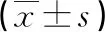
表2 相合亚组与不合亚组每次输注后1h、24h CCI及PPR水平比较
2.3相关性分析结果 Spearman相关系数模型分析结果显示,血小板抗体测试结果与1 h CCI、24 h CCI、1 h PPR、24 h PPR水平均呈显著负相关(P<0.05);交叉配型试验结果与1 h CCI、24 h CCI、1 h PPR、24 h PPR水平均呈显著正相关(P<0.05),见表3。

表3 Spearman相关系数模型分析结果参数
3 讨 论
既往研究对红细胞ABO、Rh系统血型鉴定及抗原遗传多态性的分析已较为完善,与输注效果之间的关系也已获得临床共识,但血小板抗体的研究多局限于免疫性因素,且与输注效果之间尚无大样本量研究用以建立确切联系,对此,本研究作出如下讨论。
病理学研究多认为血小板输注出现PTR主要由免疫因素或非免疫因素所引起,其中非免疫因素主要包括药物、感染、高热、脾亢及脾切除术等,通过对症干预消除影响可迅速使PTR获得控制,进一步增加血小板输注量也可令效果得以明显改观[5-6]。然而免疫因素导致的PTR则属于相对棘手的血小板输注并发症,临床多推荐建立血小板抗体的供者资料库,通过大样本检索寻找完全匹配的血小板资源,理论上80%患者均可获得完美匹配的献血者[7-8],但由于该方案需投入大量人员、设备及运营环境,仅在大型血液中心与高等医院共同协作方可实现,故其仍是临床亟待解决的重要课题。血小板输注令机体产生抗体类型主要包括人类白细胞抗原(HLA)抗体、血小板特异性抗原(HPA)抗体及红细胞ABO血型抗体等,中国大部分地区由于缺乏完善的抗体供者库,仍采取传统的ABO同型血小板输注,而临床目前通过血细胞过滤器处理血小板制剂,有效清除其所含白细胞,也一定程度避免HLA抗体导致的PTR[9-10];HPA抗体仍有赖于输注前检测,由于相对其他血液成分抗体检测更为困难,临床试验务必确保测试技术的灵敏度与特异度。尽管以免疫印迹法、放射免疫法及固相凝集法为代表的传统血清学检验措施准确度不如新兴的基因分子学分型方案,但由于其具有廉价、简便、迅速等特点,仍是不可或缺的检测途径[11]。本研究结果显示,阳性组1 h CCI、24 h CCI、1 h PPR、24 h PPR水平均明显低于阴性组,这与陈兰兰等[12]的研究结果相似,且本研究还在其基础上发现上述指标水平与血小板抗体测试结果均呈显著负相关,这表明血小板抗体测试阳性患者血小板输注效果明显较差。为确保输注治疗的安全性与有效性,需引起临床足够重视。本研究表明,阳性组患者选取交叉配型试验阳性最弱的供者血小板进行治疗,通过预先在无菌环境滤除血液制品中的白细胞,并选择性给予大剂量静注免疫球蛋白,仍可获得良好的输注效果,能为临床PTR防治工作提供参考。
据相关文献报道,血小板输注患者原则上需同红细胞输注患者一样预先进行交叉配型试验,以确保输注的有效性,但不同于红细胞抗原,由于血小板抗原具有高度多态性[13-14],加之异体血小板寿命相对较短,机体清除效率更高,对患者产生的不良影响不足以扩大[16],因此就绝大多数患者而言,单次输注血小板产生免疫反应概率较低,随机提供血小板便可满足输注治疗的有效性与安全性。然而部分研究发现,血小板输注次数<4次、4~6次及>6次的有效率分别为70.00%、66.67%及37.14%[13],差异有统计学意义,故针对反复输血患者,输注次数增多的同时,将导致机体产生血小板抗体的几率随之增大,输注效果则随之降低,可知多次输血患者应谨慎考虑血小板抗体类型。本研究中,相合亚组1 h CCI、24 h CCI、1 h PPR、24 h PPR水平均明显高于不合亚组,且其水平与交叉配型试验结果均表现为明显正相关,故交叉配型试验相合患者多次血小板输注效果更佳,提示反复输血患者有必要在每次输注前对供者血小板进行鉴定,避免引起PTR延误患者治疗而进一步加重其经济与心理负担。国内外报道认为,由于抗体生成具有暂时性,交叉配型仅能保证当次输注血小板有效,无法避免再次输注时机体受到刺激是否产生不同抗体,通常无法彻底消除PTR发生可能性,需要经常实施交叉配型试验[17-20],因而寻求ABO、HLA、HPA血型均相合的单一血小板仍是目前临床追求的解决目标。
4 结 论
既往研究较少探讨对反复输血患者血小板配型情况与输注效果之间的联系。而本研究则通过相关性分析获悉,以血小板抗体检测与交叉配型试验结果为指导,均可对反复输血患者血小板输注效果产生正面影响。因此,建议有多次输血需求的血液病患者预先实施血小板抗体检测及交叉配型试验,可有效改善血小板输注的安全性与有效性,促进临床治疗与血液资源分配更加科学合理化。
