硼替佐米联合地塞米松对老年多发性骨髓瘤患者基质细胞衍生因子-1、趋化因子受体4表达及微血管密度的影响
2020-02-12刘仁同
刘仁同
(滨州医学院附属医院血液科,山东 滨州 256600)
多发性骨髓瘤(MM)发病率呈现逐年上升趋势,仅次于淋巴瘤,发病人数已占造血系统疾病患者10%以上〔1,2〕。随着世界性医学发展,免疫调节剂沙利度胺、蛋白酶体抑制剂硼替佐米等药物的出现,MM患者的治疗疗效获得一定提升,目前临床多采用地塞米松联合沙利度胺或硼替佐米为老年MM患者主要治疗方案。但对老年MM患者,目前尚无有效根治方案,因此,选择最优治疗方式具有重要意义〔3〕。有研究报道指出〔4~6〕,基质细胞衍生因子(SDF)-1、趋化因子受体(CXCR)4及微血管密度(MVD)在MM患者中呈现高表达,且其与患者病情发展具有密切联系。而患者MVD则是预测患者预后的重要指标之一。同时,受患者疾病及化疗毒副作用等因素影响,老年MM患者常伴有免疫功能降低,肾功能受损等症状〔7〕。但就临床常用方案对以上指标的影响比较,目前相关研究报道较为鲜见。本研究旨在探讨硼替佐米联合地塞米松对老年MM患者SDF-1、CXCR4表达及MVD的影响。
1 资料与方法
1.1一般资料 滨州医学院附属医院2016年1月至2018年1月收治的老年MM患者90例,纳入标准:①临床诊断符合中国多发性骨髓瘤诊治指南(2015年修订)中MM诊断标准〔8〕;②卡氏评分>70分;③预计生存期1个月以上;④患者及其家属自愿同意参与本研究。排除标准:①合并严重肝肾功能、凝血功能障碍者;②合并严重免疫系统疾病或感染者;③对本次研究所用药物过敏或不耐受者;④合并糖尿病、肾功能损伤、肾炎等肾功能相关疾病或肾功能不全者。无患者排除。本研究经医院伦理委员会批准。所有患者根据入组时间编号,随机分为对照组及研究组各45例,其中,对照组男29例,女16例,年龄47~74岁,中位年龄(61.33±5.42)岁,Duric-Salmon(DS)分期Ⅱ期27例,Ⅲ期18例。研究组男31例,女14例,年龄45~77岁,中位年龄(62.08±5.46)岁,DS分期Ⅱ期25例,Ⅲ期20例。两组年龄、性别差异无统计学意义(P>0.05)。
1.2方法 患者入组后均给予利尿等常规治疗,对照组采用沙利度胺联合地塞米松治疗方案:20 mg地塞米磷酸钠注射液(上海北杰集团关东药业有限公司,国药准字H22022648,1 ml:5 mg×10支)使用5%葡萄糖溶液稀释后静脉注射,于治疗第1天开始用药,4 d为1个疗程,然后休息4 d再次用药,连用3个疗程,期间加沙利度胺片(常州制药厂有限公司,国药准字H32026128,50 mg×20片/盒) ,初始剂量60 mg/d,每2 w增加剂量50 mg/d,最大剂量20 mg/d,睡前口服,4 w为1个疗程。研究组给予硼替佐米联合地塞米松治疗方案,地塞米松用药同对照组,此外,加用注射用硼替佐米(西安杨森制药有限公司,国药准字J20160071,3.5 mg/瓶)1.3 mg/m2,分别于治疗第4天、8天、11天静脉注射后停药,21 d为1个疗程,两组均连续治疗3个月。
1.3观察指标 ①两组治疗前后细胞免疫功能。②两组治疗前后肾功能。③两组治疗前后血管新生因子水平。④两组治疗前后SDF-1、CXCR4、MVD水平。
1.4判断标准 ①细胞免疫功能:取患者外周静脉血4 ml,静置后3 000 r/min离心5 min,取上清液,低温保存待检,使用流式细胞仪检测其CD3+、CD4+、CD4+/CD8+水平。②肾功能:使用全自动生化分析仪检测患者血清肌酐(Scr)及血尿素氮(BUN)水平。③血管新生因子:血管内皮生长因子(VEGF)、碱性成纤维细胞生长因子(BFGF)、肝癌衍生生长因子(HDGF),取患者外周静脉血,低速离心后取上清液,使用酶联免疫吸附试验进行检测,试剂盒由上海酶联生物科技有限公司提供。④SDF-1、CXCR4、MVD水平:取患者病灶组织,使用免疫组化法检测其SDF-1、CXCR4水平,根据患者染色强度及阳性细胞百分比分别进行0~3分4级评分,总分为两者之和,使用vWF抗原标志物检测患者MVD,检测步骤同文献〔9〕。
1.5统计学方法 采用SPSS21.0软件进行t及χ2检验。
2 结 果
2.1两组治疗前后细胞免疫功能的比较 两组治疗前CD3+、CD4+、CD4+/CD8+水平差异无统计学意义(P>0.05),治疗后两组均有改善,且研究组CD3+、CD4+、CD4+/CD8+水平显著高于对照组(P<0.05),见表1。
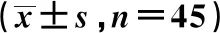
表1 两组治疗前后细胞免疫功能比较
与治疗前比较:1)P<0.05,下表同
2.2两组治疗前后肾功能的比较 治疗前两组Scr、BUN水平差异不显著(P>0.05),治疗后,两组SCr、BUN均明显降低(P<0.05),且研究组明显低于对照组,差异有统计学意义(P<0.05)。见表2。
2.3两组治疗前后VEGF、BFGF、HDGF水平比较 治疗前,两组VEGF、BFGF、HDGF水平差异无统计学意义(P>0.05),治疗后,两组VEGF、BFGF、HDGF水平均明显降低,且研究组显著低于对照组(P<0.05),见表3。
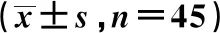
表2 两组治疗前后肾功能比较
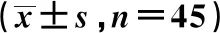
表3 两组治疗前后VEGF、BFGF、HDGF水平比较
2.4两组治疗前后SDF-1、CXCR4、MVD水平比较 治疗前,两组SDF-1、CXCR4、MVD水平差异不显著(P>0.05),治疗后,两组SDF-1、CXCR4、MVD水平明显降低,且研究组显著低于对照组(P<0.05),见表4。
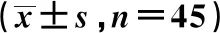
表4 两组治疗前后SDF-1、CXCR4、MVD水平比较
3 讨 论
作为一种目前尚无法治愈的疾病,对于老年MM患者而言,调节患者生存期内生理状态,延长其生存期是目前临床医护人员的重要工作。研究指出〔10〕,在恶性肿瘤患者疾病发展中,患者免疫功能占据重要地位,肿瘤发生后,癌细胞严重影响患者免疫功能。同时,化疗药物的毒性反应损害患者正常生理功能,会引起一系列严重应激反应,进一步破坏患者免疫系统,导致患者免疫力显著降低,形成恶性循环。对老年患者而言,由于其机体功能衰退,多数老年人本身即伴有免疫力低下,肿瘤及化疗药物毒性对其影响更为严重,由此,在治疗过程中,选取对其免疫功能影响更低的治疗方案具有重要意义,本研究结果提示硼替佐米联合泼尼松治疗方案对患者免疫功能的改善效果更为显著。
老年患者还多伴有肾功能减退甚至合并糖尿病等肾脏疾病,其肾功能本就较为低下,而MM作为一种以对患者肾功能影响严重且多以肾功能不全为并发症的恶性肿瘤〔11,12〕,更是对药物的药动力学及肾功能调节能力具有更高要求。就两组患者肾功能比较发现,硼替佐米治疗方案治疗后患者肾功能更优,笔者分析其可能与,硼替佐米药动力学则不受药动力学影响有关,此外,硼替佐米还可抑制MM患者肾病纤维化进程及炎症反应〔13〕,其也可能是改善患者肾功能的因素之一。
此外,血管新生是肿瘤发展的重要因素,当肿瘤瘤体直径增大,组织内扩散无法提供足量养分时,肿瘤可通过新生血管进行转移,加重患者病情,抢夺患者机体营养。新生血管促进及抑制因子失衡是肿瘤患者新生的根本原因。VEGF是促进患者血管新生的重要介导因子,能加快血管新生作用,使患者血管内皮细胞增殖加快,促进淋巴管新生。在此作用下,患者癌细胞随新生血管及淋巴管侵袭,转移,进而引起其病情恶化或复发。BFGF则可促进细胞纤维成长,促进肿瘤生长。其可与VEGF互相促进,增强血管新生能力〔14〕。HDGF是由人肝癌细胞系上清液中分离得到的一种生长因子,有学者认为,其对肿瘤细胞增殖及转移具有关键性作用〔15〕。SDF-1及CXCR4则可通过激活患者浆细胞,促进肿瘤细胞强袭,同时上调患者血管新生因子表达,进而加快患者肿瘤细胞转移,加快疾病进展,本研究结果提示经硼替佐米治疗方案对患者血管新生能力的抑制更为明显。分析其可能与硼替佐米作用机制有关,硼替佐米与常规化疗药物具有明显区别,其作为一种蛋白酶体抑制剂,其作用机制包括:①结合泛素蛋白酶体系统位点,进而降低其活性;②抑制细胞凋亡蛋白及细胞周期调控蛋白降解,调节患者正常细胞周期;③降低患者癌细胞DNA修复能力,降低其耐药性;④促进集体p53基因表达,降低核因子(NF)-κB活性,加快患者肿瘤细胞凋亡;⑤减少患者白细胞介素(IL)-6等合成及分泌,调节患者机体内环境,抑制肿瘤生长〔16〕。通过硼替佐米作用,下调患者SDF-1、CXCR4表达,同时促进其肿瘤细胞凋亡,抑制患者新生血管生成,仅为降低患者MVD,对患者肿瘤转移的抑制具有一定效果。
