LEEP术对绝经后妇女高级别宫颈上皮内瘤变的诊治
2020-02-10张博马晓黎孟戈
张博,马晓黎,孟戈
宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)是与宫颈浸润癌密切相关的一组宫颈病变。2014年世界卫生组织(WHO)将CINⅠ归为低级别鳞状上皮内病变(low-grade squamous intraepithelial lesion,LSIL),将 CINⅡ、Ⅲ归为高级别鳞状上皮内病变(high-grade squamous intraepithelial lesion,HSIL)[1]。HSIL 具有癌变潜能,可能发展为浸润癌。约20%CINⅡ会发展为CINⅢ,5%发展为浸润癌[2],故高级别CIN需要治疗。目前其主要治疗方法包括宫颈环形电切术(loop electrosurgical excision procedure,LEEP)和冷刀锥切术。因LEEP术可在门诊进行,具有操作简单、手术时间短、术中出血少、恢复快、费用较低等特点,而在临床上广泛应用,LEEP术已成为治疗高级别CIN的首选方法[3]。绝经后女性宫颈不同程度萎缩,宫颈鳞柱交界部上移,移形带不能完全暴露,阴道镜检查不满意,这些变化影响了宫颈病变的进一步诊治。本研究对接受LEEP术的绝经后和绝经前女性的病例资料进行回顾性分析,探讨LEEP术治疗绝经后女性高级别CIN的临床疗效,从而更好地指导临床医生应用LEEP手术诊治绝经后女性HSIL。
1 对象与方法
1.1 研究对象 选择2017年2月—2018年12月于首都医科大学附属北京妇产医院(我院)妇科微创中心因CINⅡ、CINⅢ行LEEP术的142例患者为研究对象,其中绝经组患者40例,未绝经组患者102例。绝经组患者年龄为50~60岁,绝经时间1~11年,未绝经组患者年龄为22~48岁。纳入标准:①既往无CIN病史;②无宫颈手术史;③绝经女性宫颈无明显萎缩、阴道穹窿存在,可于门诊非麻醉状态下行LEEP手术者;④非妊娠女性;⑤无严重内、外科疾病者。
1.2 方法 收集所有患者术前的症状、液基薄层细胞学检查(thinprep cytologic test,TCT)、高危型人乳头瘤病毒(human papilloma virus,HPV)检测、阴道镜检查及活检的病理结果、LEEP术后的病理结果及术后4~6个月行TCT及高危型HPV检测。TCT检查采用新柏氏液基细胞学检测系统,细胞学诊断采用 Bethesda系统分类法(the Bethesda system,TBS)[4]。采用HPV E6/E7 mRNA检测试剂盒进行高危型HPV检测。
1.3 阴道镜检查 患者取膀胱截石位,充分暴露宫颈后,以生理盐水棉球轻轻拭去宫颈表面分泌物,作初步观察并留取图像。然后将蘸有5%冰醋酸的棉球贴覆宫颈,观察醋酸作用后的宫颈上皮的变化,评估宫颈转化区(transformation zone,TZ)的类型并留取图像。宫颈TZ是指新、旧鳞柱交界(scale column junction,SCJ)之间的区域,分 3型,Ⅰ型指 SCJ位于宫颈阴道部,完全可见;Ⅱ型指SCJ部分位于宫颈管内,借助工具可见其上界;Ⅲ型指SCJ位于宫颈管内,借助工具仍不能见其上界。宫颈涂醋酸评估后再用蘸取卢戈氏溶液的棉球轻触压涂抹宫颈/阴道,观察宫颈/阴道的着色情况并留取图像。根据阴道镜下特征及所有信息的综合评判,确定宫颈活检部位,并进行准确取材,对于TZⅢ型者行宫颈管内膜刮取术(endocervical curettage,ECC)。绝大部分宫颈癌及癌前病变发生在宫颈TZ,因此阴道镜检查的主要区域在此位置,阴道镜下能观察到全部宫颈TZ则被称为满意的阴道镜检查,否则为不满意[5]。
1.4 LEEP术 患者取膀胱截石位,行阴道镜宫颈病变评估,复方碘溶液涂抹宫颈,观察病变范围,根据病灶大小,选择适宜的环形电极以50 W功率进行切割,切缘位于病变外缘5 mm,深度10~25 mm,切缘电凝止血,电凝切割创面的边缘,切除标本尽量完整。切除组织标记定位送病理检查。HSIL行LEEP术后切缘阳性的定义为:锥切标本的切缘仍可见HSIL或者切缘与病变的距离<1 mm[6]。
1.5 统计学方法 采用SPSS 25.0软件进行统计学分析,定性资料采用例(%)表示,组间比较采用卡方检验,不符合卡方检验的数据用Fisher确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 2组患者术前临床症状比较 绝经组有临床症状者5例(12.50%),其中阴道出血者2例,阴道分泌物多者3例,阴道出血者中性交后出血者1例。未绝经组有临床症状者23例(22.55%),其中异常阴道出血者12例,阴道分泌物多者11例,异常阴道出血者中性交后出血者7例。2组临床症状比较,差异无统计学意义(χ2=0.243,P=1.000)。
2.2 2组患者术前TCT及高危型HPV检查情况比较 2组患者术前TCT检查比较,差异无统计学意义(χ2=4.556,P=0.329)。绝经组术前高危型 HPV 阳性36例(90.00%),其中16型和(或)18型阳性15例,占高危型HPV感染的41.67%;未绝经组术前高危型HPV阳性96例(94.12%),其中16型和(或)18型阳性62例,占高危型HPV感染的64.58%。2组患者术前高危型HPV感染情况比较,差异无统计学意义(P=0.468)。见表 1。
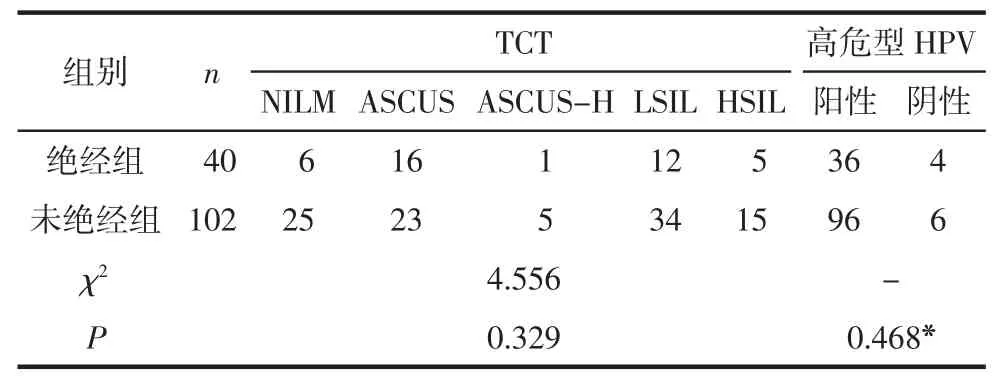
表1 2组患者术前TCT及高危型HPV情况比较(例)
2.3 2组患者术前阴道镜下宫颈TZ和宫颈活检病理结果比较 2组患者术前阴道镜下宫颈TZ类型比较,差异有统计学意义(χ2=28.658,P=0.000)。2 组TZⅢ患者行ECC检查均阴性。2组患者术前宫颈活检病理结果比较,差异无统计学意义(χ2=3.133,P=0.077)。见表2。
2.4 2组患者手术前后病理情况比较 绝经组LEEP术后病理降级14例、相符20例、升级6例。未绝经组术后病理降级34例、相符53例、升级15例。绝经组阴道镜活检与LEEP术后病理符合率为50.00%(20/40),未绝经组符合率为 51.96%(53/102),2组差异无统计学意义(χ2=0.044,P=0.854)。对于宫颈TZ的不同类型,绝经组LEEP术后病理的变化与未绝经组分别比较,差异均无统计学意义(P>0.05),见表3。
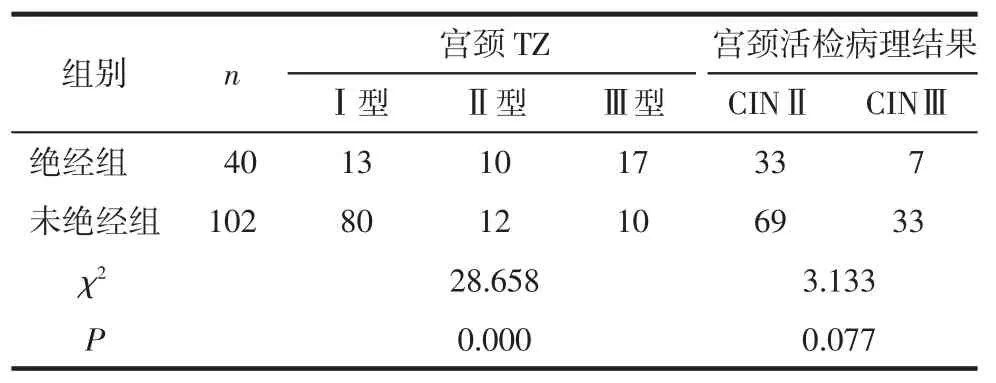
表2 2组患者术前阴道镜下宫颈TZ和宫颈活检病理结果比较 (例)

表3 2组患者手术前后病理情况比较
绝经组1例术后病理为CINⅢ、切缘未净,因担心疾病进展且无随访条件而行全子宫及双侧附件切除术,术后病理为CINⅢ,9点并微小浸润,深度<0.1 cm,宽度约0.3 cm。绝经组另1例因术后诊断宫颈癌Ⅰa1期行全子宫及双附件切除术,术后病理为宫颈组织慢性炎症。未绝经组1例43岁已生育患者诊断为宫颈原位腺癌,行全子宫及双侧输卵管切除术,术后病理为宫颈组织慢性炎症。
2.5 2组患者术后切缘阳性情况比较 绝经组术后病理切缘阳性8例(20.00%),未绝经组术后病理切缘阳性16例(15.69%),2组比较差异无统计学意义(χ2=0.381,P=0.537)。
2.6 2组患者术后复查情况比较 所有LEEP术后未行后续手术治疗的患者术后4~6个月行TCT及高危型HPV联合检测,切缘阳性者同时行阴道镜评估。2组患者术后TCT检查比较,差异无统计学意义(χ2=2.197,P=0.518)。2组患者术后高危型 HPV 感染情况比较,差异无统计学意义(χ2=2.409,P=0.121)。见表4。
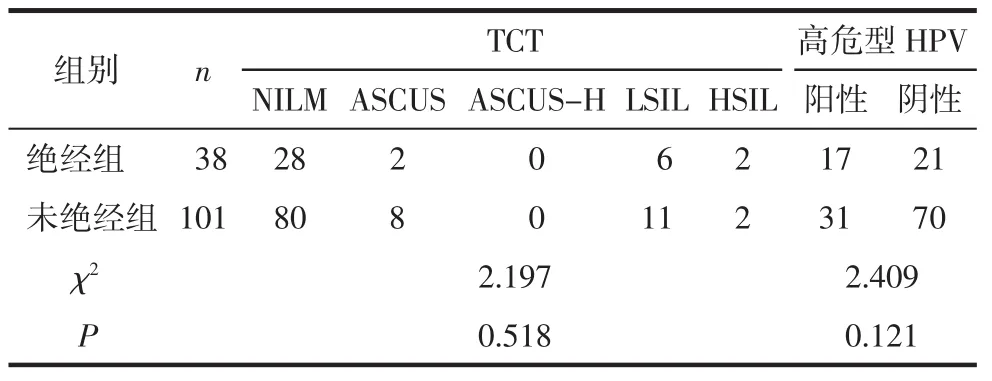
表4 两组患者术后复查TCT及HPV情况比较(例)
绝经组术后2例切缘阳性者行全子宫及双侧附件切除术,其余6例切缘阳性者TCT检查NILM 4例、LSIL 2例;高危型HPV阳性3例,高危型HPV阴性3例。6例中3例仅行阴道镜检查未行宫颈活检,3例行宫颈活检,术后病理2例为宫颈组织慢性炎症,1例为CINⅠ。32例切缘阴性者1例因CINⅢ行宫颈冷刀锥切术。
未绝经组术后16例切缘阳性TCT检查NILM 12例、ASCUS 2例、LSIL 1例、HSIL 1例。高危型HPV阳性6例,高危型HPV阴性10例。16例中10例仅行阴道镜检查未行宫颈活检,6例行宫颈活检,术后病理1例为宫颈组织慢性炎症,3例为CINⅠ,2例为CINⅢ,其中1例行LEEP手术,术后病理为CINⅢ,切缘阴性;另1例行宫颈冷刀锥切术,术后病理为CINⅢ,11点见微小浸润鳞癌,宽度及深度均<0.1 cm。未绝经组切缘阴性的86例患者随访中2例因CINⅡ再次行LEEP术,2例因CINⅢ行宫颈冷刀锥切术。
3 讨论
高级别CIN是宫颈浸润癌的癌前病变。30岁以上HSIL者5年内进展为癌的风险为7%,而21~24岁HSIL者5年内发生癌的风险为2%[7]。因此,早期发现和诊断HSIL并给予恰当的治疗,对降低宫颈癌的发病率有着重要意义。宫颈锥切术可以判断宫颈病变的分级、范围及程度,既是一种诊断方法也是一种治疗方法。LEEP手术因可以在非麻醉状态下在门诊进行,操作简单,患者恢复快而广泛应用于门诊HSIL的治疗。研究显示,LEEP手术对95%的HSIL有效,仅5%的病例需要进一步治疗[8]。
绝经期妇女宫颈萎缩变小,上皮变薄,宫颈鳞柱交界和TZ的位置也随着绝经妇女体内雌激素水平的降低由宫颈阴道部逐渐向宫颈外口推进,直至移到宫颈管内,阴道镜不满意比例增大。本研究中绝经组与未绝经组阴道镜下宫颈TZ类型存在差异,绝经组主要为TZⅢ型,未绝经组主要为TZⅠ型,未绝经组阴道镜检查更为满意。阴道镜检查的满意情况影响宫颈活检取材的准确性。Kabaca等[9]研究报道不满意的阴道镜检查宫颈癌前病变漏诊率为23.0%,而满意的阴道镜检查漏诊率为5.3%。本研究绝经组中TZⅠ型阴道镜活检与LEEP术后病理符合率最高,TZⅢ型符合率最低。绝经组的病理符合率低于未绝经组,但差异无统计学意义。张霄等[10]的研究也发现,绝经后患者宫颈锥切术后病理升级的比例与未绝经患者比较,差异无统计学意义。因绝经组阴道镜检查满意率下降,可能导致宫颈病变的漏诊率增加,而对于阴道镜活检确诊的HSIL绝经女性的进一步诊治,LEEP手术同样适用。
由于LEEP手术只是切除部分宫颈,并且宫颈癌前病变有多点发生、跳跃性存在的特点,因此LEEP术后难免会出现切缘阳性的可能,但是手术标本切缘的情况并不一定是证明术后病变有无残留的必要条件,手术切缘阳性者不一定预示术后病变肯定有残留,手术切缘阴性者也不一定代表病变肯定无残留。研究认为LEEP术后切缘阳性是病灶残留或复发的危险因素[6,11-12]。Ghaem-Maghanli等[13]对35 109例宫颈锥切术患者的Meta分析显示,通过随访发现锥切术后切缘阳性患者病变残留率高于切缘阴性患者。因绝经女性宫颈TZ向宫颈管内延伸,病灶位置较高,宫颈锥切术后更易发生病灶残留。但本研究中绝经组术后病理切缘阳性8例(20.00%),未绝经组术后病理切缘阳性16例(15.69%),2组比较差异无统计学意义。可能是因为本研究考虑到LEEP手术的安全性,所选择的可以在门诊行LEEP手术的绝经女性绝经时间相对较短、宫颈萎缩程度相对较轻的缘故,以后可以扩大样本量做进一步研究。
本研究中绝经组与未绝经组患者术后4~6个月TCT及HPV检测结果差异无统计学意义,表明LEEP手术治疗绝经女性HSIL病变与未绝经女性效果相同。对于宫颈锥切术后病理诊断切缘存在HSIL病变者,中国优生科学协会阴道镜和宫颈病理学分会(Chinese Society for Colposcopy and Cervical Pathology of China Healthy Birth Science Association,CSCCP)建议术后4~6个月复查并行阴道镜评估[14]。本研究中绝经组6例切缘阳性患者在术后复查过程中无后续手术治疗,32例切缘阴性者中1例进行后续手术治疗。未绝经组16例切缘阳性患者有2例进行了后续手术治疗,85例切缘阴性者中4例进行后续手术治疗。可见对于宫颈锥切术后切缘阳性患者更应严密随访,高度重视。
综上所述,LEEP手术治疗绝经后HSIL患者疗效确切,在绝经女性HSIL的诊治中同样起着重要作用。但对于宫颈明显萎缩、阴道穹窿消失的患者并不建议行LEEP手术,可根据情况选择宫颈冷刀锥切术,相对更安全。
