骨质疏松性胸腰段脊柱骨折PVP治疗后邻椎再发骨折情况及影响因素分析
2020-02-10刘明轩
周 轶,刘明轩
骨质疏松是因多种原因导致的一种代谢性骨病,其多引起骨折,以胸腰段脊柱骨折最为常见[1]。每年北美地区发生胸腰段脊柱骨折患者约有16万人,且随着社会老龄化进程的加快,胸腰段脊柱骨折发生人数不断增多[2-4]。目前治疗骨质疏松性胸腰段脊柱骨折的方式较多,其中经皮椎体成形术(percutaneous vertebroplasty, PVP)临床应用越来越广泛[5],但近年来术后邻椎继发骨折率逐渐升高[6-8]。目前骨质疏松性胸腰段脊柱骨折患者行 PVP术后邻椎再发骨折的原因还不是十分明确。故本研究经分析骨质疏松性胸腰段脊柱骨折患者PVP治疗后邻椎再发骨折的情况及影响因素,旨在为临床PVP治疗后如何保持长期疗效提供借鉴,现报告如下。
1 资料与方法
1.1一般资料 选取我院2014年6月—2016年6月收治的200例骨质疏松性胸腰段脊柱骨折并行PVP治疗患者,其中男47例,女153例;年龄56~92(69.50±1.30)岁。纳入标准:①符合骨质疏松性胸腰椎骨折诊断标准[9];②行PVP治疗且临床资料完整;③无服用糖皮质激素等相关药物史;④无心、肝、肾、脑、肺等脏器严重功能不全者;⑤患者及家属对本研究知情同意。排除标准:①存在手术禁忌证者;②伴其他内分泌代谢性疾病或严重感染者;③有脊柱手术史或继发性骨质疏松者;④伴脊柱结核或肿瘤者。本研究经医院伦理委员会批准同意。
1.2手术方法及术后处理 所有患者均行PVP治疗,单个椎体骨水泥注射量为2.5~7.5 ml。患者取俯卧位,确定穿刺位置,消毒铺巾,局部麻醉,在C型臂X线机透视下经椎弓根穿刺,建立工作通道,前端邻近椎体前缘,骨水泥搅拌至拉丝状,骨水泥注入由推杆经工作通道完成。术后常规骨科护理,密切观察患者病情和生命体征,给予抗感染治疗并早期下床活动。
1.3研究方法 术后随访2~3年根据是否出现邻椎再发骨折分为未骨折组和再骨折组。收集两组性别、年龄、骨折病史、骨折类型、骨折椎体个数、骨密度、椎体高度恢复程度、Cobb角、骨水泥注入量和骨水泥渗漏等临床资料。骨密度测量方法:采用美国 Lunar 公司生产的 Achilles Express 跟骨超声骨密度测定仪,测量跟骨骨密度。

2 结果
2.1手术情况 200例手术顺利完成,患者术后恢复较好。手术时间为30~50(37.90±1.60)min,骨水泥注入量为2.5~7.5(4.68±1.08)ml。
2.2邻椎再发骨折情况及两组临床特征比较 随访发现术后邻椎再发骨折56例(28.00%)。两组骨水泥注入量比较差异无统计学意义(P>0.05);两组性别、年龄、骨折病史、骨折类型、椎体高度恢复程度、骨折椎体个数、Cobb角、骨水泥渗漏及骨密度比较差异均有统计学意义(P<0.05或P<0.01)。见表1。
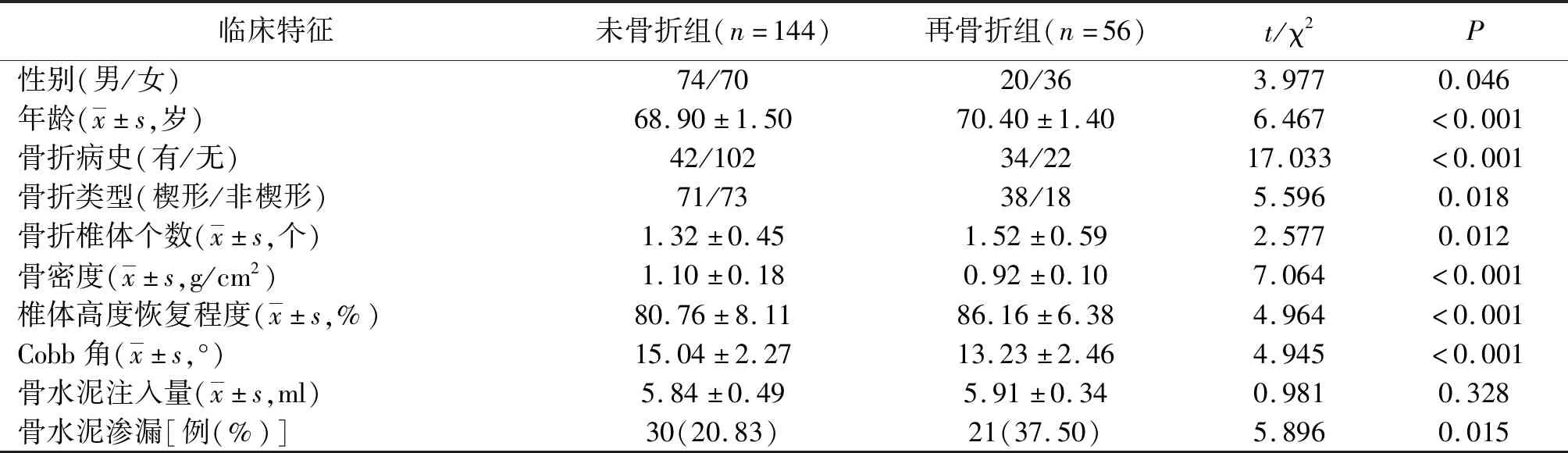
表1 骨质疏松性胸腰段脊柱骨折经皮椎体成形术后邻椎再发及未再发骨折两组患者临床特征比较
2.3术后邻椎再发骨折单因素分析 影响PVP后邻椎再发骨折的单因素有年龄、骨折病史、骨密度、椎体高度恢复程度、Cobb角及骨水泥渗漏。见表2。

表2 影响骨质疏松性胸腰段脊柱骨折患者经皮椎体成形术后邻椎再发骨折的单因素分析
注:SD为标准差
2.4术后邻椎再发骨折多因素logistic回归分析 年龄>60岁、椎体高度恢复程度高、Cobb角<25°、骨密度<2.5个标准差和骨水泥渗漏是骨质疏松性胸腰段脊柱骨折患者PVP后邻椎再发骨折的危险因素。见表3。

表3 影响骨质疏松性胸腰段脊柱骨折患者经皮椎体成形术后邻椎再发骨折的多因素logistic回归分析
注:SD为标准差
3 讨论
3.1年龄及骨密度与再发骨折的关系 随我国老龄化进程的加快,老年人骨质疏松发生率越来越高,加之我国老年人相关知识缺乏及不良生活习惯的影响,极易导致骨质疏松症[10-11]。患有严重骨质疏松症的老年人容易发生全身多处骨折,对生活质量影响极大[12]。骨密度是评估患者发生骨质疏松的重要指标。研究报道,骨质疏松性骨折危险性每增大1.63倍,其骨密度可降低1个标准差,说明预测骨质疏松性骨折的危险性可采用骨密度检测[13]。另有研究报道,邻椎再发骨折的风险降低与抗骨质疏松治疗密切相关[14]。临床建议对老年人定期行骨密度检测和抗骨质疏松治疗,可降低老年人群再发骨折的概率[15]。本研究结果显示再骨折组骨密度低于未骨折组,与相关报道结果一致[16]。提示骨密度是骨质疏松性胸腰段脊柱骨折患者PVP后邻椎再发骨折的重要影响因素。年龄是骨质疏松最重要、最基本的影响因素,年龄>60岁者骨流失大于骨形成,骨量下降程度较大,发生骨质疏松的概率也相应升高[17]。研究显示,骨质疏松性骨折以>60岁的老年人群多见,年龄每增长5岁,发生危险性会增加1倍[18-19]。本研究结果显示再骨折组年龄高于未骨折组,提示骨质疏松性胸腰段脊柱骨折患者PVP后邻椎再发骨折与年龄密切相关。
3.2椎体高度恢复情况与再发骨折的关系 有学者认为,恢复椎体高度对骨质疏松性胸腰段脊柱骨折患者预后意义重大[20]。椎体高度恢复情况与邻椎再发骨折息息相关,PVP后椎体高度恢复越高,邻椎再发骨折的风险越大[21]。本研究结果显示再骨折组椎体高度恢复程度大于未骨折组,与既往报道结果一致[22]。分析原因可能与骨水泥注入量有关,骨水泥注入越多,椎体恢复高度越高,有学者证实PVP过程中,骨水泥注入量达椎体体积的29.8%时可促进椎体刚度的恢复,达椎体体积的16.2%时可促进椎体强度的恢复[23]。骨水泥注入既可改变邻近非手术椎体的生物力学负荷,又可增大脊柱轴向压缩强度,但该作用可增加PVP后邻椎再发骨折的概率[24]。
3.3Cobb角与骨水泥渗漏对再发骨折的影响 临床实践发现,Cobb角<25°对脊柱侧弯程度的确定有重大意义,加强矫正脊柱侧凸畸形可减少Cobb角,再骨折的发生率也会降低[25]。本研究结果显示,再骨折组Cobb角小于未骨折组,与文献报道结果相近[26]。骨水泥渗漏为PVP后并发症,如骨水泥渗漏至椎间盘时可降低相应椎间盘对不良应力的缓冲能力,增加相近椎间盘骨折的危险性,造成患者预后不良。文献报道,骨水泥渗漏达椎间盘与相邻椎间盘再发骨折的关联较大[27]。本研究发现,再骨折组骨水泥渗漏发生率高于未骨折组,符合文献报道结果[28]。
综上,骨质疏松性胸腰段脊柱骨折患者PVP后邻椎再发骨折率较高,术后邻椎再发骨折与患者年龄、骨密度、椎体高度恢复程度、Cobb角和骨水泥渗漏密切相关。
