血浆中D-dimer在正常妊娠及妊娠高血压疾病孕妇中的表达差异
2020-02-07郭冰杰杨彩梅
郭冰杰,杨彩梅
(北京中医医院顺义医院 妇产科,北京101300)
妊娠期高血压疾病(hypertensive disorder complicating pregnancy,HDCP)是孕妇在妊娠期出现的一种并发症状,在孕妇中的发生率接近10.0%,是导致孕妇以及胎儿预后不良的主要原因之一[1]。该病可以影响机体各器官系统,但是具体的发病机制尚不明确,病因包括母婴免疫失衡、胎盘浅着床、基因遗传背景、胎盘缺氧、血管内皮损伤等[2]。特别是在妊娠过程中,一旦凝血系统被激活,循环中可出现微血栓,可激活纤溶酶原,从而增高凝血因子的活性,导致机体血液处于高凝状态,也会诱发继发性纤溶的发生[3,4]。D-二聚体((D-dimer,D-D)是交联纤维蛋白经纤溶酶水解所产生的特异性降解产物,血浆D-D升高表明存在继发性纤溶亢进[5],其也能导致机体形成血栓,从而诱发妊娠期高血压疾病的发生[6]。本文通过分析血浆中D-D在正常妊娠及妊娠高血压疾病孕妇中的表达差异,研究D-D在妊娠期高血压疾病中的作用与意义,旨在明确妊娠期高血压疾的发生机制与为改善母婴预后提供依据。现总结报道如下。
1 资料与方法
1.1 研究对象
采用便利抽样方法,研究时间为2016年2月到2018年2月,选择在此期间在北京中医医院顺义医院妇产科诊治的妊娠高血压疾病孕妇86例(HDCP组)与正常妊娠妇女80例(正常组),HDCP组中单独妊娠高血压疾病50例,子痫前期孕妇24例,重度子痫前期孕妇12例。
诊断标准:妊娠高血压疾病:妊娠20周后孕妇血压≥140/90 mmHg,无蛋白尿,无原发性高血压疾病;轻度子痫前期:妊娠20周后孕妇血压≥140/90 mmHg,且蛋白尿+以上,或24 h尿蛋白定量≥300 mg。重度子痫前期:在轻度先兆子痫的基础上出现下列情况之一者:①血压≥160/110 mmHg;②尿蛋白≥++,或24 h尿蛋白定量≥5 g。
纳入标准:孕周≥20周;单胎妊娠;单活胎;年龄20-40岁;医院伦理委员会批准了此次研究;试验前向家属和孕妇说明病情并签定知情同意书。
排除标准:妊娠20前就开始的血压升高或产后42 d产妇的血压仍高于正常值;临床资料缺乏者;不愿签注知情同意书者。
1.2 血浆D-D检测
所有孕妇都在分娩前、产后第1 d、产后第3 d、产后第7 d采集静脉血3 ml,抗凝后3 000 r/min离心10 min,收集上层血浆。采用全自动血凝仪(东亚希森美康Cs5100型)检测血浆D-D水平,检测试剂盒购自德国西门子公司。
1.3 调查内容
所有孕妇均于入院后建档,收集年龄、分娩孕周、孕次、产次等信息,常规行体格检查,包括血压、体重指数等。同时记录所有孕妇分娩前的红细胞(red blood cell,RBC)、红细胞压积(hemotocrit,HCT)、血红蛋白(hemoglobin,HGB)、血小板(Platelet,PLT)、纤维蛋白原(Fibrinogen,FiB)、凝血酶原时间(Prothrombin time,PT)、活化部分凝血酶时间(Activated partial thrombin time,APTT)等指标、空腹血糖(Fasting blood glucose,FBG)、糖化血红蛋白(Glycated hemoglobin,GHB)、尿素氮(Urea nitrogen,BUN)、肌酐(Creatinine,Cr)等水平。
1.4 统计学方法
选择SPSS21.00统计学软件对本研究的所有计量数据与计数数据进行分析,计数数据以率、百分比表示,计量数据以均数±标准差表示,计量数据与计数数据的对比采用t检验与卡方分析等,诊断价值采用ROC曲线分析,不同变量之间的相关性分析采用Spearman相关分析,检验水准为α=0.05。
2 结果
2.1 一般资料比较
HDCP组的年龄、分娩孕周、孕次、产次、体重指数与正常组对比差异无统计学意义(P>0.05),HDCP组的收缩压与舒张压显著高于正常组(P<0.05),见表1。

表1 两组一般资料比较
2.2 血常规与血生化指标比较
两组的RBC、HGB、HCT与PLT值对比差异无统计学意义(P>0.05),HDCP组FBG、GHB、BUN、Cr等值显著高于正常组(P<0.05),见表2。
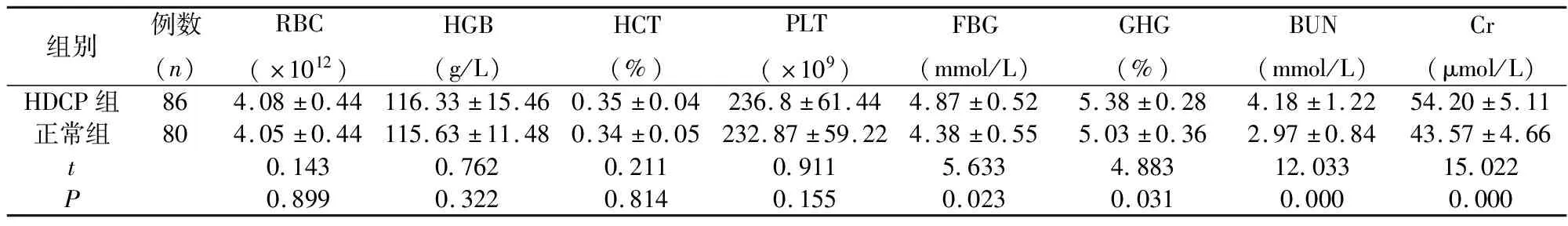
表2 两组血常规与血生化指标比较(均数±标准差)
2.3 血浆D-D含量比较
HDCP组分娩前和产后第1 d、3 d、7 d的血浆D-D含量都显著高于正常组(P<0.05),见表3。

表3 两组不同时间点的血浆D-D含量比较(ng/ml,均数±标准差)
2.4 相关性分析
在HDCP组中,Spearman相关分析显示分娩前的血浆D-D含量与收缩压、舒张压、FBG、GHB、BUN、Cr都呈现显著正相关性(P<0.05),见表4。
2.5 诊断价值分析
在166例孕妇中,分娩前血浆D-D含量对妊娠期高血压、轻度子痫前期、重度子痫前期诊断的最佳阈值为104.22 ng/ml、148.24 ng/ml和245.91 ng/ml,具体诊断价值见表5。
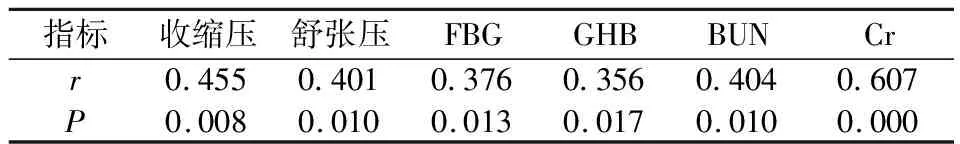
表4 妊娠期高血压疾病孕妇的血浆D-D含量与其他指标的相关性(n=86)
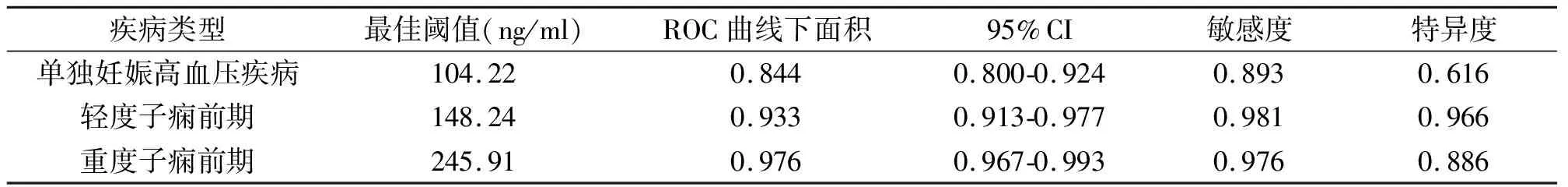
表5 血浆D-D含量对妊娠高血压疾病的诊断价值(n=86)
3 讨论
妊娠高血压疾病的当前在我国的发病率呈逐年增长的趋势[7]。其在临床上主要表现为蛋白尿、水肿、高血压[8]。孕妇的生活方式、精神状态、母体免疫反应、基因突变等多种因素均可能引起该病的发生与发展[9,10]。
本研究显示两组的RBC、HGB、HCT与PLT值对比差异无统计学意义,HDCP组FBG、GHB、BUN、Cr等值显著高于正常组。从机制上分析,孕妇自妊娠后机体出于胎儿生长发育情况的需求,其各功能系统出现不同程度的变化,使得孕妇能够保障机体内各器官的供血[11,12]。而妊娠高血压疾病孕妇的血流动力学特征为低排高阻,内皮细胞损坏,有效血流量降低,导致FBG、GHB、BUN、Cr表达异常,从而诱发孕妇出现血管痉挛[13]。同时血流量的降低也有可能受到FBG、GHB、BUN、Cr等指标的影响,从而对血浆黏度和红细胞沉降率造成影响,诱发妊娠高血压疾病的发生[14]。
当妊娠超过一定的周期时,孕妇机体内的凝血功能较强[15]。妊娠高血压疾病孕妇体内的抗凝血因子与纤溶系统表现为失衡状态,坏死的胎盘组织脱落进入产妇的血液中,导致产妇的血液出现持续性高凝状态[16]。D-D是交联纤维蛋白的特异性降解产物,作为体内血栓形成的重要指标之一,血浆D-D升高反映了凝血和纤溶系统的双重激活。妊娠高血压疾病孕妇出现血浆D-D水平升高意味着患者体内血栓的形成和原发性及继发性纤溶亢进,预示着母婴不良[17]。本研究显示HDCP组分娩前和产后第1 d、3 d、7 d的血浆D-D含量都显著高于正常组。从机制上分析,妊娠高血压疾病孕妇在血管痉挛、内皮细胞损伤时更易形成血栓而激活纤溶系统,导致D-D水平升高。并且妊娠高血压疾病可使得机体加速启动继发性纤溶活动也被启动,以清除子宫螺旋动脉的血栓,加速子宫内膜的再生和修复,从而升高血浆D-D含量[18]。不过妊娠高血压疾病孕妇产后血浆D-D含量水平呈现下降趋势,这是因为妊娠高血压疾病作为妊娠特有的并发症,当妊娠终止后,妊娠高血压疾病的病理生理机制得到纠正,可使得孕妇的凝血系统也逐渐恢复至正常状态[19]。
有研究显示孕妇在分娩前体内血液凝血浓度较高有助于防止孕妇出现产后大出血,可增加慢性弥散性血管内凝血的发生几率,也使得孕妇出现血栓的可能性增加[20]。本研究Spearman相关分析显示妊娠高血压疾病孕妇分娩前的血浆D-D含量与收缩压、舒张压、FBG、GHB、BUN、Cr都呈现显著正相关性;分娩前血浆D-D含量对妊娠期高血压、轻度子痫前期、重度子痫前期诊断的最佳阈值为104.22 ng/ml、148.24 ng/ml和245.91 ng/ml。表明血浆D-D含量能够反映妊娠高血压疾病孕妇的凝血功能、血糖水平、肾脏功能,可作为妊娠高血压疾病诊断的有效指标。本研究也有一定的不足,样本数量不足,且反映机体凝血功能的指标比较多,本研究只选择了D-D,可能存在研究偏倚,将在后续研究中进行深入分析。
总之,妊娠高血压疾病孕妇中的血浆D-D含量显著高于正常妊娠妇女,提示孕妇有凝血功能亢进和血糖、肾功能异常,可作为妊娠高血压疾病诊断的有效指标。
