守护生命的“发动机”
2020-01-25车翀
车翀

郑 哲
郑 哲
主任医师,博士研究生导师。现任国家心血管病中心党委书记、副主任,中国医学科学院阜外医院党委书记、副院长,国家卫健委心血管疾病再生医学重点实验室主任。国家“万人计划”领军人才、教育部高端人才、北京协和医学院长聘教授。专长:冠心病外科手术、瓣膜成形手术、胸腔镜微创手术、房颤手术等。
门诊时间:周二下午、周三上午、周四下午
窦克非

窦克非
主任医师,博士研究生导师,现任中国医学科学院阜外医院内科管委会副主任、冠心病中心副主任、冠心病五病区主任、医务处副处长。学术团体兼职包括中华医学会心血管病分会介入心脏病学组委员、中国医师协会心血管内科分会青年医师工作委员会副主任委员、美国心脏病学院(ACC)会员、美国心血管造影和介入学院(SCAI)会员。
从事冠心病的临床诊断、介入治疗及基础相关工作与研究20余年,积累了丰富的临床经验及科研经历。完成冠状动脉介入诊断及治疗手术超过20000例。
门诊时间:周一全天、周四下午
黄洁

黄洁
医学博士,主任醫师,硕士研究生导师。现任中国医学科学院肿瘤医院心力衰竭中心副主任、心力衰竭和移植病区主任。兼任中华医学会移植学分会心肺学组秘书、北京市移植分会常委、中华器官移植杂志通讯编委、中国心脏移植科学注册中心办公室主任。擅长心力衰竭的病因诊断和心肌病的鉴别诊断,以及各期心力衰竭的评估和药物治疗。在晚期心力衰竭患者心脏移植术前评估和危险因素的针对性治疗方面有一定的研究。
门诊时间:周六全天、周日全天
心脏是人体最重要的器官之一,也是人体生命的“发动机”,心脏一刻不停地运转使得我们的生命活动得以持续,即使停跳片刻也会导致血液循环暂停,器官得不到养分的供应,便可能在短时间内造成不可挽回的后果。所以,在体外循环技术发明之前,心脏是外科手术的“绝对禁区”,而导致心脏功能损害乃至停跳的病也是无法医治的绝症。

随着技术的发展,终于,人类凭借着智慧的发明与创造,通过体外循环、人工心肺等十分复杂却极为精巧的技术,打破了外科的“绝对禁区”。其中的皇冠手术便是心脏移植,其难度比在汽车行驶过程中为其更换发动机有过之而无不及。而如此难度的手术,我国医学专家经过不懈努力,让我国心脏移植的水平稳居世界前列,并发症、死亡率水平也低于国际水平。来自中国医学科学院阜外医院的郑哲副院长、冠心病中心副主任窦克非教授、移植病房主任黄洁教授为我们介绍了一个令人震撼的病例:吴先生的身体中先后有过三颗心脏在跳动!
在2004年,吴先生咳嗽的时候痰中带血,进食后胃胀,排尿也出现了困难,去医院检查后确诊了心力衰竭。住院进一步治疗和检查,医生说他的情况不容乐观,原来他的心肌扩张已经到了很严重的地步,心脏已经没有挽回的余地了,唯一能救命的方法就是“换心”但考虑费用和手术风险,吴先生当时下不了手术决心。到了当年12月份,他的病情更加严重了,冒冷汗、整夜睡不着,最终前往阜外医院准备接受心脏移植,等待了一段时间的心源,手术顺利进行,吴先生换上了第二颗心脏。到了2016年12月,吴先生开始出现了与第一次心脏移植之前相似的症状,到了2017年,他的心脏无法再支持身体机能,吴先生再次来到阜外医院,接受了第二次心脏移植。两次心脏移植都十分成功,吴先生的生命延续至今。专家介绍,类似吴先生这样的病例在阜外医院并不罕见,像他这样严重的心力衰竭目前挽救生命的方法主要就是心脏移植。而之所以会发生心力衰竭,与大家十分熟悉的“常见病”——冠心病高度相关。
● 冠心病与心力衰竭
心力衰竭是各种原因导致的心脏泵血功能受损,心排血量下降不能满足全身组织基本代谢所需的综合征。通俗地说,就是心脏作为“水泵”,自身功能下降,无法完成“抽水泵水”的过程了。心脏的泵血方式是心肌自发地收缩舒张,所以心力衰竭本质上是心肌发生的病变、损害。几乎所有的心血管疾病最终都会导致心力衰竭(以下简称心衰)的发生,心肌梗死、心肌病、血流动力学负荷过重、炎症等任何原因引起的心肌损伤,均可造成心肌结构和功能的变化,最后导致心室泵血和(或)充盈功能低下。
众所周知,心肌是一种能量消耗巨大、一刻也离不开血液供给的组织,我们人体为心脏供血的血管是冠状动脉,它如果出现了狭窄、堵塞,那么心肌就会处于缺血缺氧状态,如果冠状动脉或是它的某些分支发生了梗死,那么心肌可能在短时间发生大面积损害、死亡,这就是心绞痛和心肌梗死的发生过程。急性心肌梗死时,大量心肌被破坏,我们心脏的大片心肌失去了收缩舒张能力,心脏收缩能力下降,心排血量下降,从而出现了急性心衰。
另一种情况是冠心病患者长期处于心肌缺血的状态,即缺血性心肌病(ICM),心肌长期“吃不饱”,发生了慢性损害,导致心肌弥漫性纤维化。这样的患者往往处于慢性心衰的过程中,如果心衰加重,则会发作急性心衰,造成休克甚至死亡。
正常情况下,心脏和我们的拳头差不多大小,弹性良好,收缩非常有力,如果心脏出现了问题,比如扩张性心肌病,心脏就会变大,很多的心脏病发展到最后心脏都会变大。在心衰发生早期,心脏为了代偿会出现并不严重的扩大,随着疾病的发展以及心血管系统内的压力作用下,心脏扩张得越来越大,弹性越来越差,回缩能力也越来越差,射血能力也随之下降,出现比较严重的心力衰竭。

中国最新的心衰注册研究结果显示,心衰患者中,同时患有冠心病的比例接近50%。窦教授告诉我们,冠心病是心衰的重要致病原因,但并不意味着冠心病患者一定会面临心力衰竭、需要心脏移植这样的严重后果,在冠心病的病程中,如果能做到早期发现,及时有效地干预,约50%的心衰患者可以被抑制在2期心衰,甚至恢复到1期心衰,对生活的影响较小。
专家告诉我们,冠心病最初出现的症状多为活动以后胸痛,通常休息10~15分钟后缓解,少数患者会有胸闷、疲乏、咽部发紧等症状;心肌病或瓣膜病导致的症状主要是活动后胸闷气短,疲乏,夜间出汗。
血运重建,解除冠心病威胁
冠心病主要的病理基础是心脏冠状动脉出现了斑块,进而使得冠状动脉狭窄,使整个心肌缺血,最根本的治疗方法除了药物以外还要进行血运重建。血运重建就如同疏浚河道,血管这条流淌血液的河流堵塞、狭窄了,可以直接清除淤泥、疏浚河道,将堵塞的河道挖通(即介入治疗,在血管内狭窄处置入冠状动脉支架),或者从旁边再修一条河道来让血流通过(冠状动脉搭桥)。
当然,如果患者符合手术指征,有时可以将介入和搭桥手术结合起来,采用杂交手术的方式,内科和外科同时在患者身上进行两种血运重建,能够更好地挽救患者。
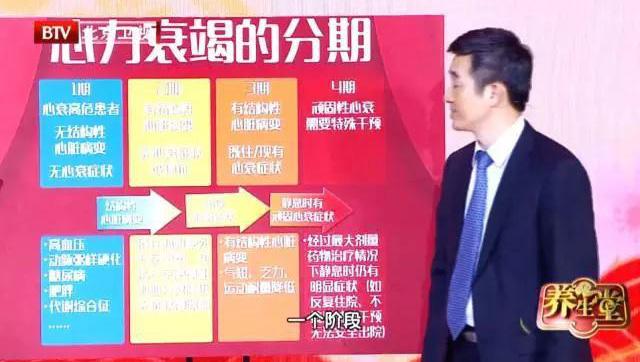
● 心力衰竭的分期
郑教授告诉我们,心力衰竭目前临床上将其分为4期。1期最轻微,4期最严重,4期患者已经无法安全出院,需要进行心室辅助或是进行心脏移植了。
1期心衰:高危患者,无结构性心脏病变,无心衰症状
所谓1期就是存在心衰的危险因素,但是还没有出现心脏的任何器质性改变和症状。这一期的患者需要重点防护和关注,积极地通过生活方式的干预如加强锻炼,以及其他对危险因素的控制等,可以使得病情不发展甚至逆转。主要的危险因素为高血压、动脉粥样硬化、糖尿病、肥胖、代谢综合征等。
2期心衰:有结构性心脏病变,无心衰症状或体征
这一期患者可能因为既往心肌梗死、左室重塑,包括左室肥厚和射血分数降低,无症状瓣膜病等,已经出现了心肌损害,但是仍可以代偿,所以有结构性心脏病变,但无心衰症状或体征。
3期心衰:有结构性心脏病变,既往或现有心衰症状
这期患者除了有可以用器械检查出来的心脏结构的变化,同时也有一些症状如气短乏力、运动耐量降低等。部分患者表现出夜间不能平卧,还有右心衰的下肢水肿、胃肠道淤血、食欲下降等症状。3期患者必须接受药物治疗,如果达到了目标的剂量,治療效果好时甚至可以逆转至2期。
4期心衰:顽固性心衰,需要特殊干预
这期患者的情况非常危险。4期患者在最大剂量药物治疗情况下,静息时仍有明显症状(如反复住院,不接受特殊干预无法安全出院),常规手段无法奏效,就需要一些特殊的治疗,比如心脏移植等。心脏移植前可能会用一些机械辅助包括ECMO或左心室辅助装置,还需要用最大剂量的药物支持治疗,如果这些治疗效果都不好,症状和检查指标都没有明显好转,而且需要反复住院,就判断这样的患者到了4期。
● 最后的手段——心脏移植
心脏移植可以说是所有的心脏病发展到最后的一条路。总体来说,我国心脏移植发展的时间晚于国外。郑教授告诉我们,国际上最早的一例心脏移植在1967年由南非的一位医生完成。1978年,上海瑞金医院的张世泽教授完成了我国第一例心脏移植,术后患者存活了109天。阜外医院从2004年开始开展心脏移植,截至2019年10月,共完成904例心脏移植,院内生存率平均为95.4%,10年生存率达76.6%,高于国际心肺移植协会的数据。

心脏手术的基础是体外循环技术,患者手术时可以在体外循环机器的帮助下,将血液引出人体在机器的帮助下维持流动,再灌注回人体,从而绕过心脏,使得将心脏离体进行手术成为可能。
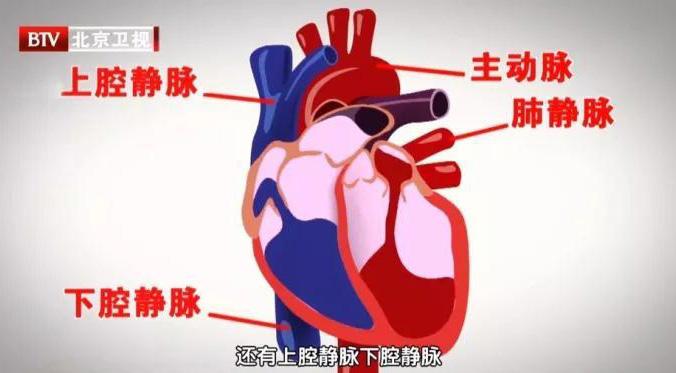
目前最先进的心脏移植手术方式,是将受体(心衰患者)的心脏大部分切除,只保留左、右心房后壁及部分房间隔用于吻合,然后将供体心脏接入部分修剪,进而将新的心脏缝合上去,一般来说至少要缝合主动脉、肺动脉、上腔静脉、下腔静脉、肺静脉,肺静脉一般通过左房吻合。每一个血管都是心脏中较粗的血管,很容易出血,手术过程中对缝合技术的要求非常高。同时,供体心脏需要尽快接入受体,时间越短越好,尤其是经过了数个小时的运输后,在手术台上更是一秒也耽误不得,所以对医生的“手速”也有很高的要求,必须能在精准缝合的同时兼顾速度。
通常,当捐献者离世后,供体心脏要求在6小时内完成转运进行手术,如果时间超出则可能让供体心脏受损,降低移植的治疗效果,影响预后,目前对于较远距离的转运主要依靠民航和高铁的绿色通道,短距离转运也可由有关部门安排交警等协助。郑教授告诉我们,目前心脏移植从技术角度上已经较为成熟,对患者生存影响较大的是后期的患者管理,这对移植团队的要求非常高。同时,制约心脏移植开展最大的因素是心源的缺乏,我国捐献心脏的数量相比于有移植需求的患者来说远远不够。
人工心脏技术
人工心脏学名叫轴流式心室辅助循环装置,可以暂时代替心脏工作,帮助心脏分担泵血压力甚至代替心脏完成泵血,推动血流正常运行。如下图中所示,叶轮旋转后可以推动血液向前流,通过这个管道,心脏的负担就减轻了,这种心脏辅助装置,也叫作人工心脏。传统的人工心脏不需要放在体内,所以存在较多的管腔和电源线接口,造成感染的概率较高。
▲轴流式心室辅助循环装置工作原理图
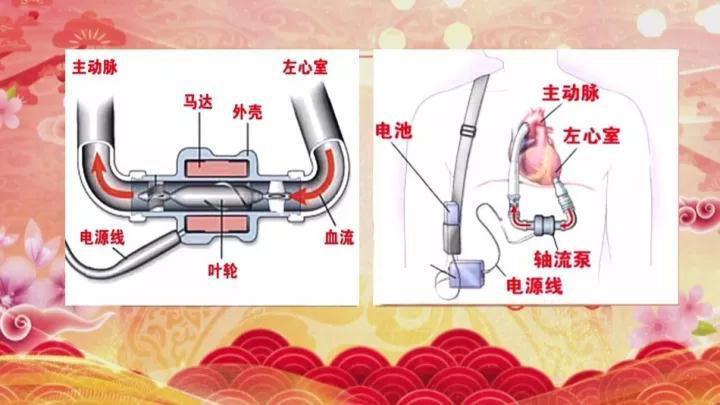
目前已有可以植入人体内运行的人工心脏,可以帮助患者度过心脏已经无法支撑后等待供体心脏的时间。目前国产的人工心脏产品已经进入临床试验阶段。
● 阜外专家答疑解惑
问题1:冠状动脉放入支架后,所有的症状都会消失吗?
专家:冠心病的症状多种多样,但很多其它问题导致的症状被误认为冠心病的症状,比如呼吸系统的疾病、情绪心理状态导致的躯体症状都有可能。置入支架后能改善的是由心肌缺血导致的直接症状(活动后的胸疼,胸闷气短)。
问题2:置入支架以后会有可能再次堵塞吗?
专家:目前所用的药物支架基本上都是二代产品,经过长期的研究,安装支架后三年左右再次堵塞的概率低于10%,对于病变较轻的患者来说则低于5%,但并不意味着不会再次堵塞。
问题3:安装支架后不能做磁共振吗?
专家:这是一个误区。以往认为置入支架的人不能做磁共振检查,是因为金属支架在磁场中会移动,而且会因热效应导致血管损伤。而现在用的二代药物洗脱支架,基本都是合金材质,支架经过一段时间的机体修复后会包绕在组织中,几乎不会移动,而且合金材质在磁场下也没有过强的热效应。所以,置入二代药物洗脱支架后是可以做磁共振的。磁场在1.5特斯拉(磁感应强度)以下,支架置入一个月以上的患者基本都可以接受磁共振检查,时间越长越安全。
问题4:患上冠心病不能做运动?

专家:冠心病患者如果冠状动脉狭窄特别严重,这时候做运动是危险的。但是如果置入了支架或在搭桥手术后,重要的血管都疏通了,血运已经重建,是可以适当锻炼的。而且,适当锻炼有利于控制血脂和血糖达标,对长期预后是有益的。當然,从安全角度来说,冠心病术后的患者的身体状况各不相同,建议在医师的帮助下制订科学的康复运动计划,可以更安全、更快地恢复运动能力。
● 冠心病患者科学锻炼──养心哑铃操
养心哑铃操不仅对冠心病患者有帮助,对一些其他慢性病尤其是代谢性疾病的患者也有一定的好处,可以帮助人体增加核心肌肉群力量,提升心肺功能。
【做法】
1.双手拿起两瓶水(或者重1千克的哑铃),放于身体两侧,与身体稍分开。随后将肩向上抬起(类似于耸肩),抬起时吐气,放下的时候慢慢吸气,如此往复进行。
2.双臂放于身体两侧,手肘夹紧身体,手心向上,双手握住哑铃,向上抬起(仅抬起前臂)随后放下(放至水平即可)。抬起手臂时呼气,放下的时候呼气。
3.双手在脑后抓握一瓶水(或哑铃),上臂夹在头部两侧,双手握住哑铃向上举,小臂上举的时候大臂尽量保持不动。
4.一条腿向前迈一步,双手持哑铃放于身体两侧,缓慢地向下蹲。注意后腿的膝盖一定不要超过前脚的脚尖。
