ADC值直方图分析方法鉴别IB期和II期宫颈癌的应用初探
2020-01-18刘洁程敬亮张勇
刘洁,程敬亮,张勇
郑州大学第一附属医院 磁共振科,河南 郑州 450052
引言
宫颈癌作为第三大最常见的女性恶性肿瘤,也是导致女性死亡的第四个重要原因[1-3]。宫颈癌的发病率逐年增加[4],然而肿瘤的分期可指导临床治疗。对于早期宫颈癌,手术是首选治疗方法,同步放化疗则适用于进展期宫颈癌[5]。故准确区分IB期和II期宫颈癌十分重要。
目前,国内外有文献报道利用MR扩散加权成像表观弥散系数(Apparent Diffusion Coefficient,ADC)值直方图来诊断IB期宫颈癌[6]。本研究通过收集42例经手术病理证实的宫颈癌IB及II期患者,以扩散加权成像ADC值为基础,观察两者直方图参数值的差异,探讨ADC值直方图鉴别IB期及II期宫颈癌的价值。
1 材料与方法
1.1 临床资料
回顾性收集2015年5月至2018年5月经手术病理证实的42例宫颈癌患者,所有宫颈癌患者根据MRI和相关临床检查结果,依据国际妇产科联盟(International Federation of Gynecology and Obstetrics,FIGO)分期系统进行分期,其中IB期21例,年龄35~58岁,平均(45±6)岁;II期21例,年龄33~71岁,平均(52±11)岁。临床表现主要为阴道不规则出血。纳入标准:① 经宫颈涂片组织检查诊断为宫颈癌,未接受手术、放疗、化疗及其他治疗的患者;② 术前在本院行常规MRI检查,包括常规盆腔MRI平扫、DWI及动态增强扫描;③ MRI图像清晰无明显伪影,支持进一步图像分析。排除标准:① 经手术病理证实非宫颈癌患者;② 有幽闭恐惧症或者不能够配合检查的患者;③ 阴道有纱布填塞或者盆腔内有金属伪影影响图像质量的患者。本研究共收集51例,排除9例,其中5例经手术病理证实为宫颈上皮内瘤变,3例为宫颈息肉,1例患者有阴道填塞物。本研究通过医学伦理委员会批准,研究对象签署知情同意书。
1.2 MRI检查方法
检查前禁食禁水4~6 h,去除金属异物,嘱受检者膀胱内留中等尿液,取仰卧位。采用德国Siemens Skyra 3.0T磁共振成像系统,32通道体部线圈,扫描中心置于耻骨联合上2 cm。
(1)MRI平扫。层厚4 mm,层间距1 mm,FOV 50 cm×50 cm,矩阵512×512。扫描序列包括:轴面SE序列T1WI:TR 902 ms,TE 9.4 ms,信号采集次数4;轴面快速自旋回波T2WI:TR 3600 ms,TE 86 ms,信号采集次数2;矢状面快速自旋回波T2WI:TR 4020 ms,TE 68 ms,信号采集次数2。
(2)DWI扫描。行轴位脂肪抑制单次激发平面回波序列DWI。轴面TR 3000 ms,TE 76 ms。层厚4 mm,层间距1 mm,b值0、800 s/mm2,FOV 240 mm×165 mm,矩阵128×128,信号采集次数6,体素大小为9.7 mm3。轴位ADC图由工作站自动生成。
(3)动态增强扫描。对比剂采用Gd-DTPA,采用高压注射器以2.5 mL/s流率注射0.1 mmoL/kg,对比剂注射完毕后立即注射20 mL生理盐水冲管。注射对比剂的同时采集图像,采集8~10个增强序列,采集时间2 min,覆盖整个子宫。扫描序列为矢状面脂肪抑制三维容积梯度回波成像,层厚TR 3 mm,无间距扫描,TR 5.01 ms,TE 2.3 ms,FOV 36 cm×36 cm,矩阵256×256。5 min后采集延迟期轴面、冠状面图像,参数同上。
1.3 图像分析
将所有患者的MRI图像从PACS工作站以BMP格式导出,导出时调整窗宽窗位,保证所有图像窗宽窗位一致,选择轴位ADC图像用于进一步分析。直方图采用MaZda软件,分析所选择轴位ADC病变范围最大且较清晰的图像,通过手动勾画感兴趣区(Region of Interest,ROI)计算直方图参数,包括平均值、方差、偏差、峰度、百分位数值。纹理特征计算及评估过程:由1名医师沿着病变边缘参照T2WI及动态增强图像手动勾画多边形选中病灶区域,并用红色填充肿瘤区域。
1.4 统计学分析
采用SPSS 16.0.0软件进行统计学分析。符合正态分布采用两独立样本t检验比较两种直方图各参数间的差异,不符合正态分布,采用非参数检验,P0.05具有统计学意义。绘制受试者工作特征(Receiver Operating Characteristic,ROC)曲线,计算曲线下面积(Area Under Curve,AUC),预测IB期与II期宫颈癌的最佳阈值。
2 结果
42例患者中,IB期及II期宫颈癌各21例,其中IB组年龄35~58岁,平均(45±6)岁;II组年龄33~71岁,平均(52±11)岁,两组年龄有统计学差异(t=2.371,P=0.023)。直方图各参数值,见表1。由表1中数据可知第99百分位数、峰度值和偏度值均具有统计学意义,且峰度值的显著性最高。根据峰度值呈正态分布,并绘制ROC曲线,AUC为0.753,最佳截断点值取51.5时,敏感度和特异度分别为80.1%和71.4%。影像学图像,见图1。
3 讨论
近年来,DWI已被广泛用于评价妇科恶性肿瘤[7],其在高b值上表现为明显高信号[8-10]。此外,DWI还可以生成定量参数如ADC值,后者和许多微观因素有关,如细胞密度、增殖活动、细胞外空间、细胞内外水分子和液体粘稠度有关[11]。许多研究表明ADC值和肿瘤组织学恶性程度呈负相关[12-13]。宫颈癌作为妇科实性恶性肿瘤,易因缺血、缺氧及水肿等导致肿块内部水分子扩散异质性,然而ADC值并不能反映肿瘤异质性[14],从而影响临床治疗及预后。然而ADC值直方图分析法能够为影像医师提供很多肉眼无法获取的信息,相比于传统影像,前者采用数学方法对所得的数据进行评价,反映ROI之间的灰阶强度分布,从而量化肿瘤异质性。因而无须影像医师的主观评价和临床经验,能够客观准确地判断肿瘤内部的组织病理特征。Downey等[15]采用ADC值直方图分析法评价I期宫颈癌的组织病理特征。Xue等[8]运用ADC值直方图分析法评估宫颈癌局部浸润,并发现该方法有助于肿瘤的分型及分级。但二者均未采用偏度、峰度等反映肿块整体特征的参数。本研究采用ADC值直方图分析法鉴别诊断IB期和II期宫颈癌,所用参数包括平均值、方差、峰度、偏度、第1、50、90、99百分位数。
表1 IB期和II期宫颈癌ADC值直方图数据(±s )

表1 IB期和II期宫颈癌ADC值直方图数据(±s )
项目 平均值 变异度 偏度 峰度 1% 10% 50% 90% 99%IB期宫颈癌 115.3±4.2 630.4±74.2 0.8±0.1 0.8±0.3 74.2±6.0 89.6±4.4 110.1±4.4 148.8±4.8 182.4±5.2 II期宫颈癌 112.0±3.2 887.0±102.5 1.2±0.1 2.1±0.3 68.1±4.9 84.7±3.0 104.0±3.1 151.5±5.0 201.8±7.3 P值 0.734 0.076 0.023 0.005 0.660 0.678 0.505 0.406 0.017 AUC(95%CI )0.469(0.285~0.654 )0.660(0.493~0.826 )0.705(0.543~0.867 )0.753(0.595~0.910 )0.460(0.280~0.641 )0.463(0.280~0.645 )0.440(0.256~0.624 )0.575(0.397~0.753 )0.714(0.546~0.883)
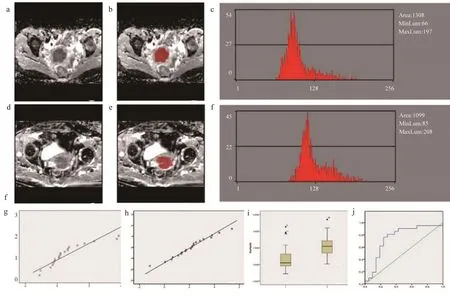
图1 图像分析
本研究结果显示:首先,宫颈癌患者年龄与分期结果呈正相关,年龄越大,分期越晚,反之亦然。其次,在ADC值直方图各参数中,第99百分位数、偏度和峰度均可较好地区分IB期和II期宫颈癌病灶。偏度反映变量分布的不对称性,其绝对值越大,表面分布偏移程度越大。理论上,正偏度意味着肿块的分布集中在左侧,反映肿块富含细胞及恶性成分;负偏度则意味着肿块分布集中在右侧,反映囊变和水肿成分居多。本研究表明,随着肿瘤分期增加,细胞密度增高、细胞外空间减小,组织结构复杂,从而ADC值分布跨度增大,相应直方图偏度增大。峰度反映了变量分布的陡缓程度,即与正态分布相比某一分布的相对平坦度及尖锐度。本研究表明II期宫颈癌的峰度值较IB期高,结果最具有统计学意义,这与Guan等[14]的结果一致。此外,ROC曲线表明峰度能够较好地区分IB期和II期宫颈癌,具有较高的敏感度和特异度,AUC达0.753。
本研究仍存在一些局限性。首先,样本量较小,并未进行详细的病理分型,无法细分不同病理类型之间的差异;其次,ROI由1名具有丰富经验的影像学医师手动勾画,无相关病理依据且ADC图空间分辨率较低,故由观察者定义的病灶范围存在主观差异或偏移。由于IA期仅于显微镜下才能看到,故本研究仅针对IB期和II期进行研究。
综上,MRI图像纹理分析可为区分IB期及II期宫颈癌提供可靠依据,ADC值直方图分析方法具有较高的鉴别价值。
