34例人工耳蜗植入术后再次手术患者的原因和处理方法分析
2020-01-18孙春晖温立婷陈俊查定军胡鹏刚许敏邱建华
孙春晖 温立婷 陈俊 查定军 胡鹏刚 许敏 邱建华
人工耳蜗植入是目前治疗重度、极重度感音神经性聋患者的首选方式,近年来其技术日趋完善。随着人工耳蜗植入患者逐渐增多,术后出现并发症的患者也相应增加。目前将人工耳蜗植入术后的并发症分为轻度和重度两型[1],轻度并发症指可以通过保守治疗处理的并发症,重度并发症指需要手术干预或危及生命的并发症。本研究对2009年1月~2017年12月期间在西京医院耳鼻咽喉头颈外科行人工耳蜗植入,术后因各类原因再次手术的34例患者进行病因分析及治疗方法总结,以探讨人工耳蜗植入患者再次手术的原因及处理方法。
1 资料与方法
1.1研究对象 2009年1月~2017年12月西京医院耳鼻咽喉头颈外科共行人工耳蜗植入术1 693例,其中34例(2.01%,34/1 693)患者术后因各类原因再次手术。34例患者中,男22例,女12例;右耳植入23例,左耳植入11例;未成年患者30例,且主要集中在2~8岁之间(占67.6%),成年患者4例;再次手术时最小年龄1.3岁,最大年龄53.5岁;城镇患者10例,农村患者24例;再次手术时间与人工耳蜗植入时间间隔最短4天,最长3 219天,平均720天,中位数335.5天。
1.2人工耳蜗植入术及再次手术处理流程
34例患者首次人工耳蜗植入术均由我科同一手术团队完成,采用耳后切口,轮廓化乳突,开放面隐窝及鼓室窦,鼓岬或圆窗开窗(根据具体情况而定),植入电极,取颞肌筋膜封闭电极与耳蜗开窗之间的间隙,颞骨处磨出大小、深浅合适的移植床,固定植入体,妥善固定,逐层缝合,加压包扎,术后常规抗生素预防感染,术后1月开机。
34例患者再次手术前均完成相关检查,排除手术禁忌症后行全麻手术,手术由我科人工耳蜗植入团队完成,所有手术过程均顺利,患者术后恢复良好。
2 结果
2.1再次手术的原因 34例中,皮下积液、感染12例(0.71%,12/1 693),皮瓣感染坏死4例(0.24%,4/1 693),植入体移位7例(0.41%,17/1 693),人工耳蜗损坏、故障5例(0.30%,5/1 693),外耳道后壁穿孔2例(0.12%,2/1 693),脑脊液耳漏2例(0.12%,2/1 693),异位植入1例(0.06%,1/1 693),排异反应1例(0.06%,1/1 693)。
2.234例再手术患者的处理方法及结果 34例患者术后再次手术的原因、处理方法及结果见表1,共计20例患者保留人工耳蜗,14例取出人工耳蜗(其中12例植入新人工耳蜗:7例同侧植入,5例对侧植入)。
2.2.1皮下积液、感染 12例皮下积液、感染的患者中,2~7岁儿童9例,其余3例均为成年患者,1例有明确外力撞击史(发生于人工耳蜗植入术后17个月),1例有明确感染史(发生于人工耳蜗植入术后24天),其余10例无明确诱因(分别发生于人工耳蜗植入术后11天、20天、24天、1个月、5.6个月、6.3个月、9个月、12.6个月、2.1年、7.2年)。12例患者主要表现为术区头皮下积液形成,或伴有发热、疼痛、肿胀等感染症状,甚至局部有脓肿形成,可触及术区皮肤下的液性波动感。12例患者均于全麻下切开引流、清理病变,术后6例放置引流管,并给予抗感染等对症支持治疗,术后患者皮下积液消失,恢复良好。

表1 34例人工耳蜗植入患者术后再次手术的原因、处理方法及结果
2.2.2皮瓣感染坏死(图1、2) 4例皮瓣感染坏死的患者中,2例有明确外伤史(分别发生于人工耳蜗植入术后3个月、6.7年),2例无明确诱因(发生于人工耳蜗植入术后6个月、3.1年)。4例患者均行皮瓣转移修复术,其中3例取出人工耳蜗(均保留蜗内电极,于对侧植入新人工耳蜗),1例保留人工耳蜗(因皮瓣坏死面积较小,转移皮瓣后张力较小,血供良好,故尝试保留人工耳蜗),术后皮瓣恢复正常,保留及新植入的人工耳蜗工作状态良好。

图1 人工耳蜗植入体外露

图2 皮瓣感染坏死
2.2.3植入体移位 7例植入体移位患者中6例听力未受影响,1例植入体移位后出现听力逐渐下降至完全丧失。7例中4例有明确外力刺激史(3例摔倒后植入体受到撞击,1例由MRI检查导致;分别发生于人工耳蜗植入术后6.4个月、7.3个月、16.8个月、52.5个月),其余3例无明确诱因(分别发生于人工耳蜗植入术后2周、7个月、15个月)。检查发现7例患者中磁铁移位3例,接受刺激器移位4例。5例患者行植入体复位术,术后人工耳蜗功能未受影响,切口恢复良好,2例患者取出人工耳蜗,1例同侧植入新人工耳蜗,1例未植入,术后恢复良好,新植入的人工耳蜗状态良好。
2.2.4人工耳蜗故障 5例人工耳蜗故障的患者中男4例,女1例。2例有明确的外伤史(分别发生于人工耳蜗植入术后10个月、44.8个月),3例无明确诱因(分别发生于人工耳蜗植入术后11.4个月、30.7个月、48.6个月)。5例故障的人工耳蜗中,澳大利亚Nucleus CI24RE(CA)型人工耳蜗3例,诺尔康CS-10A型人工耳蜗2例。5例患者均表现为术耳听力突然下降甚至丧失,经检测发现人工耳蜗功能异常。5例患者完善相关术前检查后,均取出故障人工耳蜗,同侧植入同型号新人工耳蜗,术后顺利出院,1月后开机,新人工耳蜗工作状态良好,患者听力恢复。
2.2.5外耳道后壁穿孔 2例外耳道后壁穿孔的患者分别发生于人工耳蜗植入术后6.1年、8.8年, 1例患者表现为术耳无明显诱因出现疼痛,伴溢液,人工耳蜗的听觉分辨率变差,噪声增强,耳镜检查示:术耳鼓膜完整,外耳道后壁破损,可见部分裸露人工耳蜗电极导线。遂完善相关术前检查后行手术探查,将突入外耳道的电极导线回纳至乳突腔,取耳廓软骨、骨粉、颞肌筋膜修补外耳道,并于对侧植入新人工耳蜗,术后外耳道恢复正常,对侧人工耳蜗开机后工作状态良好。另1例患者表现为无明显诱因出现术耳溢液,伴间断性血性分泌物,随后出现听力下降,耳镜检查示外耳道内可见裸露的人工耳蜗电极导线,伴外耳道胆脂瘤形成。完善相关术前检查后,于全麻下清除外耳道胆脂瘤,完整取出人工耳蜗,取骨粉、耳廓软骨、颞肌筋膜修补外耳道,并于对侧植入新人工耳蜗,术后局部加压包扎,常规使用抗生素,术后外耳道皮肤愈合良好,对侧人工耳蜗开机后功能正常。
2.2.6脑脊液耳漏 2例脑脊液耳漏患者均有不同程度的内耳畸形,其中,1例内听道MRI检查表现为双侧内耳发育异常,耳蜗、前庭半规管囊状扩大(图3),半规管发育不良,双侧蜗神经发育不良,并术侧前庭神经发育不良,CT未见明显异常;另1例内听道MRI及颞骨CT检查均表现为对侧耳蜗及术侧半规管发育不良。1例患儿表现为人工耳蜗植入术后哭闹不止,术侧鼻腔有淡红色液体流出,另1例表现为反复呕吐、发热,继发脑膜炎且多次住院治疗。2例患者均于全麻下取出人工耳蜗,术中可见鼓岬开窗处清亮液体搏动性流出,予以颞肌筋膜填塞鼓阶小孔后未见清亮液体流出,术后患者恢复良好,无明显不适。
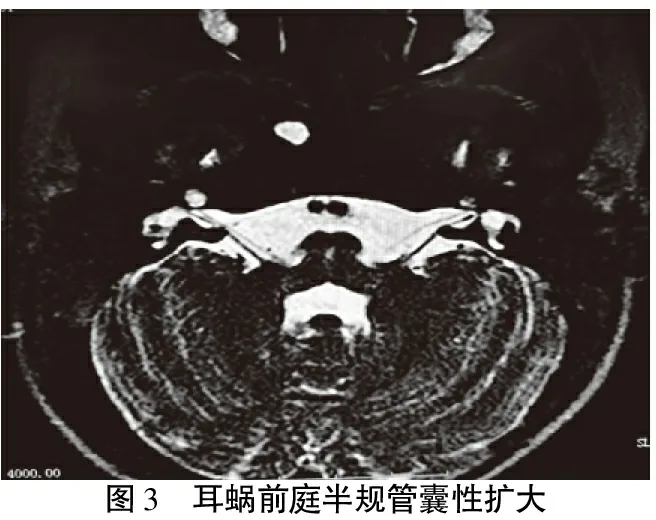
图3 耳蜗前庭半规管囊性扩大
2.2.7电极异位植入 1例人工耳蜗刺激电极异位植入的患者为53岁语后聋男性患者,人工耳蜗植入术前颞骨薄层CT示耳蜗底回骨化,内听道MRI示右侧面、听神经桥池段可见小血管绕行。开机后发现患者听力不佳,余无明显不适,遂再次手术,术中发现耳蜗底回骨化,人工耳蜗刺激电极植入上半规管中(图4),遂取出人工耳蜗,并磨除骨化耳蜗底回至正常鼓阶,植入同型号新人工耳蜗(图5),术后一月开机听力明显提高。
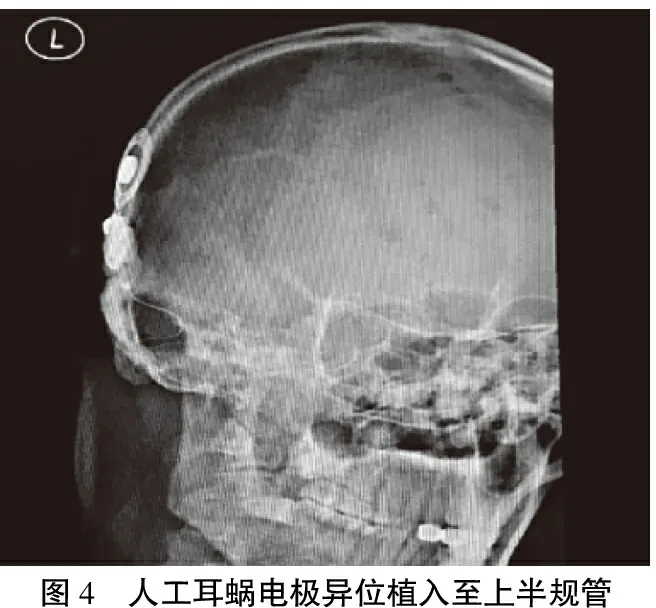
图4 人工耳蜗电极异位植入至上半规管
2.2.8排异反应 1例排异反应患者,为1岁3个月男性患儿,其并非对人工耳蜗材料产生排异,而是对手术可吸收缝线产生排异,表现为术后皮肤切口处有隆起,破溃后可见粘液流出。取分泌物行培养及药敏试验,结果示未见明显细菌生长。术中探查发现可吸收线头被新鲜肉芽组织包裹,清理后伤口愈合良好。

图5 人工耳蜗电极顺利植入
3 讨论
人工耳蜗植入术后再次手术的发生率不高,在本研究中,再次手术的发生率仅为2.01%,除去患者自身因素如外伤、自身排异反应及植入体不明原因的故障,植入术本身造成的再次手术发生率更低。但术后并发症一直困扰着耳科医生,尤其是需要再次手术的并发症,给患者及家庭带来沉重负担。因此,应针对每例患者的临床表现,分析其发生的原因,采取相应的处理措施。
3.1皮下积液 对人工耳蜗植入术后发生皮下积液的患者,局部加压包扎、抗感染、引流是重要治疗手段,部分患者可在2周内好转;持续2周以上的积液或感染,则较难吸收,且反复加压包扎易致皮瓣收缩及坏死,对此类患者,则需进行清创引流,清理病灶。本组12例患者均经清创引流后皮下积液消失,感染控制,人工耳蜗得以保留。对于此类并发症,要做到及时发现,及时处理,同时需加强患者的术后教育,避免外力因素的影响。
3.2皮瓣感染坏死 人工耳蜗植入术后皮瓣发生感染、坏死的致病菌有肺炎链球菌、金黄色葡萄球菌、流感嗜血杆菌、铜绿假单胞菌等[2]。植入体周围任何积液(血肿及血清肿)都有可能引起皮瓣感染、坏死[3]。Vaid等[4]认为,对于皮瓣出现感染坏死的患者,如若组织学检查发现植入体表面已形成细菌生物膜,则有必要尽早手术取出植入体[4]。本组4例患者中,3例行皮瓣转移后取出人工耳蜗,保留蜗内电极,并于对侧植入新人工耳蜗;1例行皮瓣转移后保留人工耳蜗,术后恢复良好。因此,对于皮瓣坏死的患者,严格清除坏死组织、保证创面的清洁是十分必要的;在皮瓣坏死面积较小、转移皮瓣后张力小、血供良好的情况下,可尝试保留人工耳蜗;反之则应取出人工耳蜗,且于对侧植入新人工耳蜗。
3.3植入体移位 人工耳蜗植入术中,须于颞骨处磨出大小、深浅合适的移植床,将植入体放置其中,并将肌骨膜瓣缝合以固定植入体。Chiesa Estomba等[5]认为,术中应紧密固定设备,用磨钻磨出一个稳定的移植床,将设备完全固定在骨骼上。本组植入体移位的7例患者中,4例有明确的外力刺激史,其余3例根据患者及家属陈述无明确外力刺激史,植入体移位分别发生在耳蜗植入术后2周、7个月、15个月。术后短期内发生的植入体移位,有术中未将植入体固定良好的可能性,但术后较长时间后发生的植入体移位,则以外力因素居多。对于植入体移位的患者,应首先判断人工耳蜗功能是否受影响,据此决定处理方式:如人工耳蜗无法正常工作,则须取出或重新植入;如人工耳蜗功能正常,但植入体周围皮肤有破损,造成植入体暴露、感染甚至皮瓣坏死,则根据上节内容处理;如人工耳蜗功能未受影响,植入体未暴露、无感染等情况,则手术复位即可。
3.4人工耳蜗功能障碍 人工耳蜗功能障碍被定义为:在厂家规定之外的,使临床受益丧失的人工耳蜗故障[6]。其中有明确原因导致的人工耳蜗功能障碍称为硬件故障[7]。随着科学技术的进步,人工耳蜗产品也在不断更新,目前人工耳蜗已具有较高的可靠性,但是随着人工耳蜗植入患者的不断增加,人工耳蜗功能障碍的患者数量每年也在不断增加。此类患者中以儿童、青少年居多,主要考虑为儿童、青少年好动,致使外力撞击植入体的概率高于其他人工耳蜗植入患者[8]。本组5例人工耳蜗故障病例中,虽然只有2例有明确的外伤史,但是其余患者不排除因经济等其它因素而隐瞒外伤史的情况。
3.5颞骨病变 部分患者由于人工耳蜗植入术后颞骨出现病理性改变需再次手术,主要表现为术后反复发作的急性中耳炎、乳突炎和术耳胆脂瘤形成。Farinetti等[9]曾报道168例成年人工耳蜗植入术后患者中只有1例出现胆脂瘤,而235例儿童人工耳蜗植入术后,出现乳突炎4例、胆脂瘤1例、鼓膜穿孔1例,均再次手术后康复,人工耳蜗功能未受明显影响。Vila等[10]认为,人工耳蜗植入术后,患者发生中耳感染是一种常见现象,通常不会引起人工耳蜗植入术后并发症,感染扩散到头皮或者植入体附近时,给予抗感染治疗仍可消除感染,有分泌物时,应进行分泌物及药敏培养试验,使用敏感抗生素,但是对于反复发作的感染,则须手术治疗,必要时须取出人工耳蜗。本研究中的2例外耳道后壁穿孔患者主要考虑人工耳蜗植入过程中外耳道后壁及鼓膜受损所致。一旦颞骨出现病变,尤其是人工耳蜗暴露于外界后,外界感染因素可沿电极扩散到内耳,甚至到颅内,引起严重的内耳及颅内感染。因此,一旦出现此类情况,则须考虑取出人工耳蜗。
3.6脑脊液耳漏 脑脊液耳漏是人工耳蜗植入术后最严重的并发症之一,多见于内耳发育畸形、耳蜗与内耳道底之间的骨性隔板发育缺如、外淋巴液与脑脊液异常沟通的患者。有学者认为[11],术后脑脊液耳漏的发生,与年龄无直接关系,即成人和儿童之间无明显差异,是否有耳蜗畸形,对术后脑脊液耳漏的发生也无明显影响。对于此类患者,术中需严密封堵漏口,并仔细检查镫骨底板处是否有脑脊液漏出[12]。一旦发现患者术后出现脑脊液耳漏,可先给予降颅压、激素、严格半卧位等保守对症处理,如耳漏症状无好转,则须立即再次手术取出人工耳蜗并封堵漏口,避免脑膜炎、颅内感染的发生。
3.7电极异位植入 人工耳蜗植入术是极其精细的手术,其关键是要将人工耳蜗电极全部植入到患者耳蜗内,如果发现电极植入位置异常,则需要再次手术纠正。Sun[13]曾报道过2例儿童电极异位植入患者,术前影像学检查无明显异常,2例电极均植入到上半规管,发现后均再次植入,他认为圆窗小是人工耳蜗电极植入到半规管的重要原因,术中面神经监测、X线片,术后CT均对发现人工耳蜗电极植入错位有帮助。但本研究中的一例患者,耳蜗底回骨化致电极植入受阻是主要原因。为避免此类情况,术者需熟练掌握人工耳蜗植入术,术前应充分考虑到患者年龄因素,阅片时需了解术耳耳蜗的发育状况,有无畸形、蜗窗有无骨化等,术中需仔细辨别解剖部位,如不能确定电极是否植入到耳蜗内,术中须行耳蜗X线检查,术后CT也有助于诊断。术后要密切观察患者状态,开机后对声音有无反应等,一旦发现电极未植入耳蜗,则须再次手术进行纠正。
3.8排异反应 排异反应多指机体对植入物的一种“抗拒”表现,因植入体的材质不同,患者的体质不同,所以机体的“抗拒”表现也不尽相同。其确诊须依靠组织学检查,即取植入体处组织行组织学检查,镜下可见大量巨噬细胞及异物巨细胞[14]。虽然本组病例并未出现对人工耳蜗植入材料产生排异,但也应提高警惕, Lim等认为,对于人工耳蜗的排异反应,抗组胺及糖皮质激素保守治疗可取得一定疗效,但最终需再次手术将人工耳蜗取出或更换[15]。Kroncnbcrg曾报导过1例对Nucleus22型人工耳蜗植入体硅胶成分排异的病例,表现为植入术后1年,植入体处形成瘘管,取分泌物行细菌培养阴性,取植入体处组织行组织学检查,发现巨细胞浸润,遂取出人工耳蜗,于对侧植入新的同型人工耳蜗,随访7年未见异常[16]。对于同一患者、同一型号人工耳蜗植入,侧别不同,排异反应不同的现象,目前仍未形成统一共识。因人工耳蜗价格昂贵且结构精细,一旦出现问题,将对患者及家庭产生极大的痛苦及负担,故术前应详细询问患者过敏史,必要时需行过敏原检查,尽可能提前预防此类情况的发生[17]。对于过敏体质及有过敏史的高危患者,必要时需行脱敏治疗,条件允许时也可以由人工耳蜗厂家提供过敏样品测试盒,根据测试结果提供患者所需的特制的人工耳蜗装置。
总之,人工耳蜗植入术后再次手术的原因较为复杂,必须根据不同原因及临床表现采取不同的处理方式,采用何种的处理方式,才能最大可能的减轻患者及其家庭的痛苦及负担,使患者听力受益最大,仍值得进一步研究。
