新型护理在唇腭裂患儿七氟醚麻醉术后的应用
2020-01-07宋名娟熊清华石卫红王少林
宋名娟,熊清华,石卫红,华 丽,王少林
(江西省人民医院a.整形颌面外科; b.门诊部; c.麻醉科,南昌 330006)
手术是唇腭裂患儿治愈的唯一手段,而术后护理对促进患儿伤口的愈合及身心康复至关重要。目前唇腭裂修复手术多采用七氟醚作为基础麻醉,这对传统的护理方法提出了新的要求[1]。为此,笔者对53例唇腭裂患儿在七氟醚麻醉术后给予新型护理,取得满意临床效果,报告如下。
1 对象与方法
1.1 研究对象
选择2017年1月至2018年10月江西省人民医院收治的唇腭裂患儿106例为研究对象。入组标准:1)一期唇裂或腭裂手术的患儿;2)唇裂患儿年龄3~24个月,腭裂患儿年龄10~24个月;3)体重>7 kg;4)无其他严重疾病。排除标准:非一期手术的唇腭裂患儿及合并有其他系统性疾病的唇腭裂患儿。手术麻醉均采用七氟醚吸入麻醉。按随机数字表法将106例患儿分为观察组与对照组,每组53例。
1.2 护理方法
1.2.1 术前护理
1)早期评估:唇腭裂患者的畸形程度、健康状况、饮食能力与治疗、康复有着密切的关系。唇腭裂患者的早期评估,对全面的治疗和康复是十分重要的。2)患儿父母的心理护理:增强患儿父母帮助患儿战胜疾病的信心。3)喂养护理:教导患儿家长唇腭裂患儿的正确喂养方法,嘱术前1周,改用汤匙喂养。4)常规术前准备。
1.2.2 术后护理
1)对照组给予传统护理方法:①术后去枕平卧,侧头;保持呼吸道通畅;②尽量避免患儿大哭大闹;③避免患儿抓伤口,可用棉质的袜子、手套等约束其双手;④每日用1.5%双氧水、生理盐水、75%乙醇消毒伤口1次;⑤监测体温,患儿体温>38.5 ℃时,应采取降温措施,查明发热原因并处理;⑥于麻醉清醒6 h后抱起,逐渐进食水;术后2周内进温凉流质饮食,3~4周后可进半流质饮食,5周后可进普食,同时做到少量多餐。
2)观察组给予新型护理方法:除常规术后护理外,在患儿术后体位及进食水的时间方面进行改进。①在体位方面:全身麻醉术后,患儿清醒返回病房,指导患儿家属抱起患儿,适当走动,不必束缚于床上,患儿身体处于水平位,头偏向一侧,使患儿获得满足感、安全感,情绪稳定,同时便于家属照顾、安抚患儿。②在饮食护理方面:首先判断患儿麻醉是否完全清醒,其依据为患儿生命体征平稳、血氧饱和度在95%以上、四肢活动自如、能做深呼吸或咳嗽、皮肤黏膜色泽正常、哭声响亮;不会说话的患儿有觅食动作,会说话的患儿能与家长交流,即确认为麻醉完全清醒。清醒后,哭闹时即抱起,用棉签蘸水湿润唇部;后用带有调羹的奶瓶喂30~50 mL温凉开水,观察无不良反应后,指导家长给予患儿开始进食流质,先从少量开始,以后逐渐过渡到正常需求量。根据临床经验,术后30 min患儿就可开始进水。
1.3 质量控制
患儿由科室同一高级职称医师确诊,手术由同一医疗组实施,术前术后护理均由同一护理组实施,各种手术和护理措施严格按照临床操作流程实施。
1.4 观察指标
观察2组术后48 h内并发症(包括发热、伤口出血、呕吐等)发生情况;比较2组伤口愈合情况、住院时间;术后随访3个月,比较2组复发率、患儿家长满意度,患儿家长满意度用5分整数计分法评分,1分为最差,5分为最佳,分值越高满意度越高。
1.5 统计学方法
2 结果
2.1 一般情况比较
2组在性别、年龄、唇腭裂分型及分类、手术时间等方面比较差异均无统计学意义(P>0.05),具有可比性,见表1。

表1 2组一般情况比较
2.2 术后效果比较
观察组住院时间、术后伤口出血发生率均较对照组显著减少,满意度评分较对照组显著升高,差异均有统计学意义(P<0.05);2组术后发热、呕吐发生率比较差异无统计学意义(P>0.05),见表2—3。2组术后伤口均正常愈合,无伤口感染和延迟愈合发生;术后3个月随访均无复发病例。
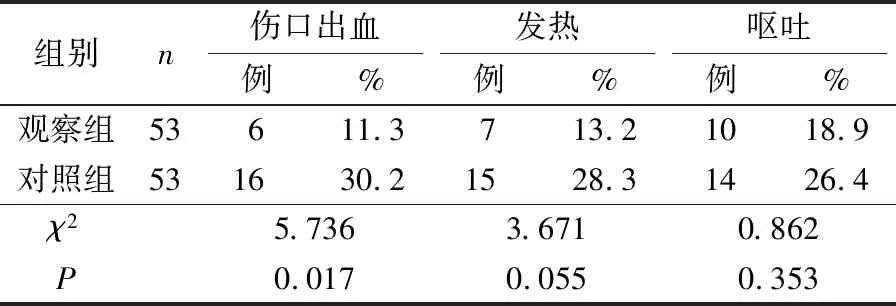
表2 2组术后并发症比较
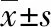
表3 2组住院时间与满意度评分比较
3 讨论
唇腭裂手术修复是唇腭裂序列治疗的重要环节,科学精细的术后护理又是手术成功的关键[2]。如何适应现代医学新理念,改变唇腭裂全身麻醉术后传统护理理念,创新术后护理方法,为唇腭裂患儿提供科学、安全、高效的护理是外科护理专业人员的职责所在。
近年来,唇腭裂修复手术多采用七氟醚作为基础麻醉。七氟醚为无色液体,有烷气味,具有挥发性,极不易溶于水,所以全身麻醉诱导和术后苏醒过程迅速[3-4]。具有麻醉诱导迅速、兴奋期极短、对呼吸道刺激小等优点[5-7]。七氟醚有一定的镇痛和肌松作用;对循环抑制轻,不增加心肌对儿茶酚胺的敏感性;七氟醚吸入对食管下段括约肌张力影响较小,在小儿麻醉诱导时有利于防止反流误吸,很少引起喉痉挛、支气管痉挛[8]。另外七氟醚能够对苏醒时间进行预测,因而控制性也比较高[9]。七氟醚麻醉诱导起效快,苏醒快,对循环呼吸影响小,为改进术后护理提供了良好的理论基础。
全身麻醉患者传统的护理模式一般术后需禁饮食4~6 h,且需平卧、头侧位固定于床上,而患儿常因口渴、饥饿而引起哭闹、挣扎,导致伤口出血、甚至感染,不利于创口的早期愈合。同时,患儿体温调节中枢发育不完善,易受环境影响而出现体温改变;正常小儿每日需水量约120~150 mL·h-1,每日体内水的交换量相当于细胞外液的1/2。如果未及时进水,极易发生脱水而致高热[10]。本课题基于七氟醚麻醉的良好复苏,在术后清醒、哭闹时即让患儿采用舒适体位,早期进食水,患儿多于术后半小时即可开始用棉签让患儿吸吮少许温凉开水,每15~20 min 1次,观察患儿的吞咽情况;后用带有调羹的奶瓶喂30~50 mL温凉开水,无特殊不适后正常进食流质。结果显示,观察组在术后伤口出血的发生率明显少于对照组(P<0.05),而发热、呕吐发生率2组比较差异无统计学意义(P>0.05)。同行研究也发现全身麻醉术后早期进食水可以降低患儿口渴饥饿的发生率、严重程度及疼痛程度,同时不增加恶心呕吐的发生率、严重程度和发生次数[11],利于安抚患儿及家长,减轻患儿的恐惧感及焦虑感,患儿舒适感明显增加,提高其依从性及满意度[12-15]。田文艳等[16]研究亦认为,术后早期进食方法符合舒适护理模式,护士应及时改变观念,更新知识,加强术后健康指导,为患儿制定个性化的术后进食方案,在保证患儿术后安全的前提下,在责任护士的指导下早期进食,促进患儿康复。因此,笔者认为在全身麻醉完全清醒,呼吸道通畅后,尽早逐渐恢复进食是安全、可靠的。
为减轻术后疼痛,观察组要求对患儿在清醒后,哭闹时家属抱卧,研究发现全身麻醉术后患儿怀抱半侧卧位能保持呼吸道通畅,稳定情绪,减少镇静药用量,减少并发症发生,是更合适的体位[17],同时嘱患儿家长禁止碰触伤口;每次进食后需进少量温开水冲洗口腔,保持口腔清洁;唇部伤口每天用3%的过氧化氢擦洗,再用生理盐水清洗干净,最后用75%乙醇消毒,并待乙醇自然挥发后涂抹红霉素软膏;做好防坠床,防摔倒的宣教;婴幼儿用棉垫包裹腕部及肘关节,做局部约束,双手带袜套,防止抓挠伤口;与患者及家属做好适当的交流,消除紧张恐惧的心理情绪,积极与医护人员配合。龚彩霞等[18]研究表明,采用适量的药物镇痛并辅以非药物干预措施(心理干预)可产生较好的术后镇痛效果,术后服用布洛芬混悬液可有效缓解术后疼痛,有利于患儿术后切口愈合及身心早期康复。本研究结果显示,观察组住院时间较对照组明显缩短(P<0.05),术后3个月患儿家长满意度得分情况明显高于对照组(P<0.05)。2组伤口均正常愈合,均无伤口感染和延迟愈合情况;术后3个月随访均无复发病例。因此,笔者认为,本研究中使用的新型护理方法是有效、实用的。
总之,先天性唇腭裂的治疗不光是手术,良好术后护理亦是促进患儿早日康复的关键。在保证患儿安全的前提下,改进术后护理模式,提供尽可能的舒适护理;改进术后护理理念,尽早恢复患儿的饮食;将大大有利于促进患儿术后康复,切实改善群众就医体验。
