河北磁县上消化道癌早诊早治项目内镜筛查结果分析*
2020-01-01杨文清李学民陈继理李爱芳王伟鹏暴志芹杨丽霞张立玮
杨文清,李学民,陈继理,李爱芳,王伟鹏,暴志芹,杨丽霞,张立玮
056500 河北 邯郸,河北省磁县人民医院 普查中心(杨文清、李学民、陈继理、李爱芳、王伟鹏、暴志芹、杨丽霞);050011石家庄,河北医科大学第四医院 河北省癌症早诊早治项目办公室(张立玮)
磁县位于河北省最南部,西仪太行,是我国有名的食管癌高发区之一[1]。磁县食管癌、胃癌发病率居前两位,占全部恶性肿瘤45.82%,食管癌发病率79.22/10万,死亡率64.26/10万,胃癌的发病率胃52.92/10万,死亡率40.48/10万[2]。磁县上消化道癌的防治形式非常严峻。为控制其发病率和死亡率,国家在食管癌早诊早治方面加大投入,先后在全国高发区建立“食管癌早诊早治示范基地”,落实“三早”模式的探索。2004年,磁县确定为我国首批“食管癌早诊早治示范基地”之一,2005年我院承担了国家中央转移支付食管癌早诊早治项目,规范普查流程,成立“癌症普查中心”,开始大规模对高危人群(40~69岁)进行内镜筛查[3-4]。本文对2011~2013年上消化道癌内镜筛查数据进行整理,并做总结分析,旨在进一步了解磁县高危人群上消化道癌及癌前病变分布情况,以期为今后的癌症防治提供参考。
1 资料与方法
1.1 资料选用与数据库建立
各年早诊早治普查中,依据《中国癌症筛查早诊早治技术方案(试行)》[5](以下简称“技术方案”)中的规定和要求完成了相关数据的详细记录。 我们将普查人群信息表、胃镜检查、病理诊断结果等数据库进行整合,并核对了性别、年龄的一致性;研究对象为磁县 2011~2013年参加早诊早治内镜检查的(40~69 岁)当地居民,并且按照技术方案,去除上消化道癌现症或术后患者,最终确定研究对象共8 149例。
1.2 研究方法
1.2.1 筛查流程 首先召集自主参加上消化道癌早诊早治筛查项目的居民, 集中宣讲筛查的目的、意义及筛查的获益及风险,宣读知情同意书,在自愿的原则下签署知情同意书。然后再采集普查对象基本信息,包括个人基本信息、生活方式、消化道疾病史、肿瘤家族史等。
1.2.2 胃镜及活检病理检查 从距门齿 16cm 开始仔细观察食管黏膜的状态,常规予以1.2%碘染色,对可疑病灶进行指示性活检;内镜观察贲门时一定要对贲门癌的高发位点(贲门脊根部胃体侧区域,交界线下 2cm 内,10点至 1 点处)黏膜状态进行仔细观察,并对可疑病灶进行活检;进入胃腔后对胃底、胃体、胃角、胃窦、幽门、十二指肠依次仔细观察,必要时可辅以 0.2%的靛胭脂染色,且对可疑病灶进行活检。
1.2.3 标本处理及病理诊断 活检组织检查标本取出后立即将组织展平, 使黏膜的基底层面贴附在滤纸上 , 然后置于10%中性福尔马林固定,固定时间应>10h,去除滤纸,将组织片垂直定向包埋,修正蜡块,连续切 6~8个组织面,常规HE 染色,封片。病理诊断按照技术方案的要求进行。
1.2.4 治疗原则 依据内镜下形态及病理结果对食管重度异型增生/原位癌、 贲门和胃高级别上皮内瘤变及癌患者,开展积极进行内镜下治疗[内镜下黏膜切除术(endoscopic mucosal resection,EMR)、内镜下黏膜剥离术(endoscopi submucosal dissection,ESD、多环套扎黏膜切除(multi-band mucosectomy,MBM)、射频消融(术)(radiofrequency ablation,RFA)];对于早期癌,若是高中分化癌者可行镜下治疗,若是低分化癌者应采取手术治疗;对于中晚期癌采取常规手术、放疗及化疗等。
1.3 数据统计
项目数据统计包括任务完成率、 检出率、 早诊率、治疗率。 其中任务完成率=实际筛查人数÷任务人数×100%,任务完成率≥100%为合格;检出率指高级别上皮内肿瘤及癌的检出率。计算公式为:(食管重度异型增生或原位癌+贲门和胃高级别上皮内肿瘤及癌患者)÷实际筛查人数×100%;早诊率=[(食管重度异型增生或原位癌+早期食管癌+贲门和胃高级别上皮内肿瘤及早期胃癌)÷(食管重度异型增生、 贲门高级别上皮内肿瘤和胃高级别上皮内肿瘤及其以上病变)]×100%;治疗率=实际治数÷应治疗人数×100%,治疗率≥85%为合格[5]。
2 结 果
2.1 总体情况
3年内完成胃镜筛查8 149例,其中男性3 424例,女性4 725例,男女性别比0.72∶1,年龄介于40~69岁,平均年龄(53.63±7.63)岁,各年龄组人群结构:<40岁1.02%,40~44岁为12.27%,45~49岁为,21.22%,50~54岁为18.85%,55~59岁为21.41%,60~64岁为16.60%,65~69岁7.53%,>69岁为1.09%(表1)。
表1 8 149例筛查对象年龄段分布
Table 1. Age Distribution of 8,149 Subjects

Age groupMaleFemaleTotalNPercentageNPercentageNPercentage<40310.91%521.10%831.02%40-4440711.89%59312.55%1,00012.27%45-4968820.09%1,04122.03%1,72921.22%50-5463818.63%89819.01%1,53618.85%55-5974221.67%1,00321.23%1,74521.41%60-6459617.41%75716.02%1,35316.60%65-692717.91%3437.26%6147.53%>69511.49%380.80%891.09%Total3,424100.00%4,725100.00%8,149100.00%
2.2 内镜筛查食管、贲门、胃病理诊断情况
检出食管轻度异型增生801例,中度异型增生121例,重度异性增生76例,粘膜内癌30例,浸润癌5例;检出贲门低级别上皮内瘤变50例,高级别上皮内瘤变17例,粘膜内癌19例,浸润癌6例;检出胃低级别上皮内瘤变35例,高级别上皮内瘤变5例,粘膜内癌12例,浸润癌3例。检出上消化道癌(食管重度异型增生及贲门胃高级别以上)患者174例,检出率2.14%,其中早期病例159例,早诊率91.38%,其中食管阳性病例111例,占总阳性病例的63.79%(111/174),早诊病例106例,早诊率95.50%,贲门阳性病例42例,占总阳性病例的24.14%(42/174),早诊病例36例,早诊率85.71%,胃阳性病例21例,占总阳性病例的12.07%(21/174),早诊病例17例,早诊率80.95%(表2、3)。
表2 上消化道癌及癌前病变检出率
Table 2. Detection Rate of Upper Gastrointestinal Cancer and Precancerous Lesions

SitePathological diagnosis201020112012TotalNDetection rateNDetection rateNDetection rateNDetection rateEsophagusMild hyperplasia2619.84%27711.67%2638.42%8019.83%Moderate hyperplasia371.40%311.31%531.70%1211.48%Severe hyperplasia/carcinoma in situ220.83%210.88%331.06%760.93%Intramucosal carcinoma70.26%100.42%130.42%300.37%Advanced cancer10.04%10.04%30.10%50.06%CardiaLow level intraepithelial neoplasia160.60%200.84%140.45%500.61%High level intraepithelial neoplasia40.15%50.21%80.26%170.21%Intramucosal carcinoma60.23%90.38%40.13%190.23%
(Table 2 continues on next page)
(Continued from previous page)
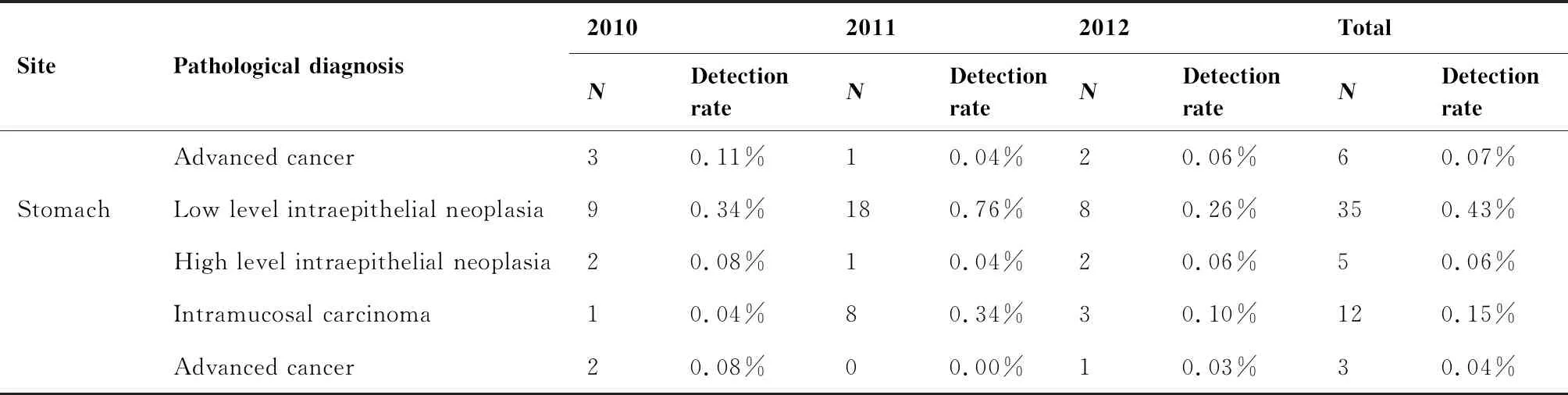
SitePathological diagnosis201020112012TotalNDetection rateNDetection rateNDetection rateNDetection rateAdvanced cancer30.11%10.04%20.06%60.07%StomachLow level intraepithelial neoplasia90.34%180.76%80.26%350.43%High level intraepithelial neoplasia20.08%10.04%20.06%50.06%Intramucosal carcinoma10.04%80.34%30.10%120.15%Advanced cancer20.08%00.00%10.03%30.04%
表3 上消化道癌发病部位分布
Table 3. Distribution of Sites of Upper Gastrointestinal Cancer

SiteNPercentageEsophagus11163.79%Cardia4224.14%Stomach2112.07%
2.3 上消化道癌性别年龄分布
174例患者中男性109例,女性65例,男女比例1.68∶1。年龄介于44岁和70岁之间,平均年龄(53.63±7.63)岁,男性检出率为3.18%(109/3 424),女性检出率为1.38%(65/4 725),男性检出率明显高于女性。所有病例中以60~64岁比例最高,为35.06%(61/174),其次为55~59及65~69年龄组,分别为27.01%(47/174)、20.11%(35/174)(表4)。
2.4 癌及癌前期病变治疗
174例阳性病例,治疗150例,治疗率为86.21%,早期癌/癌前病变内镜治疗77例,内镜治疗率48.43%(77/159)(表5)。
表4 174例上消化道癌及癌前病变的年龄分布
Table 4. Age Distribution of 174 Cases of Upper Gastrointestinal Cancer and Precancerous Lesions

Age groupMaleFemaleTotalNPercentageNPercentageNPercentage<4000.00%00.00%00.00%40-4410.92%00.00%10.57%45-4998.26%57.69%148.05%50-5465.50%57.69%116.32%55-592926.61%1827.69%4727.01%60-643431.19%2741.54%6135.06%65-692522.94%1015.38%3520.11%>6954.59%00.00%52.87%Total109100.00%65100.00%174100.00%
表5 174例阳性病例治疗
Table 5. Treatment of 174 Positive Cases
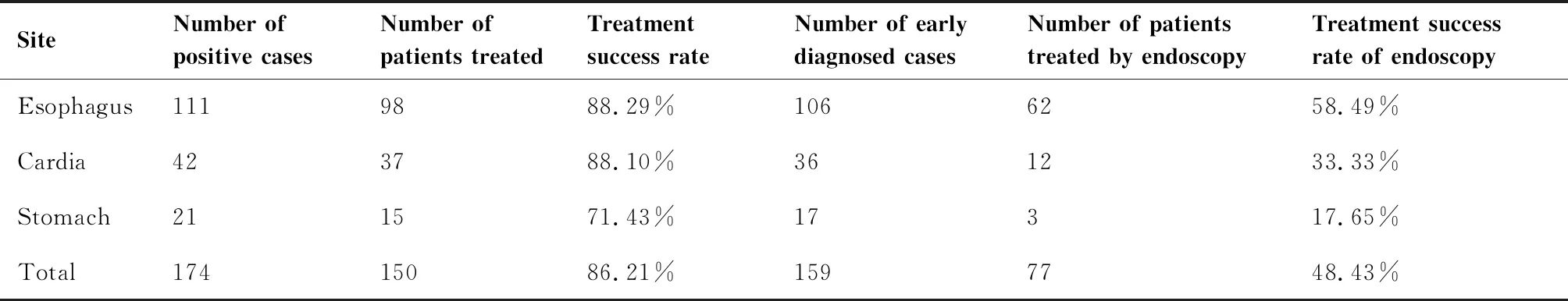
SiteNumber of positive casesNumber of patients treatedTreatment success rateNumber of early diagnosed casesNumber of patients treated by endoscopyTreatment success rate of endoscopyEsophagus1119888.29%1066258.49%Cardia423788.10%361233.33%Stomach211571.43%17317.65%Total17415086.21%1597748.43%
3 讨 论
上消化道癌包括食管癌、贲门癌及胃癌,是临床常见的恶性肿瘤,由于在早期时没有特异的症状,患者在就诊时大多已进入中晚期,因此治疗效果并不理想,死亡率一直居高不下[6]。上消化道癌早诊早治项目能够发现并治愈早期癌患者,因此在高危人群中开展消化内镜筛查,实现上消化道癌的早诊早治就具有重要意义[7]。磁县是食管癌高发区,尽管食管癌的发病率有所下降,但仍是磁县发病率最高的恶性肿瘤;贲门癌及远端胃癌在磁县相对低发,但近年来呈上升趋势[8],因而在磁县食管癌高发区开展上消化道癌早诊早治项目意义重大。我院在2011~2013年期间内镜筛查8 149例,检出食管癌/癌前病变111例,检出率为1.36%,贲门癌/癌前病变42例,检出率0.52%,胃癌21例,检出率0.26%,其中食管癌所占比例最高62.64%(111/174),其次贲门癌25.29%(42/174),胃癌最低12.07%(21/174)。这与宋国慧等[9]在磁县2003~2012年上消化道癌发病率分析中的结果基本一致。可见磁县食管癌的发病率远高于贲门癌和胃癌的发病率。在早诊早治项目中,内镜检查是发现上消化道癌前病变和早期癌症的关键,食管碘染色的应用使食管癌的检出率明显增高,使漏诊率明显降低[10-11]。而贲门癌和胃癌的筛查漏诊率比较高。陈志峰等[12]在对内镜筛查队列的研究中,发现内镜对贲门癌诊断的灵敏度是80%,漏诊率是20%,提示贲门癌的漏诊率相对较高,其原因在于与食管内镜检查中的碘染色相比,贲门癌筛查缺乏有效的染色方法。贲门由于其解剖部位的特殊性,易受呼吸活动影响且不易暴露,腺上皮癌前病变位置较深,致使内镜观察贲门病变时容易漏诊并且增加活检难度[13],从而导致贲门癌的检出率较低。对于贲门部的观察,首先应该规范化操作与活检,其次要提高内镜医师对早期贲门癌及其癌前病变的识别和检出能力。第三,必要时贲门常规活检以提高检出率[14]。胃黏膜高级别上皮内瘤变胃镜下的表现极不典型[15],本组胃癌筛查数据中黏膜内癌的检出率明显高于高于高级别上皮内瘤变,说明在胃癌的内镜筛查中易造成漏诊。 对于发生在高位胃体和胃底等需要倒镜反转观察的部位也是胃镜检查容易漏诊的部位, 因此需要不断加强胃镜操作技能,尽可能直视下活检,增强活检的准确性。随着目前胃镜设备的不断更新,胃镜技术不断进步,色素内镜、放大内镜及内镜窄带成像技术等的联合应用可以明显提高早期胃癌的检出率[16],条件允许的单位可考虑开展。随着生物化学技术的发展,胃癌标记物是近年来胃癌诊断的热点之一,寻找和筛选具有高度特异性和敏感性的理想肿瘤标记物,能够锁定高危人群,也是提高早期胃癌诊断水平的重要途径[17]。本组从性别比来看参加筛查的男女比例是0.72∶1,而男性的检出率是3.18%,女性的检出率是1.38%,男性检出率明显高出女性[18],男性由于受社会环境影响外出务工较多,不能参加筛查,这也是影响检出率的一个重要因素。从年龄段来看,参与筛查的人群45~49岁人群最多,占21.22%(1729/8149),随着年龄增高,参与筛查的年龄段人数比例逐渐下降,而检出阳性病例中总体上随着年龄增高,检出率也逐渐增高,基本呈递增趋势[19],本组数据中以60~64岁比例最高,为35.06%(61/174)。高年龄组顺应性差严重影响了上消化道癌的检出率。因此改变参与筛查人群的性别比及年龄段人数是我们需要解决的一个重要问题。
按照技术方案上消化道早期癌及癌前病变的内镜方式有内镜下氩离子凝固术、EMR、MBM、ESD及RFA。自上世纪80年代,EMR应用于临床以来已经取得了良好的疗效[20]。EMR及MBM技术则相对简单,容易操作和掌握,但EMR、MBM为多块分片粘膜切除技术,对病变基底切缘和侧切缘的评价不够准确。但只要按照内镜治疗规范操作,将术前标记全部切除,也能达到病变全部切除的效果。ESD可以把形态不规则的范围较大的肿瘤一次性完整切除,是目前治疗上消化道早期癌和癌前病变的主要技术[21],但该技术操作难度大且术中及术后并发症较多[22],对技术人员的操作水平有较高要求。我院早期癌的胃镜微创治疗比例达到48.43%,多为EMR切除,少部分为ESD切除,相对于外科手术,内镜下治疗有着创伤小、恢复快、治疗费用低等优点[23],患者更易接受内镜下治疗。我院内镜微创治疗的开展得益于项目开展过程中项目专家组对专业技术人员进行专业技术规范化培训,以及现场带教指导内镜下微创治疗技术。基层医院可首先开展相对简单的EMR和MBM技术,内镜治疗技术成熟时再开展ESD技术。
上消化道癌早诊早治项目能够查出大量早期癌病人,及时的干预治疗使患者免受癌症折磨,尤其是内镜下治疗使患者免受外科手术带来的创伤,提高了生活质量,保存了劳动力。此项目的长期开展必将使磁县的上消化道癌的发病率及死亡率得到明显下降。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
