老年胸膜孤立性纤维瘤2例并文献复习
2019-12-26张励王希明胡雪君王晓楠
张励,王希明,胡雪君,王晓楠
(中国医科大学附属第一医院老年医学科,沈阳 110001)
孤立性纤维瘤(solitary fibrous tumor,SFT)是一类生长缓慢且较少见的梭形细胞肿瘤,在胸膜源性肿瘤中比例<5%[1],可发生于身体各部位,多见于胸膜和腹膜。胸膜SFT(solitary fibrous tumor of pleura,SFTP)是来源于胸膜的SFT,占SFT的90%[2]。SFTP可发生于各年龄段,多见于50~70岁中老年人,无性别差异。早期无特异性临床表现,因此误诊率较高。本文报道了我院2例临床表现、肺部影像及病理不同的老年SFTP病例,以探讨老年SFTP患者的诊疗及预后,为疾病的早期诊治提供帮助。
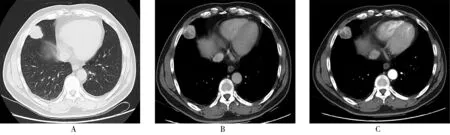
图1 胸部CT显示孤立性纤维瘤(病例1)Figure 1 Solitary fibroma on chest computed tomography (case 1) A: pulmonary window; B: mediastinal window; C: contrast-enhanced chest computed tomography(mediastinal window).
1 临床资料
病例1,患者,男性,67岁,因“发现肺部阴影6个月伴胸闷1个月余”入院。患者6个月前体检时发现肺部阴影,无胸痛等不适症状,未诊治。1个月前无明显诱因晨起时出现胸闷、气短,不伴咳嗽、咳痰及发热等症状。近期体质量无增减,既往体健。入院查体:体温36.5℃,血压112/60 mmHg(1 mmHg=0.133 kPa),心率70次/min,肺部听诊呼吸音清,未闻及干湿啰音,余查体未见异常。入院后检查:癌胚抗原(carcino embryonic antigen,CEA)5.71 ng/ml(正常<4.3 ng/ml),甲胎蛋白(alpha fetoprotein,AFP)、糖类抗原15-3(carbohy-drate antigen 15-3,CA15-3)、CA12-5、CA19-9、神经元特异性稀醇化酶(neuron specific enolase,NSE)、鳞状上皮细胞癌抗原(squamous cell carcinoma antigen,SCC)、细胞角蛋白19片段抗原21-1(cytokeratin 19 fragment 21-1,CYFRA21-1)以及血常规、肝肾功能和血气分析未见异常。肺通气和小气道功能正常。心电图及肝胆脾超声未见明显异常。
肺部CT平扫+增强:右肺中叶胸膜下可见团块影,呈分叶状,大小约3.2 cm×2.9 cm,CT值约25 HU,增强扫描可见不均匀强化,CT值约14~140 HU,边缘光滑(图1)。为明确诊断,进一步行经皮穿刺肺活检,病理镜下见梭形细胞增生,肺泡正常结构消失(图2A)。免疫组化:细胞角蛋白(cyto-keratin,CK)阳性、波形蛋白(vimentin)阳性、白细胞分化抗原34(leukocyte differentiation antigen 34,CD34)阳性、信号转导子和转录激活子(signal transducer and activator of transcription 6,STAT6)阳性、钙结合蛋白(calcium binding protein,CR)弱阳性、CK5/6阴性、淋巴管内皮标志物D2-40阴性、甲状腺转录因子-1(thyroid transcription factor-1,TTF-1)阴性、分裂蛋白1转导蛋白样增强子(transducer-like enhancer of split-1,TLE-1)散在阳性、P63阴性、平滑肌肌动蛋白(smooth-muscle actin,SMA)阴性、中枢神经特异性蛋白S-100阴性、肌间线蛋白(desmin)阴性、抗原 KI-67 2~3%阳性、细胞膜抗原(epithelial membrane antigen,EMA)阴性(图2B,图2C)。
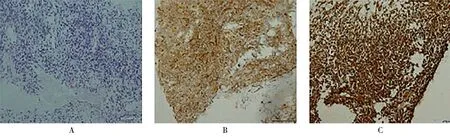
图2 免疫组化结果(病例1)Figure 2 Results of immunohistochemitry (case 1) A: spindle cells proliferate and normal structure of the alveoli disappears (HE ×100); B: CD34 positive cells (DAB ×100); C: vimentin positive cells (DAB ×100).
病理诊断:结合免疫组化结果明确诊断为SFT。患者于胸外科行根治切除术。术后病理诊断:胸膜来源有蒂肿物,符合SFT。术后随访1年未复发,目前仍在随访中。
病例2,患者,男性,70岁,因“间断突发意识不清8个月,间断性胸闷、气短、胸痛1周”入院。患者8个月前晨起突发头晕,随即出现意识不清,不伴抽搐,服用蜂蜜水2~3 min后好转,后上述症状反复出现2次,均晨起发病,服用糖水后缓解。7个月前患者于门诊测空腹血糖2.3 mmol/L,餐后2 h血糖8 mmol/L,诊断为“低血糖症”,建议入院治疗,患者拒绝入院。自行家中监测血糖,空腹血糖1.8~2.8 mmol/L,餐后血糖4~6 mmol/L,自诉血糖<2.0 mmol/L时头晕、眼花,舌头麻木,进食后缓解。1周前出现间断性胸闷、气短、胸痛,偶有乏力,无咳嗽、咳痰和呼吸困难而入院。入院查体:体温36.4℃,血压115/62 mmHg,心率68次/min,杵状指,浅表未触及淋巴结,甲状腺无肿大,颈静脉无怒张,左肺呼吸运动减弱,左肺叩诊实音,未闻及呼吸音,右肺叩诊清音。腹平软未触及腹部包块,双下肢无水肿。既往体健,否认高血压、冠心病病史。入院后检查:钾离子3.25 mmol/L,葡萄糖耐量试验:0、30、60、120、180、240 min时测定血糖分别为1.37、10.7、13.2、10.12、3.53、1.62 mmol/L。高密度脂蛋白胆固醇0.76 mmol/L。CA12-5 103.7 U/ml。血气分析: pH 7.391,动脉氧分压73.7 mmHg,动脉二氧化碳分压42.6 mmHg。血常规、肝肾功能、CEA、AFP、CA15-3、CA19-9、血清泌乳素、促性腺激素、糖化血红蛋白、甲功、糖尿病抗体、风湿3项、风湿抗体系列、血清B型脑钠肽、C反应蛋白、便常规等均未见明显异常。
肺部CT平扫 + 增强:左侧胸腔占位病变,胸膜来源恶性病变?左肺受压膨胀不全,左侧胸腔积液,双肺陈旧病变,局限性肺气肿,右肺间质性改变,纵隔淋巴结略增大(图3)。全腹增强CT、全身骨显像、颅脑MR平扫未见可疑转移病灶。为明确诊断,进一步行经皮穿刺肺活检,病理镜下见少量短梭形细胞增生(图4A)。免疫组化(图4B~图4D):CK阴性、vimentin阳性、CD34阳性、B细胞淋巴瘤-2(B-cell lymphoma-2, Bcl-2)阳性、CD99阳性、SMA阴性、β-连环素(β-catenin)阳性、Ki-67约2%阳性、STAT6阳性。

图3 胸部CT显示孤立性纤维瘤(病例2)Figure 3 Solitary fibroma on chest computed tomography (case 2) A: sagittal ; B: left hemithorax; C: mediastinal window; D: contrast- enhanced chest computed tomography(mediastinal window).
病理诊断:结合免疫组化结果明确诊断为SFT。给予纠正低血糖、离子紊乱、吸氧等治疗,考虑难治性低血糖可能为SFT肺外表现,建议于胸外科手术治疗,但患者胸腔内肿瘤巨大且伴随纵膈向右侧偏移,存在一定手术风险,患者及家属不同意手术,坚持出院。出院1个月后患者于门诊复查肺部CT,肺内肿物未见明显进展。
2 讨 论
SFT是一种罕见间质组织瘤,目前认为由纤维母细胞样细胞构成,多发生于胸膜[3,4]。起病隐匿且进展缓慢,临床表现无特异性,仅部分患者表现咳嗽、呼吸困难或胸痛等症状,少数亦可伴肺外症状,如肺性肥大性骨关节病或低血糖[6],研究表明合并难治性低血糖与肿瘤细胞释放胰岛素样生长因子Ⅱ有关[1],而大部分患者无临床症状,常于体检时发现。本文病例2患者除有胸闷、气短、胸痛外,还合并杵状指及低血糖肺外表现,而病例1患者仅有胸闷症状。
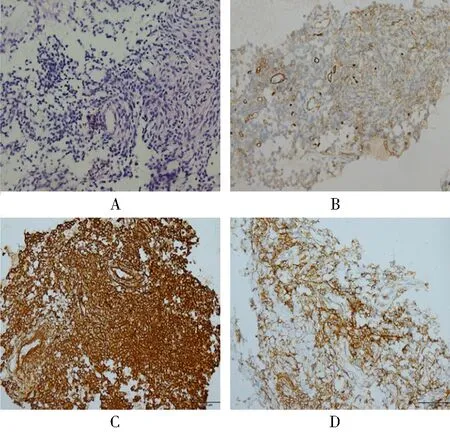
图4 免疫组化结果(病例2)Figure 4 Results of immunohistochemitry (case 2)
A: small, round and spindle cells proliferate (HE ×100) ; B: CD34 positive cells (DAB ×100); C: vimentin positive cells (DAB ×100);D: CD99 positive cells (DAB ×100).
SFT多为良性,10%~20%为恶性或潜在恶性[5],肺部CT表现多为单一、边界清楚、密度均匀或不均匀肿块,一般SFT肿块较小时(<5 cm)密度较均匀,而肿块巨大者密度欠佳,部分病灶内可见钙化、囊变、坏死,或周围骨质受侵,其少数无论良、恶性,可合并胸腔积液,CT增强扫描多为不均匀进行性强化,该方式与其病理结构相一致[7]。根据病灶内情况及与外周组织关系可做初步定位、定性,胸腔内SFT较大时,不易定位,起源胸膜的肿瘤则表现为有蒂,与胸膜相连,基宽,或胸腔内铸型生长[7,8]。
确诊本病主要根据病理及免疫组织化学结果。SFT的显微镜下病理表现为形态较一致的梭形细胞,呈不规则状、束状或席纹状排列,由纤维母细胞和胶原按不同比例组成,细胞密集区和细胞稀少区交替分布部分区域血管丰富,可见血管外皮瘤样结构[3,9]。免疫组化提示CD34、CD99表达阳性,部分患者BCL-2、EMA、SMA表达阳性[10]。病例1 CD34(+)、EMA(-)、SMA(-)。病例2 CD34(+)、CD99(+)、Bcl-2(+)、SMA(-)。
本病需与胸部常见病变如胸膜间皮瘤、肺癌、神经源性肿瘤等鉴别。胸膜间皮瘤多有石棉粉尘接触史,影像学表现为胸膜弥漫性增厚,或结节性增厚,多伴胸痛和胸腔积液;周围型肺癌可有咳嗽、咯血、呼吸困难等临床表现,CT征象为肿瘤分叶、棘状凸起及毛刺,伴纵隔、肺门淋巴结或远处转移,胸腔积液可见;神经源性肿瘤多位于后纵隔脊柱旁,肋骨受压变形可见骨质破坏,增强后可呈轻微不均匀[4,7]。
SFTP较罕见,大部分为良性,肿块较大时密度不均匀,边界不清,常合并胸腔积液,且CT表现为强化不均匀,易误诊。最佳治疗方式为外科根治性切除。对于单发巨大肿瘤,即使有蒂或伴粘连,因术中可解离,因此也应争取手术切除[9]。研究表明胸部SFT术后10年生存率达97.5%[1]。因此老年患者明确SFTP诊断后,有手术指征建议尽早手术治疗。若不积极干预,随着年龄增长可出现肺外症状,生存质量降低,且瘤体进展使得手术风险增高,预后不良。
总之,SFTP临床易漏诊及误诊。结合文献及本文病例,临床如遇到胸部肿瘤伴难治性低血糖患者,应考虑到SFTP可能,争取早诊断、早治疗,使患者获益更大。
