重型颅脑外伤急性脑膨出预防策略及术后颅内感染高危因素对其预后的影响
2019-12-24曹崇秀
曹崇秀
江苏省宿迁市中医院神经外科,江苏宿迁 223800
颅内感染属于神经外科术后常见并发症,对患者进行护理的过程中,出现小的失误,便会导致预后效果差,且对患者产生较大的负面影响[1]。迟发性颅内血肿、急性弥漫性脑肿胀属于引发急性脑膨出的主要原因,其中迟发性颅内血肿的最为常见的情况为去骨瓣减压(DC)对侧或着力点的硬膜外血肿[2]。急性脑肿胀的发生原理为患者的硬脑膜剪开、血肿清除减压、脑血管逐渐扩张、脑血流量、血容量增加而导致[3]。颅脑外伤由于伤情较重,患者致残率死亡率高等特点,被临床急性救治视为重难点。对重型颅脑外伤患者行降低颅内压的相应手术时,患者发生脑膨出的概率较高,严重影响手术效果,且对患者脑组织造成不可逆性损伤,导致患者术后死亡率升高。我院选取60 例重型颅脑外伤患者,随机分组后对患者采用不同的治疗方法,探究重型颅脑外伤急性脑膨出预防策略及术后颅内感染高危因素对其预后的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2015 年8 月~2017 年9 月我院收治的60 例重型颅脑外伤患者,采用随机数字表法分为两组,对照组男12 例,女18 例,年龄38.7 ~75 岁,平均(53.2±2.6)岁;研究组男13 例,女17 例,年龄37.5 ~87 岁,平均(51.6±4.9)岁。两组患者一般资料比较差异无统计学意义(P >0.05)。
纳入标准:(1)患者术前无心功能衰竭、肾功能不全等严重基础疾病。(2)患者一侧占位性病变为主,同时已引起单侧、双侧瞳孔散大。
研究中所涉及患者都已被详细告知病情状况与研究中所用治疗方案,了解研究内容与其目的,同时患者签署手术方案同意书,本研究已通过医院伦理委员会审核。
1.2 方法
1.2.1 对照组 采用常规治疗方案。发生急性脑膨出情况时,立即关频,行术中超声、术中CT 检查,必要时再次开颅[4]。
1.2.2 研究组 采用急性脑膨出预防策略[5]。术前维持生命体征平稳,行同前标准大骨瓣减压手术。开骨瓣前,行脑室型颅内压监测探头置入,存在向骨窗外延伸的骨折线时,提前用钛板固定。放置脑室内或脑内颅内压监测探头,实时监测颅内压,释放硬膜下血肿。当颅内压下降至20mm Hg 以下,全面放射状敞开硬脑膜。
1.3 观察标准
1.3.1 两组患者单因素比较 调查统计两组患者年龄、手术时间、术前GCS 评分、脑脊液外漏以及脑室外引流和术后低蛋白血症例数等各项基本指标,进行单因素分析。
1.3.2 两组患者感染多因素分析 对脑脊液漏、术后低蛋白血症、脑室外引流危险因素进行多因素分析。
1.3.3 两组患者评分标准 调查研究术前两组患者的术前颅内压的最高值、术前GCS 评分等情况,以及治疗后的急性脑膨出发生率。术后一年对患者进行格拉斯哥预后(G0S)评分,进而达到对其预后进行评价,具体标准:恢复良好为5 分,轻度残疾为4 分,重度残疾为3 分。当患者得分为4 ~5 分时,属于预后良好,当患者得分为1 ~3 分,属于预后不良[6]。
1.4 统计学处理
2 结果
2.1 重型颅脑外伤术后颅内感染危险因素分析
经单因素非条件Logistic 分析得出,脑脊液漏、术后低蛋白血症、脑室外引流均与重型颅脑外伤患者术后颅内感染有关(P <0.05),见表1。
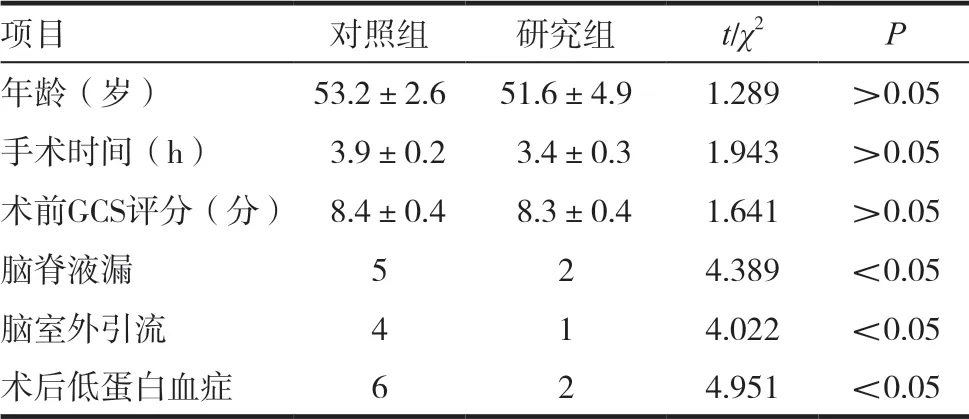
表1 重型颅脑外伤术后颅内感染危险因素分析
2.2 多因素分析
对比重型颅脑外伤术后颅内感染不同时间内可能存在的危险因素,进行非条件Logistic 回归分析,对有关变量进行筛选。各个危险因素中具有统计意义的变量为脑脊液漏、术后低蛋白血症、脑室外引流,见表2。

表2 多因素分析结果
2.3 两组患者预后质量比较
术前两组患者的颅内压的最高值差异无统计学意义(P >0.05),研究组患者急性脑膨发生、GOS 评分情况显著优于对照组,差异有统计学意义(P <0.05),见表3。
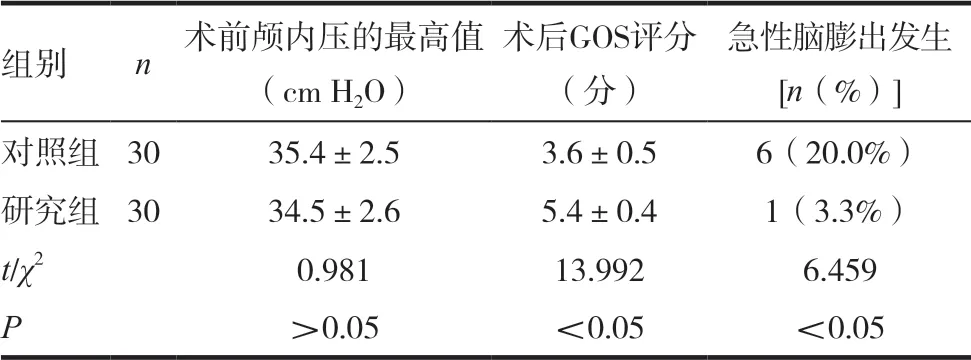
表3 两组患者预后质量比较
3 讨论
急性脑膨出属于在重型颅脑外伤(sTBI)术中的较为严重的问题,若处理不慎,患者出现此类情况,其死亡率、致残率会出现大幅度的提升,对患者的生命安全产生较大的威胁[7]。在临床中,将手术中出现脑组织隆起,且显著高出骨窗窗面的部分,符合脑肿胀的大体病理,以及静脉怒张,进行去大骨瓣减压操作后,仍无法关颅缝合头皮的情况称为急性脑膨出[8]。颅脑外伤是神经外科的常见病,其主要并发症以术后颅内感为主,还会存在脑水肿、脑积水、脑膨出等严重情况,此类并发症一旦发生均会对患者的病情产生较大的消极作用,因为受到血脑屏障的作用,使抗菌药物很难通过,临床治疗效果较差,进而对患者的预后影响[9-10]。根据有关研究表明,颅内感染发生率在1.8%~89.0%,死亡率为27.4%~39.2%。本研究中对比重型颅脑外伤术后颅内感染不同时间内可能存在的危险因素,进行非条件Logistic 回归分析,对有关变量进行筛选,检验标准选定为α=0.10。各个危险因素中具有统计意义的变量为脑脊液漏、手术时间、脑室外引流。同时对重型颅脑外伤术后颅内感染单因素进行分析,统计结果表明,脑脊液漏、术后低蛋白血症、脑室外引流是影响术后颅内感染的危险因素。
在STBI 术中,急性脑膨出属于较常见的紧急情况,出现后会造成脑梗死、缺血等弥漫性脑组织损害,预后效果极差[11]。导致急性脑膨出的常见原因是迟发性颅内血肿、弥漫性脑肿胀,导致以上两种类型急性脑膨出的主要影响因素为减压过快[12-13]。对于单侧病变为主,同时合并骨折,硬膜外、硬膜下血肿等其余部位病变的患者,术中取下骨瓣后,敞开硬脑膜,对血肿、挫伤脑组织进行清除,会导致倾内压力骤降,根据压力填塞效应的理论,出血停止的血管会再次破裂出血,同时因脑组织移位,又可能拉断其他血管,加重出血的情况,导致迟发性血肿,继而引起急性脑膨出[14]。迟发性血肿最常见的是对侧、硬脑膜静脉窦区的硬膜外血肿。对于单侧病变为主合并弥漫性脑肿胀,快速减压会引发颅内压骤降的情况,灌注压急剧升高,脑血管丧失自动调节功能,出现极度扩张,脑血流量、血容量等指标迅速增加,引发急性脑膨出[15]。本研究中,研究组患者急性脑膨发生、GOS 评分情况显著优于对照组(P <0.05)。
综上所述,采用急性脑膨出预防策略对重型颅脑外伤患者进行治疗,患者治疗效果良好,可以有效地延缓迟发性血肿的进展,以及急性脑膨出的发生情况,具有较高的安全性。
