子宫畸形与产妇产后出血及预后之间的相关性研究
2019-12-24陈美容
陈美容
广东省阳江市阳东区人民医院妇产科,广东阳江 529500
子宫畸形的诱发因素为胚胎时期具有异常的发育过程,病理妊娠、月经异常、不孕等是其主要临床症状,但是也有很多子宫畸形患者无临床症状,妊娠后在子宫畸形的影响下有产科并发症发生,严重威胁母婴安全。本研究对子宫畸形与产妇产后出血及预后之间的相关性进行了研究。
1 资料与方法
1.1 一般资料
随机选取2017 年8 月~2018 年8 月我院子宫畸形产妇50 例,纳入标准:均具有完整的病例资料;均具有清晰的意识;均符合子宫畸形的诊断标准[1];均知情同意。排除标准:合并其他严重疾病;缺乏清晰的意识;合并精神疾病。年龄22 ~36岁,平均(26.5±5.8)岁;孕周33 ~43 周,平均(38.2±3.6)周。在产妇类型方面,31 例为初产妇,19 例为经产妇;在子宫畸形发现途径方面,先兆流产11 例,剖宫产10 例,人工流产术6 例,不全流产或清宫术6 例,分娩时胎儿窘迫5 例,分娩时胎位不正4 例,分娩时骨盆狭窄4 例,产程延长2 例,不孕2 例。将这些患者作为子宫畸形组,另随机选取同期我院子宫正常产妇50 例作为子宫正常组,年龄21 ~35 岁,平均(25.4±6.7)岁。在产妇类型方面,30 例为初产妇,20 例为经产妇。两组产妇的一般资料比较差异均无统计学意义(P >0.05)。
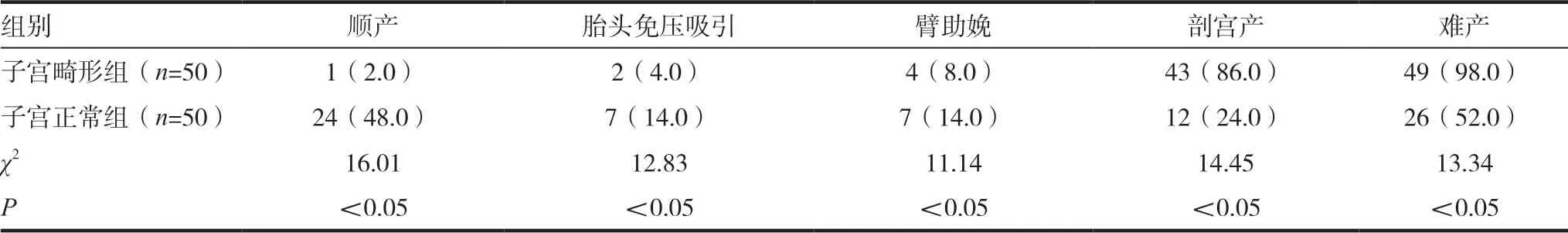
表1 两组产妇分娩方式比较[n(%)]

表2 两组产妇分娩期并发症发生情况比较[n(%)]
1.2 方法
对子宫畸形组产妇病史进行清晰了解,并对其进行B 超、子宫碘油造影、腹腔镜、宫腔镜检查及临床检验,必要的情况下给予产妇剖宫产手术确诊。
1.3 统计学分析
采用SPSS21.0,用Pearson 相关性分析进行相关性分析,计数资料用[n(%)]表示,用χ2检验,检验水准α=0.05。
2 结果
2.1 两组产妇的分娩方式比较
子宫畸形组产妇的顺产率、胎头免压吸引率、臂 助 娩 率 为2.0%(1/50)、4.0%(2/50)、8.0%(4/50)均显著低于子宫正常组为48.0%(24/50)、14.0%(7/50)、14.0%(7/50),差异有统计学意义(P <0.05),剖宫产率、难产率为86.0%(43/50)、98.0%(49/50)均显著高于子宫正常组的24.0%(12/50)、52.0%(26/50),差异有统计学意义(P <0.05)。见表1。
2.2 两组产妇的分娩期并发症发生情况比较
子宫畸形组产妇的分娩期胎位不正、胎膜早破、早产、产程延长、产后出血发生率为50.0%(25/50)、22.0%(11/50)、16.0%(8/50)、8.0%(4/50)、8.0%(4/50)均显著高于子宫正常组的24.0%(12/50)、6.0%(3/50)、8.0%(4/50)、14.0%(7/50)、2.0%(1/50),差异有统计学意义(P <0.05)。见表2。子宫畸形与产妇产后出血呈显著的正相关关系(r=0.562,P <0.05)。
2.3 两组高危产儿比较
子宫畸形组胎儿窘迫、低体重儿比例6.0%(3/50)、62.0%(31/50)均显著高于子宫正常组0、12.0%(6/50) (P <0.05),但两组重度窒息儿、死胎、死产比例4.0%(2/50)、2.0%(1/50)、2.0%(1/50)vs. 2.0%(1/50)、0、0 之间的差异无统计学意义(P >0.05)。见表3。子宫畸形与胎儿窘迫、低体重儿均呈显著的正相关关系(r=0.635,0.721,P <0.05),与重度窒息儿、死胎、死产均无相关性(r=0.036,0.142,0.201,P >0.05)。
3 讨论
子宫畸形属于一种生殖器官畸形,在临床极为常见,诱发因素为先天性子宫发育异常[2]。一些子宫畸形患者虽然具有异常的子宫发育,但是却无临床症状,具有正常的月经、妊娠等,没有影响其生活[3],但是也有一些子宫畸形患者具有异常的生殖系统,严重影响了生活,将不和谐因素带给了婚姻生活[4]。相关医学研究表明[5-8],和子宫正常发育产妇相比,子宫畸形产妇具有显著较高的妊娠危险性、产科并发症发生率及高危围产儿比例。
本研究结果表明,子宫畸形组产妇的顺产率、胎头免压吸引率、臂助娩率为2.0%(1/50)、4.0%(2/50)、8.0%(4/50)均显著低于子宫正常组为48.0%(24/50)、14.0%(7/50)、14.0%(7/50),差异有统计学意义(P <0.05),剖宫产率、难产率为86.0%(43/50)、98.0%(49/50)均显著高于子宫正常组的24.0%(12/50)、52.0%(26/50),差异有统计学意义(P <0.05),分娩期胎位不正、胎膜早破、早产、产程延长、产后出 血 发 生 率 为50.0%(25/50)、22.0%(11/50)、16.0%(8/50)、8.0%(4/50)、8.0%(4/50)均 显 著高于子宫正常组的24.0%(12/50)、6.0%(3/50)、8.0%(4/50)、14.0%(7/50)、2.0%(1/50),差 异 有统计学意义(P <0.05),胎儿窘迫、低体重儿比例6.0%(3/50)、62.0%(31/50)均显著高于子宫正常组0、12.0%(6/50),差异有统计学意义(P <0.05),和上述相关医学研究结果一致,说明子宫畸形与产妇产后出血及预后之间具有显著相关性。因此,妇女应该给予自身健康以充分重视,一旦发现子宫畸形,则对医生的治疗进行积极配合,保持健康、勇敢心态,从而为母婴安全奠定坚实基础[9-15]。
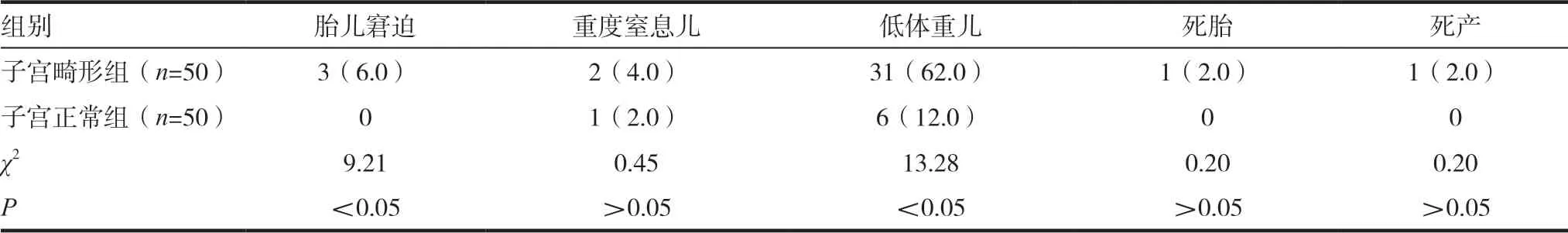
表3 两组高危产儿比较[n(%)]
综上所述,子宫畸形会提升产妇产后出血发生率,对产妇预后造成不良影响,值得临床重视。
