产科门诊高危孕产妇的高危原因和妊娠结局的相关性分析
2019-12-24蔡婉秋李慧群
蔡婉秋 李慧群
南方医科大学顺德医院附属陈村医院妇产科,广东佛山 528313
高危孕产妇主要是指具有高危妊娠因素的孕产妇,多分布于妊娠期,可能会对妊娠结局造成不良影响,故临床上主张对高危妊娠予以积极干预,而明确高危妊娠的危险因素是防治高危妊娠、降低妊娠风险的关键和重要前提[1-4]。本研究针对我院产科门诊2017 年1 月~2018 年12 月100 例高危孕产妇与100 例正常孕产妇的临床资料进行回顾性研究比较,分析导致高危妊娠的危险因素,分析高危妊娠危险因素与妊娠结局的相关性,以期为改善高危孕产妇的妊娠结局提供指导意见。
1 资料与方法
1.1 一般资料
选择我院产科门诊100 例高危孕产妇与100例正常孕产妇(2017 年1 月~2018 年12 月)进行回顾性研究,分别设置为高危组与对照组。纳入标准:(1)单胎妊娠,高危组孕产妇具有高危妊娠因素,对照组孕产妇无高危妊娠因素;(2)对研究知情同意;(3)临床资料保存完整。排除标准:(1)研究中途失访或脱落研究;(2)合并精神障碍而无法配合研究;(3)终止妊娠。见表1。
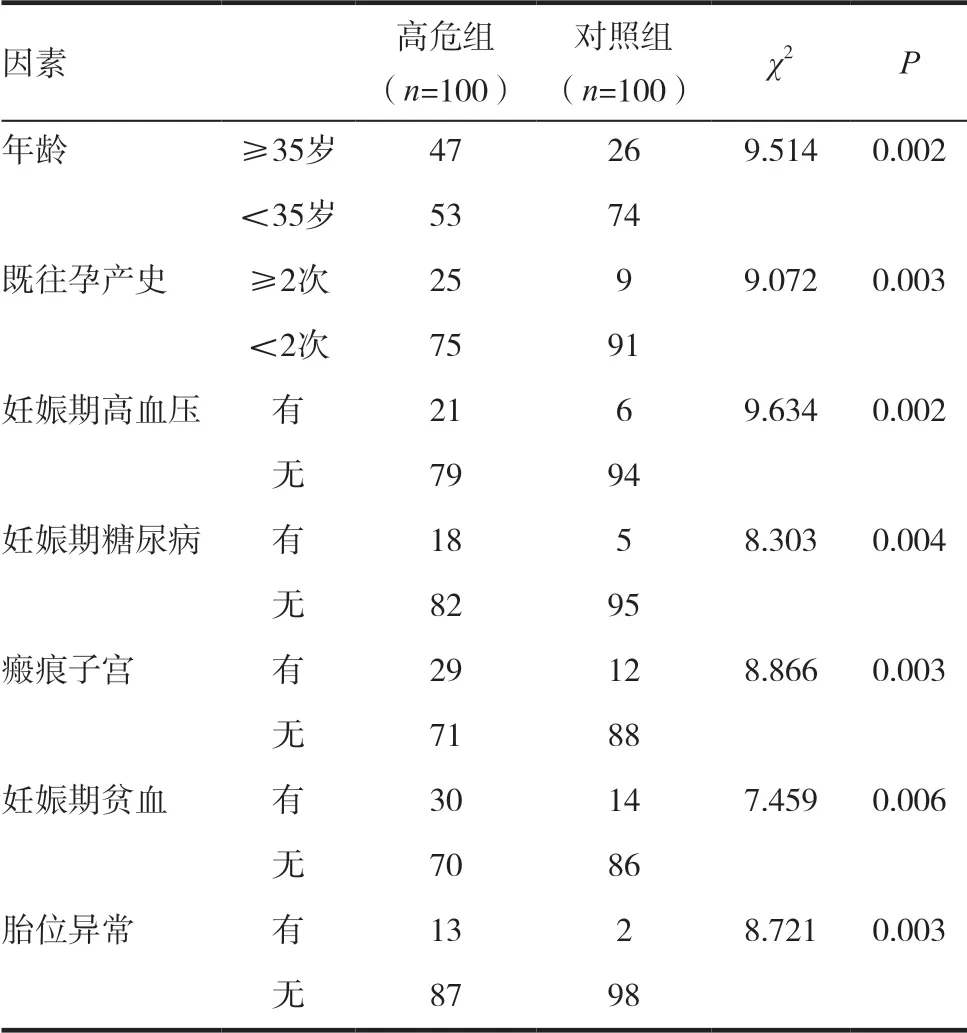
表1 单因素分析(n)
1.2 方法
比较两组的临床资料,对高危孕产妇高危妊娠的危险因素进行因素分析,分析指标包括年龄(≥35 岁或<35 岁)、既往孕产史(≥2 次或<2 次)、妊娠期高血压(有或无)、妊娠期糖尿病(有或无)、瘢痕子宫(有或无)、妊娠期贫血(有或无)、胎位异常(有或无)。
比较高危组与对照组的分娩方式、妊娠不良结局发生率、新生儿Apgar 评分(于新生儿出生后1min、5min 时评估,总分10 分,新生儿窒息风险越低,得分越高[5]),并分析高危妊娠危险因素与其妊娠结局的相关性。
1.3 统计学方法
统计学处理选择SPSS 软件(版本号为19.0),计数资料、计量资料分别行χ2检验、t 检验,P <0.05为差异有统计学意义,再将P <0.05 的变量纳入至多因素Logistic 线性回归模型中进行分析,P <0.05即可判断为危险因素;相关性分析方法为Pearson法,P <0.05 时有线性相关,r 值为正数、负数分别表示正相关、负相关。
2 结果
2.1 高危妊娠的危险因素分析
2.1.1 单因素分析 在单因素分析中,高危组与对照组在年龄、既往孕产史、妊娠期高血压、妊娠期糖尿病、瘢痕子宫、妊娠期贫血、胎位异常等方面比较,差异均有统计学意义(P <0.05)。见表1。
2.1.2 多因素Logistic 线性回归分析 将表1 中P <0.05 的变量纳入至多因素Logistic 线性回归模型中,对变量进行赋值,各变量赋值结果见表2,再经多因素Logistic 线性回归分析后发现,年龄≥35岁、既往孕产次数≥2 次、妊娠期高血压、妊娠期糖尿病、瘢痕子宫、妊娠期贫血、胎位异常是导致高危妊娠的危险因素,见表3。

表2 各变量赋值表
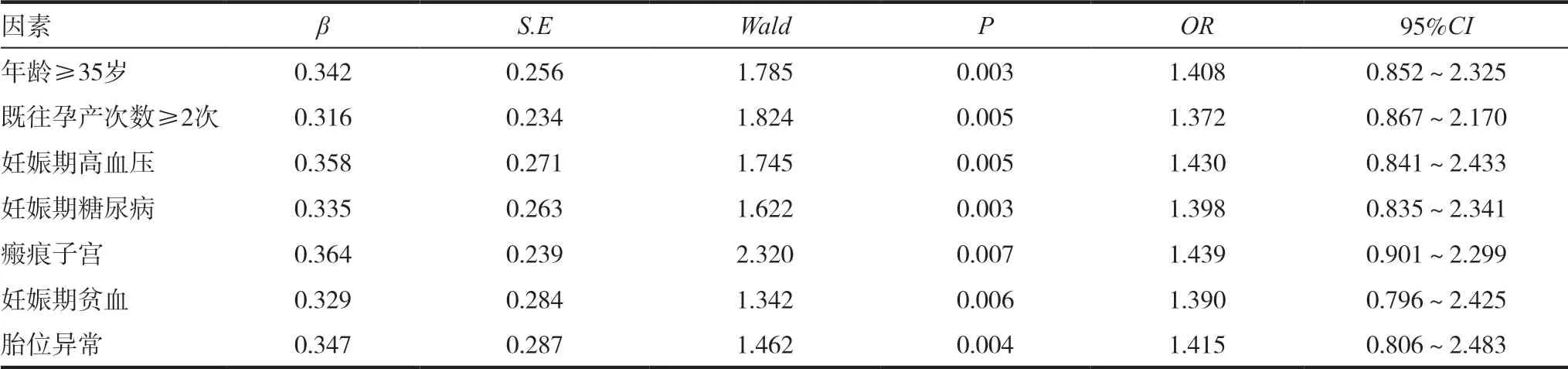
表3 多因素Logistic线性回归分析
2.2 高危组与对照组的分娩方式、产后出血情况、妊娠不良结局发生率、新生儿Apgar评分比较
高危组的阴道自然分娩率、新生儿Apgar 评分均较对照组更低,其剖宫产率、产后出血量、产后出血发生率、妊娠不良结局发生率均较对照组更高,P 均<0.05。见表4 ~6。

表4 分娩方式比较[n(%)]
表6 新生儿Apgar评分比较± s,分)
注:与对照组比较,*P <0.05。
组别 Apgar评分娩出1min 娩出5min对照组(n=100) 8.56±0.45 8.91±0.48高危组(n=100) 8.17±0.34* 8.45±0.40*
2.3 高危妊娠危险因素与妊娠结局的相关性分析
经相关性分析,高危妊娠的危险因素与妊娠结局密切相关(P <0.05)。见表7。

表7 相关性分析
3 讨论
高危妊娠孕产妇的妊娠风险较高,对其妊娠结局十分不利,对孕产妇及围产期胎儿的生命安全均较为不利,临床上主张对高危妊娠孕产妇实施针对性孕期管理,以降低其妊娠风险,改善其母婴结局。
明确高危孕产妇的高危妊娠危险因素是降低妊娠风险的关键[6],本研究针对高危孕产妇与健康孕产妇展开对照研究,对两组孕产妇的临床资料进行比较分析后发现,年龄≥35 岁、既往孕产次数≥2 次、妊娠期高血压、妊娠期糖尿病、瘢痕子宫、妊娠期贫血、胎位异常是导致高危妊娠的危险因素,具体如下:(1)临床上将年龄≥35 岁的孕产妇归为高龄孕产妇,这类孕产妇的身体机能随着其年龄增长而逐渐衰减,其妊娠风险相对较高,更易发生妊娠不良结局[7-10]。(2)既往孕产次数越多的孕产妇其身体经过多次分娩或终止妊娠干预后,生殖系统机能受到不同程度的影响,易发生宫缩乏力。(3)妊娠期高血压、妊娠期糖尿病均是妊娠期发生的特殊级别,前者血压异常增高,后者血糖异常增高,其机体内代谢、分泌发生紊乱,易并发其他产科并发症,对母婴结局较为不利[11-16]。(4)瘢痕子宫主要是指因剖宫产、子宫肌瘤剔除术、子宫角切除术等子宫手术而遗留的子宫瘢痕组织,其子宫形态和结构发生改变,这类女性妊娠时易因子宫肌层组织分离而致子宫破裂、出血,妊娠风险较高。(5)妊娠期贫血孕产妇的营养状况较差,其机体免疫功能降低,导致其感染风险增高,还会对宫内胎儿的营养供给产生不良影响,导致胎儿发育迟缓[17-18]。(6)胎位异常是常见高危妊娠因素,主要是指胎儿头部位置异常,易导致头位难产。
本研究还针对高危孕产妇与健康孕产妇的妊娠结局进行了比较,研究发现,高危组的阴道自然分娩率、新生儿Apgar 评分均较对照组更低,其剖宫产率、妊娠不良结局发生率均较对照组更高(P 均<0.05),而经相关性分析发现,高危妊娠的危险因素与妊娠结局密切相关(P <0.05),说明高危妊娠孕产妇发生不良妊娠结局的风险更高,其妊娠结局与其危险因素之间存在密切关联,临床上需针对高危孕产妇的危险因素实施积极的干预措施,加强孕期保健,对存在妊娠期高血压、妊娠期糖尿病、妊娠期贫血的孕产妇进行降血压、降血糖、补铁干预,对胎头位置异常的孕产妇实施甩臀运动予以矫正。
综上所述,孕产妇受到年龄、既往孕产史、妊娠期高血压等危险因素的影响,易出现高危妊娠状况,临床上需根据高危妊娠危险因素实施针对性干预,以减少妊娠不良结局的发生。
