弥散加权成像b值及表观扩散系数预测膀胱癌侵袭性
2019-12-19吕晓虹刘金磊张祥林
吕晓虹,刘 宁,刘金磊,张祥林
(锦州医科大学附属第一医院放射线科,辽宁 锦州 121000)

表1 MR扫描序列及参数
膀胱癌是泌尿系统常见恶性肿瘤,其病理表型可分为肌层浸润性膀胱癌(muscle invasive bladder cancer, MIBC)和非肌层浸润性膀胱癌(non-muscle invasive bladder cancer, NMIBC),影响治疗和预后,T2、T3及T4期膀胱癌患者5年无复发生存率分别为89%、62%和50%[1],故早期精准判断膀胱癌侵袭性将直接影响治疗方案的选择。弥散加权成像(diffusion weighted imaging, DWI)是无需应用对比剂或示踪剂的快速成像技术,通过检测组织中水分子的弥散来观察分析组织内部结构及特征[2]。国内外研究[3-4]报道,DWI对检测膀胱癌、临床和病理分期、组织学分级、评估治疗反应和鉴别肿瘤复发有一定帮助,诊断准确率为93.65%,分期准确率为63%~96%。梯度扩散因子b值是DWI的重要参数。本研究通过分析高场强MR检查中不同b值的效果,探讨显示膀胱癌的最佳b值以及DWI中表观弥散系数(apparent diffusion coefficient, ADC)与膀胱癌侵袭性的关系。
1 资料与方法
1.1 一般资料 回顾性分析2017年4月—2018年11月于我院就诊并接受常规MRI及DWI、经病理证实的58例膀胱癌共64个病灶[41个经尿道电切术(transurethral resection, TUR)、23个经根治性膀胱切除术后病理证实],男37例,女21例,平均年龄(58.2±7.6)岁;其中53例仅见单发病灶,5例见多发(4例2个、1例3个)病灶,病理诊断55个病灶为尿路上皮癌,9个病灶为鳞状细胞癌。纳入标准:①影像学及病理资料完整;②常规MRI、DWI图像清晰;③病灶直径>5 mm。排除标准:①图像伪影较多、不清晰;②无病理检查结果;③术后病理为良性病变。
1.2 扫描方法及参数 检查前嘱患者憋尿,待膀胱充盈后进行GE 3.0T MR检查。嘱患者仰卧,扫描范围从髂前上棘至耻骨联合下缘。扫描序列及参数见表1,b值分别取0、600、1 000和1 500 s/mm2,每个b值DWI扫描时间约为150 s。常规成像序列包括轴位T1W、T2W、FS-T1W、FS-T2I及矢状位和冠状位T2W。
1.3 图像后处理和数据测量 将所有图像数据传送至GE工作站,DWI数据经工作站后处理生成对应的ADC图,在不同b值条件下,分别量取病灶处、正常膀胱壁和尿液的ADC值及信号强度 (signal intensity, SI),计算不同b值下正常膀胱壁信噪比(SNRB)、肿物信噪比(SNRC)、肿物对正常膀胱壁的对比信噪比(CNRCB)及肿物对尿液对比信噪比(CNRCU)。在肿瘤最大层面上测量ADC值, 围绕病灶手动绘制ROI,尽可能避开边界及坏死区域,测量3次,取平均值。2名具有5~10年盆腔MRI诊断经验的医师以双盲法评估所有图像,测量值相差较大时与主任医师协商,最终达成一致意见。
1.4 病理分型 以4%多聚甲醛固定标本24 h,常规制片染色处理后在显微镜下观察。根据Kobayashi等[5]的分类标准判断膀胱癌侵袭性水平:低级别NMIBC为低侵袭性,高级别NMIBC为中侵袭性,高级别MIBC为高侵袭性。由2名具有5~10年诊断经验的病理医师以双盲法进行诊断,意见不一致时与主任医师协商,最终达成一致意见。
1.5 统计学分析 采用SPSS 19.0统计分析软件。以正态分布检验、单因素方差分析比较3组不同侵袭性膀胱癌ADC值的差异,以及不同b值下相同侵袭性膀胱癌ADC值的差异。采用Pearson相关检验评价不同变量之间的相关性。绘制经ADC对膀胱癌侵袭性病变诊断的ROC曲线,计算AUC。P<0.05为差异有统计学意义。
2 结果
2.1 常规MRI及DWI、ADC图像表现 T1WI上,与正常膀胱壁相比,肿瘤信号相等或略高,但低于膀胱周围脂肪;T2WI上肿瘤表现为稍高信号,但低于尿液和周围脂肪,肿瘤浸润处可见膀胱壁明显中断;DWI
表2 各组膀胱癌不同 b 值下ADC值比较(mm2/s,±s)

表2 各组膀胱癌不同 b 值下ADC值比较(mm2/s,±s)
组别b值(s/mm2)6001 0001 500低侵袭性组1.20±0.221.12±0.161.03 ± 0.17中侵袭性组1.0±0.240.94±0.150.83 ± 0.19高侵袭性组0.81±0.160.75±0.100.73 ± 0.09F值3.6273.4773.805P值0.0320.0370.028
表3 不同b值下膀胱癌和膀胱壁SNR、CNR比较(±s)
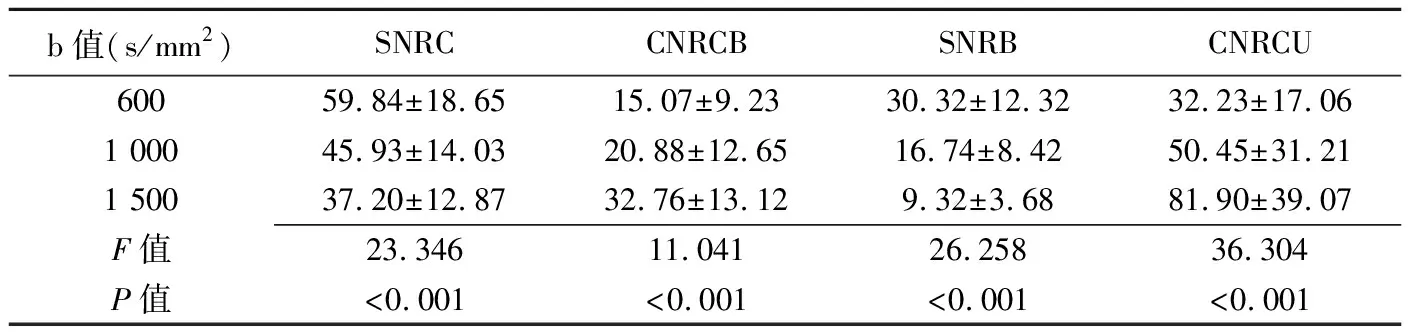
表3 不同b值下膀胱癌和膀胱壁SNR、CNR比较(±s)
b值(s/mm2)SNRCCNRCBSNRBCNRCU60059.84±18.6515.07±9.23 30.32±12.3232.23±17.061 00045.93±14.0320.88±12.6516.74±8.4250.45±31.211 50037.20±12.8732.76±13.12 9.32±3.6881.90±39.07F值23.34611.04126.25836.304P值<0.001<0.001<0.001<0.001
图像上肿瘤呈高信号,部分病例可见“C”形结构,膀胱黏膜下层在DWI图像上为低信号,膀胱肌层介于二者之间,表现为中等强度信号,DWI对周围淋巴结及组织解剖形态显示欠佳,见图1;膀胱癌在ADC图像上为低信号,见图2。
2.2 不同大小膀胱癌的侵袭性 本组肿瘤最大直径范围0.6~5.8 cm,高侵袭性组肿瘤平均直径[(3.37±1.58)cm]显著大于低侵袭性组[(2.18±0.51)cm]和中侵袭性组[(2.32±0.53)cm],P均<0.01。
2.3 不同侵袭性膀胱癌ADC值比较 本组64个病灶中,低、中、高侵袭性组所占比例分别为42.19%(27/64),25.00% (16/64)和32.81%(21/64)。正常膀胱壁平均ADC值为2.27×10-3mm2/s。ADC值随膀胱癌侵袭性增加而呈现明显递减趋势,即呈负相关(r=-0.673,P<0.05),且不受b值影响,见表2。
2.4 不同侵袭性膀胱癌不同b值下ADC值比较 随着b值增加,ADC值呈减小趋势,但组间差异无统计学意义(P0>.05);同时随b值增加,SNRB、SNRC降低(P均<0.001),CNRCB、CNRCU升高(P均<0.001),见表3。b值取1 500 s/mm2时,在凸显病灶的同时,图像对比度亦较高,有助于明确诊断。

图1 患者男,84岁,膀胱癌,平扫MRI与DWI图 T1抑脂(A)、T2抑脂(B)图像显示膀胱右后壁肿物, b=1500 s/mm2时,DWI示肿物呈明显高信号(C),镜下癌细胞呈小巢状排列,浸润生长(HE,×200),诊断为MIBC(D)

图2 患者男,77岁,膀胱癌,DWI与ADC图 轴位T2WI见膀胱肌层局部受侵(A),b=1500 s/mm2时,DWI示肿瘤呈高信号(B),ADC值为0.94×10-3 mm2/s(C)
2.5 ROC曲线分析 以病理结果为金标准,根据ADC值区分NMIBC和MIBC的最佳阈值为0.93×10-3mm2/s,AUC为0.921,见图3。

图3 ROC曲线分析图
2.6 ADC诊断MIBC和NMBIC的敏感度、特异度和准确率 将本组病例分为肿瘤中位直径<2.5 cm和≥2.5 cm 2组,以ADC值0.93×10-3mm2/s为标准,比较ADC值诊断MIBC和NMBIC的敏感度、特异度和准确率。ADC值对直径<2.5 cm肿瘤的诊断特异度和准确率高于≥2.5 cm肿瘤,但敏感度无明显提高,见表4。
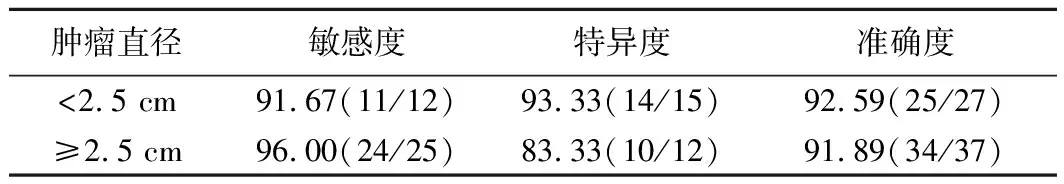
表4 ADC值诊断不同大小膀胱癌的效能比较[%(例)]
3 讨论
DWI检查时间短、不需要对比剂,可反映病变早期组织功能改变,已用于诊断多种恶性肿瘤[6-7]。Yamada等[8]认为DWI对T分期的准确度优于常规方法,可在一定程度上替代DCE-MRI。恶性肿瘤的扩散限制和ADC值低于正常组织[9-10],病灶ADC值有助于鉴别良恶性肿瘤及恶性肿瘤的侵袭性。目前临床采用TUR治疗NMIBC,而以膀胱切除术治疗MIBC,因此术前精准预测膀胱癌侵袭性将对选择治疗方案起到重要指导作用。
3.1 膀胱癌DWI图像特征 DWI对膀胱癌T分期的准确性优于常规方法,能更加清晰地显示肿瘤[11-12],并可预测肌层浸润:低侵袭性膀胱癌DWI表现为乳头状无蒂或有蒂肿块,中侵袭性膀胱癌表现为边缘光滑的无蒂肿块,高侵袭性膀胱癌表现为轮廓不规则、侵袭肌肉的肿块,均呈较高或显著高信号;但DWI对周围正常组织或病变信号的抑制较显著,造成膀胱周围组织难以辨别,影响对盆腔的整体评估,故需与常规MR序列结合应用。
3.2 肿瘤直径在定量分析膀胱癌侵袭性中的应用价值 Yamada等[8]认为DWI有助于提高膀胱癌T分期的准确度,但对于较小肿瘤,包括DWI在内的MRI均存在局限性,肿瘤直径≤5 mm时,MR检出率仅为14.7%,而直径>5 mm肿瘤检出率达到94.7%,直径≥10 mm肿瘤检出率达到100%。由于MRI无法检出肿瘤均为pT1期或以下,一般认为其肌肉侵犯风险非常低,不需要进行MRI分期,故本研究将纳入标准定为肿瘤直径>5 mm。本研究发现,高侵袭性组膀胱癌肿瘤平均直径明显大于低侵袭性组和中侵袭性组,提示肿瘤直径可在一定程度上反映其恶性程度。
3.3 ADC值及b值定量分析膀胱癌侵袭性的价值 膀胱发生癌变后,正常细胞被肿瘤细胞替代,细胞间质减少,细胞外间隙受压,导致水分子的扩散受到限制,表现为DWI信号增高,ADC值减低。本研究分析不同侵袭性膀胱癌的ADC值,发现随着侵袭性级别升高,ADC值逐渐减低,提示可通过ADC值预测膀胱癌侵袭性,这对预防过度治疗低侵袭性膀胱癌有重要临床意义。
本研究根据ADC值绘制ROC曲线,得到区分高侵袭性和中低侵袭性的ADC阈值0.93×10-3mm2/s,诊断准确率为92.1%,与Al Johi等[13]的阈值略有差异,考虑主要原因是样本量较少;以ADC=0.93×10-3mm2/s为阈值鉴别MIBC和NMBIC,发现其对于小直径肿瘤的诊断特异度和准确率更好,提示ADC可能是预测小直径膀胱癌侵袭性的良好指标。
本研究选取不同b值行DWI扫描,随着b值增大,扩散权重增大,T2穿透效应减小,显示肿瘤愈加突出,测得的ADC值更趋精准。本研究显示,相同侵袭性膀胱癌的ADC值随b值增大而呈减低趋势,但差异无显著统计学意义。随着b值增大,CNRB和CNRC明显升高。b值选择1 500 s/mm2时,DWI可清晰显示病灶及其与邻近组织的关系,比b值取600 s/mm2及1 000 s/mm2时显示肿瘤大小和边界更清晰。相反,b值增大时,SNR逐渐减低,b值>1 500 s/mm2时,病灶相邻结构已无法分辨。以上结果提示,在保证SNR的前提下,应尽可能使用高b值,最佳值是 1 500 s/mm2。
3.4 不足与展望 根据DWI的b值及ADC值可预测膀胱癌侵袭性,尤其是评估小直径膀胱癌的恶性程度及其侵袭性。作为诊断膀胱癌的影像学标志物[13],DWI可为后期治疗提供临床指导。本研究未分析膀胱癌相邻肌层的ADC值,且样本量相对较少,后续将增加样本量进一步观察。
