第二产程异常的产妇经产钳助产、急诊剖宫产母婴影响比较
2019-12-12李丽春福建医科大学附属泉州第一医院妇产科福建泉州362002
李丽春 福建医科大学附属泉州第一医院妇产科 (福建 泉州 362002)
内容提要: 目的:探讨第二产程异常(Abnormal second stage of labor)的产妇经产钳助产、急诊剖宫产母婴影响。方法:根据67例单胎妊娠妇产程异常处理方式差异分为观察组(产钳助产)35例和对照组(急诊剖宫产)32例。观察组针对达到下述3个体位指征者采取低位产钳助产处理。对照组产妇行急诊剖宫产术处理,产妇常规麻醉后于腹部行横切口实施子宫下段剖宫产术予以处理来进行分娩。比较两组母婴结局情况、新生儿Apgar评分和产妇的分娩时间,即发现第二产程异常~胎儿顺利娩出之间的耗时。结果观察组产妇产后的产后出血、软产道损伤、产褥感染等并发症发生率均低于对照组(P<0.05);两组新生儿轻度窒息和头皮血肿发生率对比无显著差异(P>0.05),观察组新生儿颜面部擦伤、新生儿肺炎等并发症发生率均低于对照组(P<0.05)。观察组新生儿Apgar评分显著高于对照组(P<0.05)。结论对于第二产程异常产妇采取产钳助产的应用效果优于急诊剖宫产,有利于降低对母婴健康产生的不利影响并更好的确保母婴安全。
第二产程异常(Abnormal second stage of labor)即产妇由宫口全开直至胎儿娩出的该阶段内出现了产程延长、胎儿窘迫以及头盆不称等一系列异常情况,第二产程异常将对母婴安全产生严重威胁,对此情况通常多采取产钳助产方式进行处理[1]。临床上,第二产程异常(Abnormal second stage of labor)较为常见,也是导致孕产妇并发症增加,新生儿出生质量降低的重要原因之一。近年来随着临床医疗技术的快速发展以及剖宫产术的广泛开展,诸多产妇在发生第二产程异常时会选择接受剖宫产术,这也是导致产科临床中剖宫产率居高不下的重要原因。因此,在本研究中,我们采用前瞻性随机临床对照研究的方法探讨第二产程异常的产妇经产钳助产、急诊剖宫产母婴影响,以改善孕妇预后提高新生儿出生质量,报告如下。
1.资料与方法
1.1 临床资料
选取福建医科大学附属泉州第一医院产科2018年1月~2019年4月发生第二产程异常的67例产妇,且均属于单胎妊娠。本研究经福建医科大学附属泉州第一医院医学伦理委员会讨论,同意开展该项研究。根据产妇产程异常处理方式差异进行分组。观察组(产钳助产):35例,年龄区间处于23~34岁,均值(37.2±1.3)岁,孕周37~42周,孕周均值(39.4±0.4)周。对照组(急诊剖宫产):32例,年龄区间处于21~36岁,均值(36.8±1.5)岁,孕周36~42周,孕周均值(39.5±0.4)周。两组线性资料比较,P均>0.05。
1.2 方法
观察组产妇行产钳助产处理,针对达到下述3个体位指征者采取低位产钳助产处理:(1)胎儿双顶到达产妇坐骨棘平面以之下;(2)先露骨质到达+3以下;(3)胎头矢状缝到达产妇盆骨出口前后径之上。针对达到下述2个体位指征者行低中位产钳助产处理:(1)胎儿双顶经到达产妇坐骨棘水平,然而未超出产妇坐骨棘平面;(2)胎头矢状缝位于产妇骨盆出口平面处横径或者斜径处。对照组产妇行急诊剖宫产术处理,产妇常规麻醉后于腹部行横切口实施子宫下段剖宫产术予以处理来进行分娩。
1.3 评估标准
(1)对比两组母婴结局情况,包括产妇的产后出血、软产道损伤、产褥感染,以及胎儿的轻度窒息、头皮血肿和颜面部擦伤等;(2)比较两组新生儿Apgar评分情况;(3)比较两组产妇的分娩时间,即发现第二产程异常~胎儿顺利娩出之间的耗时。
1.4 统计学方法
研究的相关数据均以软件SPSS17.0(SPSS, Inc., Chicago,IL, USA)进行统计和分析,其中计量资料如孕妇年龄、新生儿Apgar评分等采用均数标准差(±s)描述,两组比较行t检;计数资料如并发症发生率等采用n和百分数表,组间比较采用χ2检验,P<0.05代表差异之间有统计学意义。
2.结果
2.1 两组产妇的产后并发症发生率对比
观察组产妇产后的产后出血发生率为2.86%、软产道损伤发生率为5.71%、产褥感染发生率为0.00%,而对照组产后出血发生率为12.50%、软产道损伤发生率为15.63、产褥感染发生率为12.50%,观察组上述并发症发生率均低于对照组且有统计学差异(P<0.05),具体参见表1。
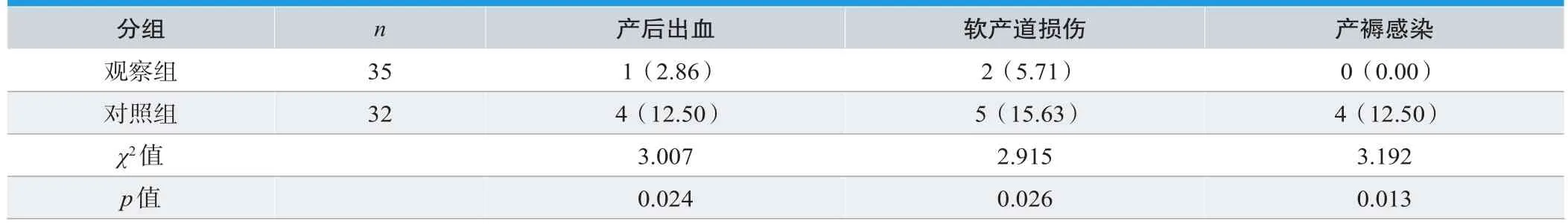
表1. 两组产妇的产后并发症率对比[n(%)]
2.2 两组新生儿并发症发生率对比
两组新生儿轻度窒息和头皮血肿发生率对比无显著差异(P>0.05),观察组新生儿颜面部擦伤发生率为5.71%,新生儿肺炎发生率为2.86%,而对照组新生儿颜面部擦伤发生率为12.50%,、新生儿肺炎发生率为9.38%,观察组上述并发症发生率均低于对照组(P<0.05),具体参见表2。
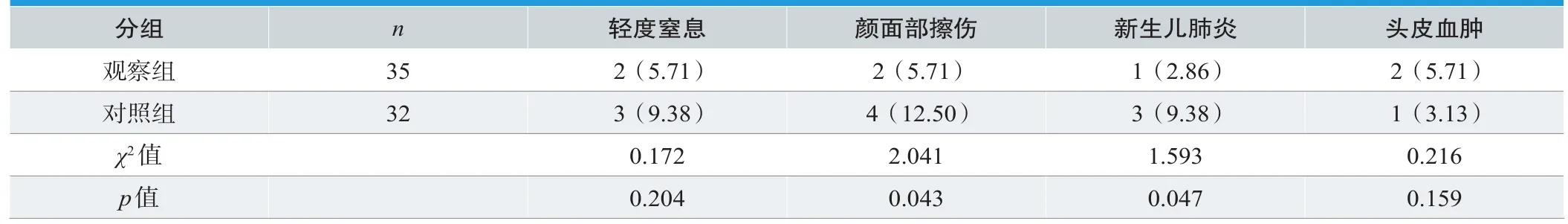
表2. 两组新生儿并发症率对比[n(%)]
2.3 两组新生儿Apgar评分对比
观察组新生儿Apgar评分无小于3分病例(0.00%)),4~7分4例(11.43%),≥8分31例(88.57%)。而对照组小于3分病例4例(12.50%),4~7分13例(40.63%),≥8分15例(46.88%),观察组新生儿Apgar评分显著高于对照组(P<0.05),具体参见表3。
2.4 两组分娩时间对比
观察组从第二产程异常~胎儿娩出的时间为(14.19±3.07)min,对照组为(32.62±5.71)min,两组分娩时间对比差异显著(P<0.05)。
3.讨论
临床上,第二产程异常(Abnormal second stage of labor)较为常见,也是导致孕产妇并发症增加,新生儿出生质量降低的重要原因之一。目前对于第二产程异常的确切原因及发生机制并不完全清楚,可能与孕产妇的自身条件和胎儿情况、高龄产妇以及妊娠期相关并发症如妊娠高血压、妊娠糖尿病等存在一定的关系。目前临床上发生第二产程异常的产妇大多采用个经产钳助产或急诊剖宫产,两组方法各有优缺点,且一直存在争议。产钳助产士产科临床中对于头位难产产妇进行解决的重要方式,其应用效果良好,第二产程延长及胎儿宫内窘迫等导致的第二产程异常[2]。由于胎头位置相对较低,因而更容易实现产钳的放置,在牵引过程中阻力相对较小,有利于及早结束分娩也是产科中应用价值较高的助产方式[3]。从本次对比结果来看,观察组通过采取产钳助产,该组产程时间明显缩短,同时产妇发生的产后出血、软产道损伤等并发症发生率与对照组相比更低。同时有利于防止新生儿发生中毒、窒息等不良情况和急诊剖宫产术相比,其应用优势更加显著。同时产钳助产有利于缩短产妇分娩时间,能够直接在产房内开展相关操作,可在较短时间内确保胎儿快速由缺氧环境下脱离,因此能够避免胎儿发生窒息风险[4]。与之相比,剖宫产术中需要进行相关的术前准备、备血、留置尿管和麻醉等一系列操作,同时还需要与手术室进行配合,这就需要耗费较长的准备时间,导致胎儿长时间处在缺氧环境中更容易诱发胎儿宫内窘迫以及窒息等不良情况[5]。除此之外,剖宫产术由于试产时间相对较长,产妇子宫下段的受压时间延长,容易诱发子宫下段水肿、质地脆弱以及弹性变差等不良情况,也将对产妇子宫平滑肌收缩形成不利影响[6]。同时第二产程异常的发生胎头位置也会随之下降,由于伸入骨盆导致取头难度相对较高,更容易发生撕裂子宫下段切口的情况造成产妇大量出血,这也是诱发产褥感染以及延长产程的重要原因。
因此,我们认为对于第二产程异常产妇采取产钳助产的应用效果优于急诊剖宫产,有利于降低对母婴健康产生的不利影响并更好的确保母婴安全。但本研究纳入的孕产妇样本量较小仅仅有67例产妇,因此统计效能不高。同时研究人群均来自福建医科大学附属泉州第一医院妇产科一个医疗单位,可能存在病例的选择性偏倚。因此,需要大规模的多中心前瞻性随机临床对照研究对该结论进行证实。

表3. 两组新生儿Apgar评分对比[n(%)]
