芜湖市1例输入性重症恶性疟的实验诊断与分析
2019-12-09陈潜王波刘淦卢莹周贝贝曹玉祥柳发虎杨进孙孙恩涛
陈潜,王波,刘淦,卢莹,周贝贝,曹玉祥,柳发虎,杨进孙,孙恩涛*
(1.皖南医学院检验学院,安徽 芜湖241002;2.皖南医学院弋矶山医院检验科;3.皖南医学院弋矶山医院感染性疾病科)
疟疾是重要的蚊媒传染病。WHO数据显示2017年在全球疟疾病例中恶性疟病例最多,且99.7%发生在非洲国家[1]。安徽省自2014年起,全省发现的疟疾病例均为境外输入性病例[2]。目前,以PCR为基础的分子生物学检验技术因其特异灵敏、准确快速成为了实验室诊断的首选方法[3]。治疗疟疾的药物主要有氯喹、青蒿素、乙胺嘧啶等。氯喹作为一线抗疟药曾大面积使用甚至滥用,其耐药现象越来越严重[4]。目前临床治疗疟疾以青蒿素联合疗法为主,但近年来发现的恶性疟原虫对青蒿素的耐药现象也受到了越来越广泛的关注[5]。对于耐药位点的检测,Awasthi等[6]的研究结果表明只要氯喹耐药基因—氯喹抗性转运蛋白(P fcrt)发生错义突变,恶性疟原虫即对氯喹耐药。Takala-Harrison等[7]和Ariey等[8]的研究发现恶性疟原虫的青蒿素耐药基因—K13发生突变即表现为青蒿素抗性。因此,早期确定疟疾类型、及时检测耐药位点对有效控制疟疾的流行、拯救患者生命至关重要。本研究采用巢式PCR检测了皖南医学院弋矶山医院收住的1例输入性重症疟疾患者的相关指标,并对患者耐药基因突变情况进行分析。
1 资料与方法
1.1 病例资料 患者,男,65岁,安徽省南陵县人,工人,在非洲尼日利亚居住4月余。于2018年8月3日不慎摔倒后因出现意识模糊、大小便失禁遂被送往皖南医学院弋矶山医院就诊,无肢体抽搐。实验室检查:白细胞9.8×109/L,中性粒细胞78.9%,红细胞2.35×1012/L,血红蛋白72 g/L,血小板22×109/L;疟原虫镜检:阳性;急诊八项、胸部CT未见明显异常。
1.2 研究方法
1.2.1 血涂片镜检 采集患者外周血制成厚、薄血涂片。干燥、固定后,用瑞氏染液染色,油镜下观察血涂片,并鉴定疟原虫种类。
1.2.2 疟原虫核酸检测 采用血液基因组DNA提取试剂盒(北京天根生化科技有限公司)提取患者基因组DNA。参照文献[9]的反应程序和体系进行巢氏PCR扩增,引物序列见表1。引物序列的合成及扩增阳性片段测序工作均交由上海生工科技有限公司完成。
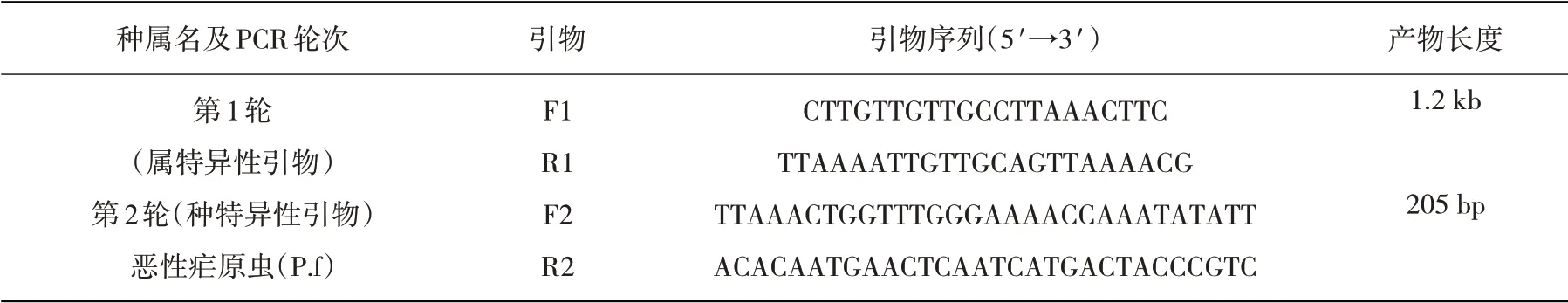
表1 恶性疟巢式PCR引物序列
1.2.3 耐药基因检测 参照文献[10]的方法扩增氯喹耐药基因Pfcrt,文献[11]的方法扩增青蒿素耐药基因K13,耐药基因巢式PCR引物序列见表2。引物序列的合成及扩增阳性片段测序工作均交由上海生工科技有限公司完成。

表2 耐药基因巢式PCR引物序列
1.2.4 基因克隆测序分析 将2种耐药基因的PCR扩增产物经纯化回收后进行克隆,阳性单克隆菌液送往上海生工科技有限公司测序,测序结果于NCBI上比对分析。
2 结果
2.1 镜检结果 镜下可见厚血膜中红细胞堆叠,虫体皱缩;薄血膜中被寄生的红细胞形状规则,大小正常或略缩小。疟原虫环状体典型,较纤细,直径约为红细胞直径的1/5,有的位于红细胞边缘,有的在环内出现一个大的空泡。部分红细胞内环状体可见两个细胞核,与恶性疟原虫形态相似,见图1。
2.2 恶性疟巢氏PCR扩增结果 取第2轮恶性疟特异性PCR产物进行电泳,扩增条带长度与目的条带相近,约为200 bp,见图2。
阳性产物测序结果通过NCBI上BLAST比对,相似率为100%,证实为恶性疟原虫,与形态鉴定一致。
2.3 耐药基因扩增结果 取氯喹耐药基因Pfcrt巢式PCR第二轮产物进行电泳,扩增条带长度与目的条带相近,约为140 bp;青蒿素耐药基因K13巢式PCR第二轮产物进行电泳,扩增条带长度与目的条带相近,约为750 bp。见图3。

图1 血涂片镜检结果(瑞氏染色×1 000)

图2 恶性疟巢式PCR检测结果
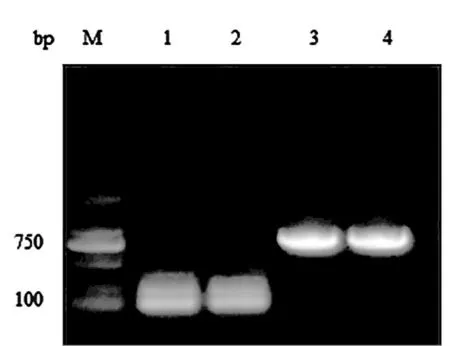
图3 耐药基因巢式PCR检测结果
上述两种阳性产物经克隆测序结果通过NCBI上BLAST比对,相似率为100%,证实Pf crt基因和K13基因均未发生突变。
3 讨论
近年来,随着全球人口流动和贸易往来的不断加快和深入,往返非洲和东南亚等疟疾高发地区的人员越来越多,如何有效防治输入性疟疾感染是当今面临的新问题。《2018年世界疟疾报告》指出,在全球所有疟疾病例中,尼日利亚、刚果、莫桑比克、印度、乌干达等5个国家占近一半,其中以尼日利亚(25%)最多[1]。我国近年来感染的输入性疟疾病例主要为恶性疟和间日疟[12-13]。本研究患者即为尼日利亚输入性恶性疟感染。安徽省作为劳务输出大省,则更应该重视输入性疟疾的诊断和控制。
本例患者外周血涂片中未发现配子体,这与恶性疟外周血中少见配子体相一致[14]。疟原虫环状体纤细,约为红细胞直径的1/5;胞内可含2个以上原虫,虫体位于红细胞边缘,符合恶性疟原虫的特征。镜检虽然作为疟原虫诊断的“金标准”,但其操作过程较长,受采血时间、制片染色等人为因素影响较大,在疟原虫密度较低时可能漏检[15],导致报告结果呈假阴性[16]。而且,血涂片镜检在卵形疟、三日疟和混合感染的诊断时准确率较低[17-18]。快速检测试剂条(rapid diagnostic test,RDT)检测方法的准确性、特异性均较高,可大范围筛查,简便快捷,经济投入也较少,但是其对疟原虫分型准确度欠缺,结果可信度一般,还需要其他方法的进一步验证,只适合定性筛查,不适合定型,偶见假阴性[19]。因此,及时敏感的诊断方法对临床患者的治疗至关重要。有研究表明,PCR技术在疟原虫密度低至0.2个/μl以下时即可检测,而且在鉴别虫种和混合感染时也有显著效果[20]。周水茂等[21]研究也表明巢式PCR在诊断输入性疟疾病例时效果良好。本研究采用的方法即为巢式PCR,两轮扩增使产物更精确,减少非特异性扩增的影响。该法敏感性和特异性均较高,在一般实验室即可开展,但为了确保检测结果的准确性和特异性,可以联合镜检和PCR两种方法进行检测。
虽然疟疾的控制取得了显著的成效,但随之出现的耐药突变也不容忽视。研究发现,疟原虫对目前所有已知的单一抗疟药都产生了耐药性[22],WHO也强调了联合用药在疟疾治疗中的重要性。因此,本研究检测了临床上最主要的抗疟药氯喹和青蒿素的耐药情况。Dittrich等[23]研究表明一旦Pfcrt基因exon2区72~76连锁的5个编码氨基酸其中一个发生错义突变,恶性疟原虫即对氯喹产生耐药性。同时,研究结果也表明,K13基因的突变与虫株对青蒿素产生抗性密切相关,该分子作为青蒿素抗性相关的分子标记已被广泛接受[24-26]。虽然本例患者氯喹耐药基因P fcrt和青蒿素耐药基因K13均未发生突变,但检测的重要性却不容忽视。通过对这些输入性恶性疟原虫相关基因的检测,可以早期预测疟原虫是否产生耐药突变,从而指导临床及时调整用药方案,延长抗疟药的使用期限,提高抗疟药的治疗效果,这对我国2020年全国消除疟疾目标的实现具有重要意义。
