冠状动脉支架置入术后十二指肠Dieulafoy病出血致失血性休克1例
2019-12-06廖家有廖永玲刘惠珍谢志军徐龙霞
廖家有,廖永玲,刘惠珍,谢志军,徐龙霞
1 病例
患者男性,48岁,主因“呼吸困难1月余,双下肢水肿1周。”于2017年11月19日入院,既往高血压病史2年,血压最高达170/100 mmHg(1 mmHg=0.133kPa),未服药治疗,吸烟史20年,40支/d。无消化性溃疡及肝炎、肝硬化病史。入院查体:T:36.5℃;P:108 次/min;R:20 次/min;BP:180/120 mmHg,半卧,双侧颈静脉充盈,双肺呼吸音减弱,可闻及少量啰音。心尖搏动位于左锁骨中线与第五肋间交点外1 cm,未触及震颤,心界向两侧扩大,心率108 次/min,律齐,心音偏低,心脏各瓣膜听诊区未闻及杂音。腹部膨隆,腹软,全腹无压痛及反跳痛,未触及腹部包块,肝脾肋下未触及,移动性浊音阳性,肠鸣音正常,双下肢对称性重度可凹陷性水肿。当地医院腹部彩超示:脂肪肝 胆囊结石,腹水(中等量)。心脏彩超示:左室(前间壁、前壁、后壁、前侧壁及侧壁)室壁运动减弱,全心扩大,左室肥厚;心包积液(少-中量);左室舒张功能减退,左室收缩功能减低;左房舒张末内径(LADd)50 mm,左室舒张末内径(LVDd )62 mmHg,射血分数(EF) 40%,二、三尖瓣反流(轻度)。实验室检查:血红蛋白123 g/L,肌酐159 μmol/L,尿酸614 μmol/L,肌红蛋白67.52 ng/ml,肌钙蛋白T68.76 ng/ml,N末端脑钠肽前体>25 000 pg/ml。胸部CT示:心脏明显增大,心包积液;双侧胸腔及腹腔积液;双肺感染。初步诊断:①心脏扩大原因待查:扩张型心肌病?缺血性性心肌病?心功能Ⅲ级(NYHA分级);②高血压病Ⅲ级很高危组;③脂肪肝;④胆囊结石;⑤高尿酸血症;⑥慢性肾功能不全;⑦肾结石。
患者入院给予利尿、强心、抑制心室重塑、控制血压、保护肾功能等治疗,水肿消失、心力衰竭(心衰)症状明显好转,夜间可平卧。患者于12月1日行冠状动脉(冠脉)造影示:左主干未见明显狭窄,前降支近段20%~30%不规则性狭窄,中段60%~85%节段性狭窄,分出第二对角支后前降支中远段可见50%~60%狭窄,前向血流TIMI3级,回旋支开口及近段未见明显狭窄,中段80%~90%局限性狭窄病变,远段20%~40%不规则狭窄,前向血流TIMI3级。高位钝缘支开口未见明显狭窄,其近中段可见80%~90%长狭窄病变,右冠未见明显狭窄。分别于前降支病变处置入partner3.5×21 mm药物支架,高位钝缘支病变处置入2.5×29 mm药物支架,回旋支病变置入partner 2.5×18 mm药物支架。患者术中术后未诉不适,术后继续给予拜阿司匹林、氯吡格雷双联抗血小板治疗。12月4日凌晨1时患者解黑便一次后诉有头晕、出冷汗等不适,测血压95/56 mmHg,查体示睑结膜及四肢末端苍白,立即给予补液扩容治疗,完善粪便分析示潜血(+++),急查血分析血红蛋白65 g/L,考虑上消化道大出血,请消化内科急会诊示:考虑急性上消化道出血,给予禁食及补液、洛赛克 40 mg 1/8 h抑酸保护胃粘膜治疗,紧急输注同型红细胞2 U纠正贫血。暂停服用阿司匹林、氯吡格雷,患者给予补液输血治疗后,当日仍反复解黑便数次,量少,未呕血,多次复查血分析血红蛋白无上升,降低至58 g/L,继续给予输注同型红细胞4 U,当日下午16时患者面色苍白、意识模糊,心率升至110 次/min,测血压76/45 mmHg,给予去甲肾上腺素泵入升压治疗,再次请消化科会诊,考虑出血凶险,原因不明,立即行急诊胃镜检查。急诊胃镜检查示十二指肠球降交接处局部一小动脉出血,考虑Dieulafoy出血,使用金属钛夹钳夹止血成功(图1~2)。胃镜止血后继续给予输血3 U治疗,患者血压恢复正常,生命体征渐平稳,嘱禁食,患者此后3 d仍有黑便,量渐减少,考虑患者并非胃粘膜弥漫性出血引起消化道大出血,胃镜止血后第4 d未再解黑便,重新给予氯吡格雷75 mg 1/d抗血小板治疗,给予流质饮食,第5 d加用拜阿司匹林100 mg 1/d抗血小板治疗,泮托拉唑片40mg 1/晚 口服,12月14日(10 d后)复查电子胃镜提示胃粘膜无糜烂性、溃疡性病变,十二指肠球降交界处Dieulafoy出血钛夹止血术后未再出血(图3~4)。患者于12月22日好转出院,出院后至今半年每月门诊随诊一次,未诉不适。
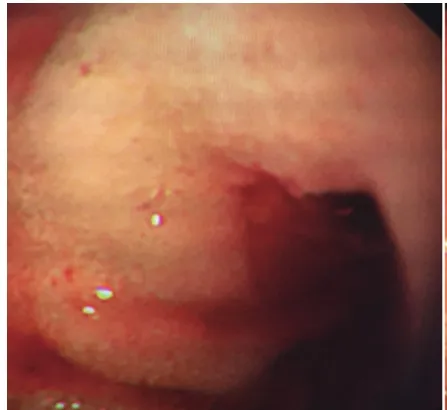
图1 十二指肠球降交接处局部Dieulafoy病出血

图2 金属钛夹钳夹止血成功
2 讨论
冠心病支架置入术后早期需双联抗血小板治疗,上消化道出血是冠心病经皮冠状动脉介入治疗(PCI)后服用抗血小板药物常见的并发症,出血原因多因患者同时合并胃十二指肠溃疡、应激性胃炎、幽门部溃疡、食管静脉曲张、反流食管炎等,胃肠血管畸形较少见。Dieulafoy病是引起消化道大出血的少见原因之一,其病灶隐匿,诊断困难,反复出血且量大,常有黑便及呕血症状,病死率较高[1]。 Dieulafoy病又称恒径动脉病,是一种胃肠道血管畸形,Dieulafoy病的组织病理具有两个典型特征:①病灶小:多呈2~5 mm卵圆形浅表性糜烂,可深达黏膜肌层,在黏膜灶中央可见直径1~3 mm动脉突出于黏膜缺损的部位,表面可有血栓附着,病灶周围黏膜无炎症改变,因病灶小,内镜检查时易于忽视;②位置特殊:Dieulafoy病灶常位于胃贲门部小弯侧,Zanten报道82%的病灶位于食管与胃连接的6 cm内,81%的病灶位于胃小弯侧,亦有极少数病灶位于十二指肠、空肠和结、直肠[2]。本例患者病变位于十二指肠球部,相对少见,无呕血症状。Dieulafoy病变由于缺少细小分支毛细血管供血,易发生缺血、坏死[3]。随着年龄增加,机体自我修复能力下降,血管顺应性降低,更易造成血管破裂出血。另外,饮酒、吸烟、服用非甾体抗炎药、胆汁反流等可导致胃黏膜损伤、糜烂,强烈收缩或蠕动可致血管机械性损伤而破裂出血。研究表明抗血小板药物是导致Dieulafoy病出血的危险因素,其相对危险度为2.802[4]。
本例患者诊断冠心病明确,介入治疗前后使用阿司匹林、氯吡格雷、肝素抗血小板、抗凝等药物治疗,加之患者心衰症状较重,胃肠道淤血导致粘膜屏障受损,增加了畸形血管破裂出血机会。本例患者既往无消化道溃疡、肝硬化史及酗酒史,消化道出血凶险并导致失血性休克,内科药物保守治疗无效,急诊胃镜示十二指肠球部Dieulafoy病导致消化道大出血,胃镜下止血是急诊抢救的有效治疗措施,除介入栓塞治疗、外科手术外,目前内镜治疗已成为该病的主要治疗手段[5]。PCI后出现出血给临床治疗决策带来了困惑,使抗血小板治疗处于两难的境地,一方面停用抗血小板药物增加支架内血栓形成的风险,另一方面,继续抗血小板治疗则会加重出血、增加病死率风险。如何权衡出血风险和支架内血栓形成导致风险,目前还没有统一指南。对于出血原因不明的患者,急诊胃镜检查可明确病因并可能有效止血。

图3 10 d后复查胃粘膜正常

图4 10 d后Dieulafoy病病变处未再出血
