髂筋膜腔隙阻滞在人工股骨头置换术后早期镇痛的效果
2019-12-03林国锐
林国锐
( 佛山市高明区中医院 , 广东 佛山 528500 )
股骨头骨折后髋关节活动受限,患者无法正常行动及生活,人工股骨头置换术治疗是常见治疗方法[1]。近年来,随着超声技术的进步与发展,超声引导下髂筋膜腔隙阻滞(FICB)已凸显出显著的临床应用价值。而良好的麻醉阻滞是手术安全性的重要保证,同时也会对预后有着显著影响。研究将选取本院2017年1月-2018年6月间收治的78例行人工股骨头置换术的患者,喉罩全麻后采用髂筋膜腔隙阻滞,术后镇痛取得显著效果,现总结报告如下。
临床资料
1 一般资料:收集78例行人工股骨头置换术的患者进行研究,均收治于本院2017年1月-2018年6月间,ASA分级II-III级,排除标准:阻滞部位皮肤感染,有罗哌卡因过敏史、下肢神经损伤史,接受慢性疼痛治疗,有药物滥用史,无自理能力,以及有语言沟通障碍的患者 。分为2组对比研究,即观察组40例,对照组38例。观察组中,男28例,女12例,年龄48-75岁,平均年龄(61.5±2.5)岁;对照组中,男27例,女11例,年龄45-72岁,平均年龄(58.5±2.6)岁。2组患者以上及其他相关病历资料比较均无差异,P>0.05,具有可比性。
2 方法:进入手术室后,取平卧位,生命体征密切监测,麻醉诱导采用丙泊酚1-2mg/kg、咪达唑仑0.01—0.03mg/kg,芬太尼4-6μg/kg和顺阿曲库铵0.15/kg静脉注射麻醉诱导,置入合适的喉罩后经静脉微量注射泵注射1%丙泊酚(15-20mL/h),瑞芬太尼0.05-0.15μg(kg.min),顺阿曲库铵1—3μg(kg.min),吸入七氟烷MAC 0.6-1.5,维持麻醉;2组均在超声引导下进行麻醉阻滞,对照组用超声探测到股动脉与神经图像后,在股动脉外侧1cm处以15°-45°角向外头侧进针穿刺,于股神经外侧上下方的针尖位置处,注入0.4%罗哌卡因25ml(商品名为耐乐品,瑞典AstraZeneca公司,批号PS05070),股神经被麻醉药物包绕阻滞,留置连续镇痛导管。观察组采用神经电刺激针(10cm,B.Brown置管型)进针至髂筋膜与髂腰肌间腔隙内,1次性注入0.4%的罗哌卡因(同上),剂量为0.4ml/kg,留置连续镇痛导管。麻醉苏醒后保留镇痛在48小时内,方法是按1次性电子镇痛泵PCA背景剂量5ml/h,2ml/15min的冲击量。
3 观察指标及评价标准:对2组患者术后VAS评分进行观察并比较,时间段分别为术后6小时、12小时、24小时及48小时,同时对术后24小时、48小时功能锻炼时肌力评分记录并比较,并观察2组不良反应。VAS评分标准:0-10分,0分表示无痛;评分≤3分为轻微的疼痛,可以忍受;4-6分表示疼痛影响睡眠,但能忍受;7-10分表示剧痛强,无法忍受[2-3]。肌力评分标准为:完全无收缩记为0分;可收缩记为1分;不能抵抗重力记为2分;可抗重力但不抗阻力记为3分;可抗阻力记为4分;正常记为5分。
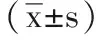
5 结果
5.1 2组术后各时段VAS评分对比:行髂筋膜腔隙阻滞的观察组,术后6小时、12小时、24小时及48小时VAS评分均低于股神经阻滞的对照组,比较具有统计学意义(P<0.05),具体数据见表1。
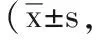
表1 2组术后各时段VAS评分比较分)
5.2 2组术后肌力评分对比:观察组术后24小时、48小时锻炼时肌力评分为(2.5±1.02)分、(4.2±1.3)分;对照组分别为(2.8±1.5)分、(4.6±2.2)分。2组比较无明显差异,不具有统计学意义(P>0.05)。
5.3 2组不良反应发生率对比:观察组40例患者中,术后1例出现恶心呕吐,2例出现低血压,未见其他不良反应,不良反应发生率为7.5%;对照组术后3例出现恶心呕吐、1例低血压、1例尿潴留,不良反应发生率为15.8%。观察组不良反应发生率明显低于对照组,比较具有统计学意义(P<0.05)。
讨 论
作为人体负重较大的复杂关节,髋关节手术创伤更大且术后疼痛更为明显。术后疼痛的原因在于:通过调节神经系统反应性,即外周及中枢敏感化2种机制进行调节,可促进损伤细胞炎性介质释放,将外周伤害感受器激发,增加伤害感受器初级感觉神经元传导敏感性。此外,传入伤害性刺激神经C纤维,并释放神经递质,作用于相应受体后会升高脊髓神经元兴奋性,将中枢敏感化形成,两者共同作用下形成痛觉过敏状态,降低损伤组织及周围组织痛阈值,从而将对伤害刺激的反应增加,使得术后大部分患者感觉到剧烈疼痛,严重降低生活质量。
人工髋关节置换术后,第2天就会出现新胶原组织,早期的功能锻炼非常有必要,可以避免发生关节粘连[4],要想顺利进行功能锻炼就必须做好镇痛,过去采用的镇痛类药物,长期应用后会出现一些不良反应,包括呼吸抑制、低血压、恶心呕如等等[5],而硬膜外镇痛也存在一些不良反应,比如硬膜外血肿、感染、尿潴留等,总体的镇痛效果及安全性不高[6]。此次研究结果也显示了观察组不良反应发生率为7.5%;对照组15.8%。观察组不良反应发生率明显低于对照组,比较具有统计学意义(P<0.05)。与以上报道基本一致。作为区域麻醉中的新技术,周围神经阻滞持续将局部麻醉药物注入,将伤害性刺激传导阻断,从而使疼痛减轻,还能将手术区域血流改善,因为阻断交感神经,将组织供氧提高,促使炎症反应减少[7]。行连续的股神经阻滞镇痛,膝关节内部、后部镇痛效果不理想,这是因为闭孔神经阻滞成功率较低,并且采用常规置管方式,容易出现导管开口偏离的情况,使阻滞不充分。而髂筋膜腔隙,前部是髂筋膜,后部是髂腰肌,是一个潜在的腔隙。超声引导下,能够清晰将阔筋膜、髂筋膜及髂腰肌间隙内血管、神经等分辨出来,从而更为准确在神经周围将导管置入,注射麻醉药物后,可在间隙内扩散,更好的发挥镇痛作用。虽然FICB镇痛操作简单,并发症发生率低,但孙华琴等人的研究显示[8],单次FICB镇痛时间并不长,为克服这一缺点,采用连续FICB技术,实现长时间的术后镇痛,FICB能否成功镇痛的关键在于髂筋膜腔隙内更为充分的扩散药物,而镇痛效果则取决于导管端的位置是否在髂筋膜腔隙内。此次通过超声引导穿刺针能够准确放置在髂筋膜腔隙内将导管前端,保证了药液得以在髂筋膜腔隙内充分扩散,从而提高了阻滞效果,减少了不良反应。有研究显示[8],容易出现毒性反应在注射大剂量布比卡因或者利多卡因后,由此,此次研究选用了罗哌卡因,低浓度用药,可以有效阻滞分离运动与感觉,从而在术后更快恢复运动功能,为尽早开展功能锻炼创造了条件。髂筋膜腔隙阻滞麻醉之所以能够在国内日趋广泛的采用,还与其并发症及不良反应低有关,此次并没有出现血管及神经损伤的病例,并且髂筋膜腔隙阻滞麻醉可扩张一侧下肢血管,从而将血供改善,避免出现血流动力学改变,从而减少了神经刺激仪的应用。此次,行髂筋膜腔隙阻滞的观察组,术后6小时、12小时、24小时及48小时VAS评分均低于股神经阻滞的对照组,比较具有统计学意义(P<0.05),且观察组术后不良反应发生明显低于对照组,比较具有统计学意义(P<0.05)。充分显示该阻滞方法的有效性及安全性。
综上所述,在超声引导下实施髂筋膜腔隙阻滞,神经阻滞效果完善,不仅可以安全有效地应用于髋关节置换术,也可以保持患者血流动力学的稳定,而且也能提供良好的术后镇痛,减少麻醉后并发症,值得进一步推广应用。
