强直性脊柱炎脊柱骨折的临床特点和手术治疗策略
2019-12-03蔡浩
蔡 浩
(广东省揭阳市中医院,广东 揭阳 522000)
强直性脊柱炎是一类与人类淋巴细胞抗原密切关联的自身免疫性疾病,通常由细菌感染(如肺炎克雷伯杆菌)引起。由于患者自身部分组织存在与细菌结构相近的抗原,免疫系统便无差别攻击自身组织,造成患者骶髂关节及脊柱广泛纤维化强直,后期则导致脊柱严重变形,活动受限,并累及周围组织器官。由于AS患者脊柱功能退化、骨性强直、椎体骨质疏松,这些病理学变化极易导致患者脊柱脆弱。在受到外力冲击时,较正常人更易出现脊柱骨折。据青岛市胶州中心医院姚大伟等人的调查研究显示,强直性脊柱炎患者出现脊柱骨折的概率是正常人的3.5倍。即使所受外力较小或是无外力作用的情况下,患者仍可能发生骨折现象。姚等人研究观察的26例患者中,有9例患者发生无外伤骨折,占样本数的34.6%。下文针对强直性脊柱炎发生骨折的临床症状及影像学特点展开研究,并分析手术治疗策略。
1 临床资料
本调查收集本院2015年1月1日-2017年12月31日32例强直性脊柱炎患者。其中男性23例,女性9例,年龄分布在21-65岁之间,以21-35岁青年男性居多。样本患者均具有AS典型“竹节椎”样病变,21例患者脊柱发生后凸、侧凸畸形病变。在32例患者中,有15例明确曾有外伤史,占总样本数的53.1%,有11例患者诊断发生脊柱骨折,占总样本数的34.4%。本次调查通过统计学方法分析AS患者脊柱骨折情况与性别、脊柱畸形及外伤情况的关系,得出脊柱骨折的危险性因素。综合患者影像学特点,汇总脊柱骨折类型的特点。
2 临床特点分析:将本院强直性脊柱炎骨折情况与性别、畸形情况、外伤史数据见表1。
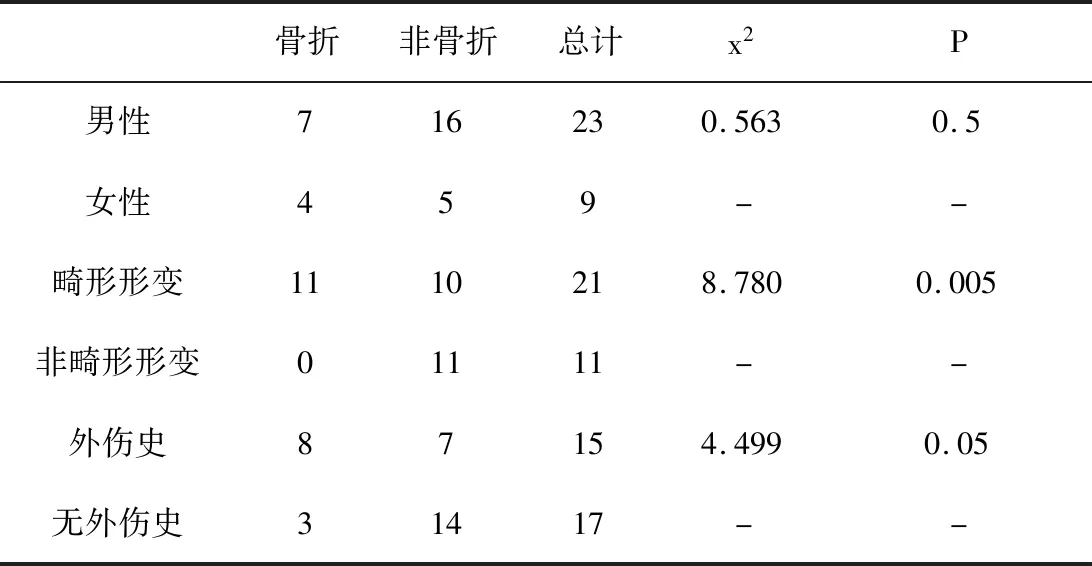
表1 本院强直性脊柱炎患者脊柱骨折分布情况统计表(例)
2.1 基本特点:强直性脊柱炎往往伴有骨质疏松症。临床上由于脊柱强直,周围韧带骨化,结缔组织纤维化等原因,容易错判为骨密度增高,忽略了其骨质疏松的本质。由于骨质的破坏,AS患者发生脊柱骨折的风险大大增加,即使极轻微的外力甚至无外力便可造成脊柱骨折。除此之外,患者脊柱关节相邻椎体间的广泛性硬化,常导致整个脊椎活动度降低,广泛僵直,形成类长骨结构,严重限制患者活动,并增大了患者骨折的发生风险。上述脊柱骨骼解剖学变化导致强直性脊柱炎患者的脊柱骨折大多表现在横贯骨化的椎间盘和脊柱后方结构处,并伴有前纵韧带断裂。由上表统计结果及卡方检验可知,强直性脊柱炎的骨折情况与患者性别无统计学关联(P>0.05)。患者脊柱的畸形形变与脊柱骨折呈现强相关,关联的概率约为99.5%(P<0.005)。其临床意义为,患者脊柱强直伴随椎体间骨化,导致脊柱对外力敏感且自身脆性增加,显著增加了脊柱骨折的风险。在外伤史方面,患者存在外伤史与骨折发生概率呈正相关(P<0.05),外伤造成脊柱稳定性降低,当发生强直性脊柱炎时,相比于未发生外伤的患者,更易发生脊柱骨折。综合来讲,当患者存在脊柱畸形或外伤史的情况下,其发生脊柱骨折的概率会显著增加。而同时存在该2项因素的患者为继发脊柱骨折的高危人群,应着重预防骨折的发生。
2.2 影像学检查:面向所有患者采取X线、MRI检查,部分患者加做CT检查。11例强直性脊柱炎脊柱骨折患者中从骨折部位分类以胸腰椎骨折为主,同时有少量颈椎骨折。其中颈椎骨折2例,其中上颈椎C2/3 节段1例,C5/6 间隙1例,胸腰椎骨折9例,区域集中于T10-L1节段。从骨折类型分类可分为剪力骨折、应力骨折两类和压缩骨折。在样本11例骨折中剪力骨折为2例,应力性骨折为9例。三柱贯通骨折为样本中最常见的骨折方式,此外散在多发压缩性骨折和椎间关节骨折等情况。由于AS患者椎间关节的融合,脊柱呈长骨状结构,脊柱骨折往往累及三柱,骨折线纵向走行。关节脱位是脊柱受外力的另一种改变,在强直性脊柱炎患者中,关节脱位的患者远远少于骨折,究其原因亦为椎间纤维化和融合。
3 非手术治疗方法:目前强直性脊柱炎的治疗以手术方法为主,非手术疗法仅适用于辅助治疗及身体状况无法承受手术方法的创伤等情况。据郑大一附院单铎等人的研究统计,约有46%的患者选择非手术治疗。非手术治疗主要以颈托保护和颈椎牵引为主要方式,以稳定骨折程度,减少神经症状,促使骨折的自然愈合为治疗目的,临床建议在能耐受手术的情况下,仅以非手术治疗作为辅助手段。
4 手术治疗手段:强直性脊柱炎不同于一般外伤性脊柱骨折,由于脊柱骨性强直、后凸畸形、骨质疏松等病理特点,AS脊柱骨折常表现出独特的临床特点:(1)损伤能量较小。在上文调查中,部分患者在无明显外力作用的时候即出现骨折症状。生活中的日常活动对脊柱的震荡即有可能造成骨折损伤。(2)损伤程度较重:由于脊柱强直长骨化,脊柱发生的骨折往往为三柱损伤,骨折线纵向走行,损伤范围较广。(3)常伴有脊髓损伤。据黄玉国等人的研究数据,AS脊柱骨折伴脊髓损伤的比例约为88.24%[10]。(4)多发于下颈椎和胸腰段。文章的研究数据显示,下颈椎骨折占AS脊柱骨折的70.59%。见表2。

表2 本院AS脊柱骨折患者病情分类及治疗情况统计表(例)
5 针对以上特点,临床对于颈椎骨折常采用前路固定、后路固定、前后路联合固定术3种手术方式。对于胸腰椎骨折常采用后路长节段固定术控制骨折程度并采取非手术方式辅助治疗。对于病变广泛者常进行截骨治疗,去除硬化,纤维化部位及假关节。近年来3D打印技术发展较快,临床上已出现应用该技术打印病变部位的填充材料的操作,为强直性脊柱炎骨折手术治疗的新思路。
5.1 颈椎骨骼手术治疗:(1)颈前路固定术。术中通常切除椎间盘或椎体并植骨融合钢板长节段固定,将上下两椎体用钢板加以固定,并在术后施加支撑装置直至骨性融合,观察术后融合情况。牵引后仍存在小关节绞锁时,则采用后方入路减压复位侧块螺钉固定术或前后联合入路。通过将后方小关节咬除后提拉棘突复位,并咬除后方黄韧带,避免对脊髓形成压迫。[7]该术可在颈椎椎间盘严重损伤时从前路切除损伤的椎间盘,恢复颈椎的支撑功能,避免患者体位变动损伤神经及心肺功能。同时,术中造口位置可相应缩短手术时间,减少出血。然而,该术会因为后位颈椎张力过大而导致固定失败。(2)颈后路固定术。后路固定是颈椎骨折常用的固定方式。从后路进行长节段固定,并采取自身松质骨植入切除处可为患者的颈部提供良好的力学支撑,同时减少手术并发症。但是对于严重骨质疏松的患者,颈后路固定术将应力集中于后部,易导致后期椎弓根螺钉的松动脱落,造成2次伤害。(3)颈前后路联合固定术。该术由前后2个方向同时对骨折脱位处的颈椎进行固定,针对颈椎椎体移位及前纵韧带断裂的病情,可均衡前后受力,稳固固定情况。然而该术操作较前2种方式较为繁琐,固定失败率较高,应谨慎采用。
5.2 胸腰椎手术治疗:胸腰椎手术一般采用单纯颈后路植骨融合固定术,其中剪力骨折及压缩骨折常采用单纯后外侧植骨,应力骨折常采用 360°植骨融合。剪力骨折又称新鲜骨折,多发于颈椎和胸腰段,易发生骨折断端滑脱。应力骨折又称假关节形成,常发生在胸腰段椎间盘水平。植骨融合及长节段固定为强直性脊柱炎胸腰段骨折最常用的手术操作方法,应联合采取从而保证骨折处牢固愈合。术者应视具体情况灵活选择入路部位及方向,确保对患者的组织损伤最小,固定不易脱落。
5.3 手术注意事项:由于病变部位接近中枢神经,手术操作极易损伤脊髓,对患者的机体功能产生不可逆的影响。故术中操作时应注意以下事项:(1)术前应全面评估患者心肺功能及肾功能,功能不全者应慎重手术。(2)术中患者体位应本着方便操作,减轻损伤的原则,既便于术者完成入路,又保护患者脊柱不受2次伤害,影响脊髓功能。(3)脑脊液广泛存在于脊髓中央管内,进行骨折植骨固定术时应谨慎操作,防止脑脊液漏出。(4)固定椎体时,应采用多点联合固定,减轻单个固定点的应力,防止钉棒松动脱落。(5)植骨时可利用3D打印技术,建立患者损伤椎段的三维形态,打印合适的替代骨段并植入。相关研究显示,利用3D打印技术辅助治疗强直性脊柱炎脊柱骨折可显著减少术中出血情况,缩短手术时间,使患者术后可以尽快恢复。
