气管憩室伴感染误诊为“急性化脓性甲状腺炎”1 例报道并文献复习
2019-11-29孙剑胡欣褚晓秋孙斌刘超
孙剑 胡欣 褚晓秋 孙斌 刘超
1靖江市中医院内分泌科 214504;2南京中医药大学附属中西医结合医院内分泌代谢病院区 210028
气管憩室是一种源于气管的良性病变,临床上多表现为突出于气管外的圆形或卵圆形含气囊腔。由于以往检查手段的欠缺,对于气管憩室的诊断存在诸多困扰。然而,随着多排螺旋CT( Multi-detector row spiral computed tomography,MDCT) 及三维重建技术的应用,其检出率得以显著提高。气管憩室可无症状或仅有轻微症状,而部分患者可出现吞咽困难、吞咽痛、颈部疼痛、声音嘶哑、咯血及呃逆等症状,合并感染者尤其明显。因此,需与化脓性甲状腺炎、喉囊肿、纵膈气肿、食管憩室等相鉴别。现报道南京中医药大学附属中西医结合医院内分泌科近期收治的1 例气管憩室患者,并对该病的诊断与治疗进行文献复习。
1 临床资料
患者,女,49 岁,因“右颈部疼痛伴发热4 d”于2018 年3 月26 日入院。患者4 d 前出现右颈部疼痛,伴发热,最高体温38.5℃,阵发性胸闷、干咳,无声音嘶哑、无呼吸困难、无吞咽障碍、无潮热盗汗,无胸痛咯血,外院以“上呼吸道感染”给予“依替米星、热毒宁”输液,症状无改善。收至南京中医药大学附属中西医结合医院门诊,查血常规示: 白细胞13.37 ×109/L,中性粒细胞比例71%; 红细胞沉降率未见异常,甲状腺功能5 项:甲状腺球蛋白抗体>500 U/ml,FT4、FT3、促甲状腺激素、甲状腺过氧化物酶抗体未见异常。甲状腺超声: ( 1) 甲状腺弥漫性改变,提示桥本甲状腺炎可能性大。( 2) 甲状腺右叶上极片状低回声(2.3 cm ×0.9 cm) ,亚急性甲状腺炎。(3) 甲状腺右叶下极低回声结节(2.14 cm ×1.63 cm) ,TI-RADS(2017 版美国放射学会甲状腺影像报告和数据系统) 分级4 级,内见气体样强回声,不排除继发感染,建议穿刺定性。门诊予超声引导下甲状腺右叶结节细针穿刺,抽出2 ml 囊液,取组织涂片送病理细胞学检查( 1 周后病理回报示大量急、慢性炎细胞) ,门诊以“急性化脓性甲状腺炎”收治入院。患者7 年前因“亚急性甲状腺炎”行“地塞米松”局部治疗。次年因“甲状腺功能减退症”给予“左旋甲状腺素片( 优甲乐) 每日100 μg”治疗。
查体:体温:36.9℃,双侧甲状腺未及肿大,右侧颈前区压痛,心、肺、腹查体未见异常。
入科后予“盐酸莫西沙星氯化钠注射液( 拜复乐) ”抗感染。次日复查甲状腺超声: ( 1) 甲状腺两叶弥漫性病变。(2) 甲状腺右叶下极包膜外相当于颈部6 区见低回声团块,考虑炎性包块( 团块左侧缘似与气管相通,中央见气体充填) 。行颈部CT示:双侧甲状腺密度减低; 右叶下极小结节,考虑甲状腺癌可能,建议增强扫描;气管右侧后方至上纵膈高密度伴游离气体,考虑感染( 图1) 。颈部MRI示:气管右侧厚壁空腔病变,与气管后壁结合紧密,考虑气管憩室伴感染可能性大( 图2) 。
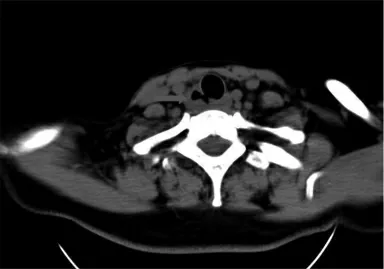
图1 患者颈部CT 结果
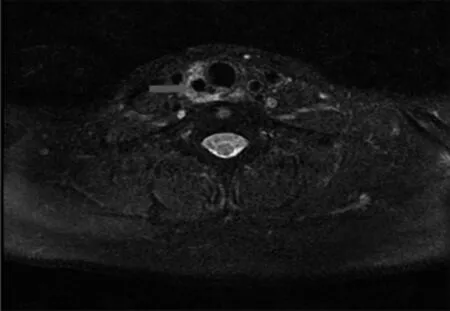
图2 患者颈部MRI 结果
据此,以“气管憩室伴感染”转至外院门诊,给予“注射用头孢唑肟钠( 益保世灵) ”抗感染及口服药物止咳治疗1 周,咳嗽缓解。1 个月后患者复查颈部MRI 提示气管后壁右侧厚壁空腔病变,较前变大( 图3) 。于外院耳鼻喉科行“颈部探查+颈部包块切除+甲状腺包块切除术”,术后常规病理回报( 右颈部囊性包块) : 囊壁样组织一枚,大小1.8 cm×1.0 cm×0.3 cm,壁厚0.1 ~0.2 cm,囊内见少量灰白豆渣样物。检查结论( 右颈部囊性包块) : 送检纤维囊壁组织,被覆纤毛柱状上皮腔,符合气管源性囊肿。术后病理诊断:气管憩室。随访至今,患者临床症状消失。
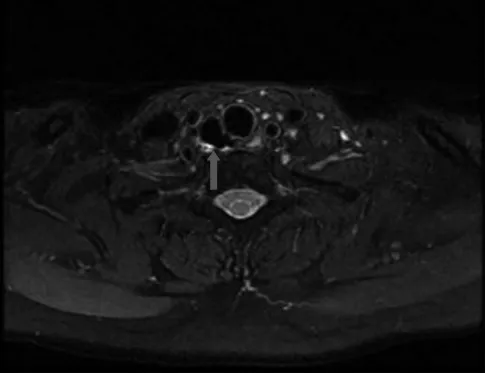
图3 患者复查颈部MRI 结果
2 讨论
1838 年,气管憩室由Rikitansky 首次发现[1]。随着薄层MDCT 的广泛应用,关于气管憩室的报道和研究日趋增多,其患病率上升至2% ~4%[2]。气管憩室是指位于气管旁与其交通的良性气囊样病变。根据起源部位、形态特征及组织学结构等差异,气管憩室可分为先天性与后天性[3]。先天性气管憩室可见于任何部位,而后天性气管憩室多位于胸廓入口处气管右后侧。绝大多数憩室直径为1 ~25 mm,且多为单发,随着憩室体积的增大,其结构可呈多腔室。
先天性气管憩室多是由气管后壁发育时内胚层分化缺陷或胎龄第6 周时气管软骨发育异常所致[4]。先天性憩室体积通常较小,与气管壁相通,其组成主要包括气管壁、平滑肌及柱状上皮。后天性气管憩室则多见于成年人,其多被认为是气管壁薄弱部位长期在气管内高压作用下形成的局限性囊袋状腔室,其直径多在1 ~25 mm,内壁由柱状纤毛上皮组成,少数黏液腺与气管有一个或多个狭小管道相通,囊壁缺乏典型平滑肌及软骨。后天性常见于慢性肺疾病的患者,长期咳嗽引起胸腔及气管内压力增高,气管壁薄弱处易于形成黏膜及黏液腺疝,其可能持续进展而形成憩室。鉴于主动脉弓及食管对气管后壁左侧的支撑保护,约98.5%的气管憩室位于胸廓入口的第1 至第2 胸椎平面气管右后壁[5]。气管憩室形态可为类圆形、不规则形、小泡状、蜂窝状及分叶状。憩室内多为气体,少数内有液体及气液平;壁厚薄差异较大,绝大多数壁菲薄,外缘光整,周边多有脂肪间隙,壁内缘光整或不整,可有皱褶样结构或分隔状改变,此特异性结构对鉴别诊断具有重要价值[6]。
气管憩室一般可无症状或仅有轻微临床症状,大部分于体检或诊治其他疾病时意外发现。部分患者由于憩室内痰液潴留,可造成慢性误吸和反复感染,出现类似气管支气管慢性炎性反应的呼吸道非特异性症状,或憩室压迫局部周围组织所导致的相关症状,如咳嗽、咳痰、咯血、呃逆、颈部疼痛、呼吸窘迫与吞咽困难等[7]。憩室压迫迷走神经可导致迷走神经刺激,压迫喉返神经可导致发音障碍或声音嘶哑,同时增加了气管插管的难度[8]。由于气管憩室症状及体征的非特异性及隐匿性,气管憩室的诊断主要依赖影像学检查。随着MDCT的广泛应用,利用三维重建技术,开展多维CT 重组( MPR) 、最小密度投影( minMIP) 、容积再现( VR) 、仿真内镜( CTVE) 等图像处理技术,能立体呈现气管内外结构及解剖异常,病变的整体性及直观性相对较好,尤其是能显示极为细小的交通管,对气管憩室的诊断及鉴别诊断有重要价值。源于气管旁的含气空腔,腔内多呈分隔状、蜂窝状或皱褶样结构,则高度提示气管憩室。若合并感染时可有液体或出现液平面。气管与囊腔间的细小通道可成为确诊依据。因多数气管憩室开口隐蔽或交通细管纤维化,纤维支气管镜单独诊断阳性率较低,但可辅助MDCT 进一步确诊。
气管憩室需与以下疾病相鉴别: 咽囊肿、喉囊肿、咽食管憩室、肺尖疝、纵膈气肿、支气管囊肿、以及气管支气管巨大症等鉴别。喉、咽囊肿因其部位较高,通过喉镜、胃镜及纤支镜等检查,易于鉴别( 表1) 。
(1) 咽食管憩室:是少见的咽部良性病变,为食管壁局部发育薄弱,食物通过食管腔时,管壁或全层局限性膨出,形成覆盖上皮的囊袋样腔隙。其内常有食物残渣与少量气体,可见气液平,憩室开口平面可见相应食管壁局部不连续。食管钡剂造影可帮助鉴别。(2) 肺尖疝:当希氏筋膜先天性薄弱、缺如或并发其他解剖异常时,由于外伤或胸压突然增高,肺尖组织通过薄弱点膨出于颈部,形成肺尖疝,又称颈疝、肺尖膨出征。CT 上其内可见肺纹理与胸腔内肺组织相连,多数不难鉴别。( 3) 纵隔气肿: 表现为纵膈内的条片状或串珠状气体影,通常多发,不形成囊袋状影像[9]。一般有胸部或颈部外伤史伴明显咳嗽、胸痛等症状。(4) 支气管囊肿: 常发生于纵隔气管叉旁的类圆形囊性密度影,病灶内通常是液体密度影,而气管憩室内为气体密度,与气管间有细交通管连接,内壁有皱襞样结构及分隔状改变。( 5) 气管支气管巨大症:又称Mounier-Kuhn综合征,是气管主支气管壁弹力纤维和平滑肌的先天性发育不良,为常染色体隐性遗传性疾病。憩室开口宽大,可起源于气管、支气管的任意薄弱位置,可合并气管支气管增宽、慢性支气管炎或支气管扩张。
对于无症状气管憩室患者,定期随访观察,无需特殊治疗。有症状者可予抗炎、化痰、体位引流等保守治疗。压迫症状严重或合并反复支气管炎者可采取手术治疗。治疗方式的选择取决于患者的身体状况、年龄及临床症状。老年患者多推荐保守治疗,儿童及青壮年者则建议积极治疗,如经颈、胸或内镜下手术、电凝、激光等方式[10]。手术疗效最为满意,术后呼吸道和压迫症状可明显减轻或完全缓解。
该病例报道的患者为中年女性,以“颈部疼痛、发热”为主症,时有干咳,无鼻塞、流涕,无胸痛、咯血,无呼吸困难、吞咽障碍、声音嘶哑,无恶心、呕吐,由于其临床症状不典型,极易被多数医生诊断为“上呼吸道感染”,继而采取抗炎治疗后效果欠佳。随后,患者因颈部右侧疼痛明显加剧,既往有“亚急性甲状腺炎”病史,遂至内分泌专科就诊,行甲状腺B 超提示甲状腺右叶上极片状低回声,亚急性甲状腺炎甲状腺右叶下极低回声结节,内见气体样强回声,不排除继发感染。由于病灶内可见气体样强回声,结合患者症状、病程、病灶的部位及形态,须完善CT 或MRI 等相关影像学检查以进一步排查病因,必要时可行超声引导下细针穿刺以明确病理诊断。随着影像学检查的逐步深入,根据患者临床表现、B超、颈部CT 及MRI,病理回报提示大量急、慢性炎细胞,故该病灶考虑诊断为“气管憩室”。多数情况下,症状性气管憩室者经抗炎、化痰、体位引流等保守治疗后,相应症状可明显缓解。但该患者1 个月后复查MRI 提示憩室较前增大,遂采取“颈部探查+颈部包块切除+甲状腺包块切除术”,术后常规病理回报示符合气管源性囊肿。术后病理诊断: 气管憩室。此外,该病例于专科门诊诊治过程中误诊为“急性化脓性甲状腺炎”,主要是由于急性化脓性甲状腺炎临床特征极易于与气管憩室所混淆,尤其在甲状腺B 超、CT 等影像学检查方面。迄今,尚未有关于“急性化脓性甲状腺炎”误诊为“气管憩室”的报道。究其原因,主要是由于B 超下气管憩室与甲状腺包膜界限不清,气管憩室的症状及体征缺乏特异性,临床诊疗思维过于局限与僵化。所以,对于包含气体或液体的囊性病灶须警惕气管憩室的可能,以便进一步完善CT 或MRI 等相关影像学检查,避免误诊,贻误病情。
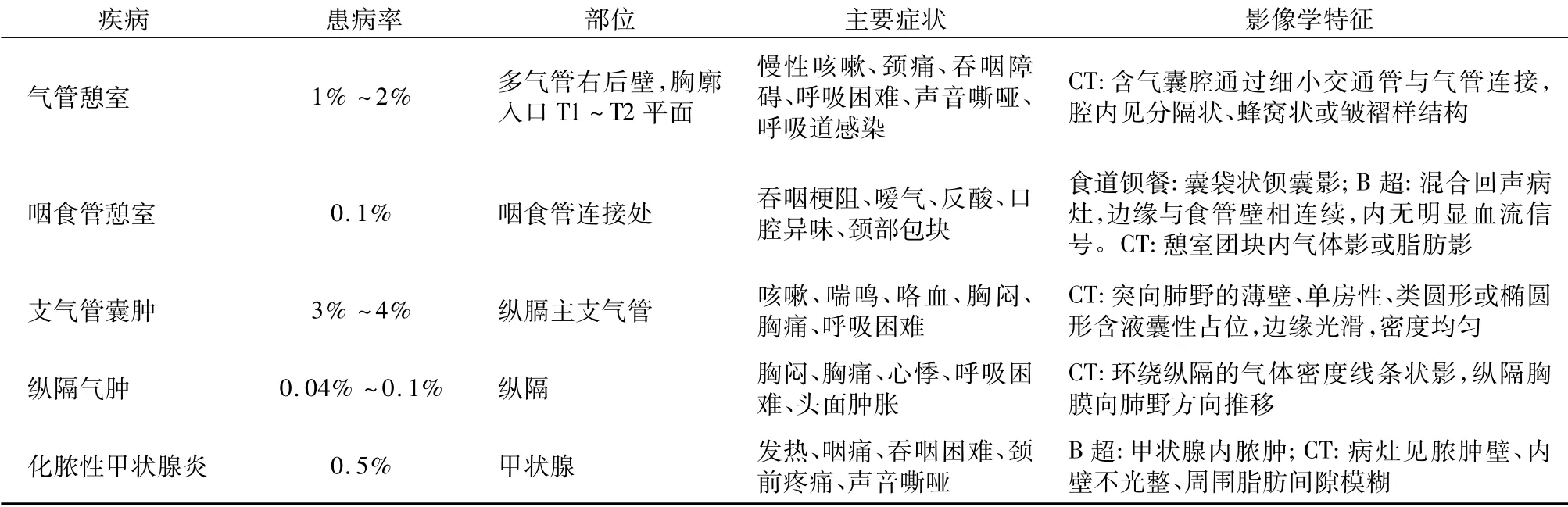
表1 气管憩室的鉴别诊断
综上所述,气管憩室是多种原因导致气管壁局部向外膨出形成的圆形或不规则腔隙状含气空腔影,多位于胸廓入口平面气管旁。临床可分为先天性和后天性两种类型。诊断主要依靠CT、纤维支气管镜及手术病理等。气管憩室一般无症状或症状轻微,可不予干预。对于反复感染或出现吞咽障碍、呼吸困难、声音嘶哑等压迫症状的患者,可采用抗炎、体位引流及憩室修补术。临床医师需提高对该病的认识,注意与化脓性甲状腺炎、食管憩室、纵膈气肿、支气管囊肿等相鉴别。
