镇静行为量表在先心术后机械通气患儿评估中的适用性研究
2019-11-28龚晔敏罗雯懿孙霁雯
龚晔敏,夏 琳,罗雯懿,孙霁雯,陈 琳
(上海交通大学医学院附属上海儿童医学中心,上海 200127)
先天性心脏病,简称先心病,其手术通常采用体外循环技术,为促进氧合、减轻心肺功能负担、保证重要组织和器官的供氧,患儿术后常规接受呼吸机治疗[1]。为保证呼吸机的人机协调,缓解术后伤口疼痛,减少重症监护室中频繁操作带给患儿的焦虑与不适,镇静治疗已成为先心术后重症医疗与护理中不可缺少的一部分[2-4]。由于儿科患儿的生理特殊性,目前临床使用的各类常用主观评估量表多存在患儿年龄限制、患儿是否机械通气、评估耗时等局限性。本研究以目前儿科主观评估最常用且被欧洲儿童、新生儿重症监护协会最新的儿童镇静、镇痛、戒断及谵妄指南[5]推荐使用的舒适行为量表(Comfort Behavior Scale,CBS)[6]为标准,评价镇静行为量表(State Behavior Scale,SBS)[7]在先心术后机械通气患儿镇静评估的临床适用性。现报道如下。
1 量表简介
1.1 效标量表 校标量表采用舒适行为量表(Comfort Behavior Scale,CBS),该量表由Van等在2005年修改完成[6],适用于 0~16 岁患儿[5],包括 6 项指标:警觉性、平静/躁动、呼吸反应、肢体运动、肌张力、面部张力。每项1~5分,总分6~30分,评分≤10分为镇静过深,11~22分为镇静适度,≥23分为镇静不足。评定者间信度0.82~0.85,Cronbach's α 系数为 0.869~0.873[8]。
1.2 SBS量表 镇静行为量表 (State Behavior Scale,SBS)由波士顿儿童医院于2006年发布,指南推荐适用年龄 6周~6岁[5],通过与量表原作者 Martha A.Q.Curley沟通后确认可适用于0~18岁患儿。通过对自主呼吸、咳嗽反射、外界刺激反应、对照顾者关注度、对照顾者操作的反应及体位改变6个方面的反应综合评估,评分从-3~+2分,-3分表示对刺激无反应,-2分表示对伤害性刺激有回应,-1分表示对温和触摸或声音有回应,0分表示醒着并能被安抚,1分表示焦躁并无法被安抚,2分表示焦虑不安。评定者间信度为0.723[9]。
2 量表评价方法
2.1 量表评估对象 采用方便抽样法,选取收治于本院先心病术后行机械通气的患儿,呼吸机模式为同步间歇指令通气(SIMV)+压力调节容量控制模式。纳入标准:年龄1个月~16岁,返回心胸外科监护室>2 h,存在自主呼吸,采用标准化术后镇痛方案(舒芬太尼+托烷司琼)。因部分患儿存在肌张力、面部张力、对外界反应等多个项目无法评估,无法使用主观量表进行镇静评估故予以排除。排除标准:早产儿矫正月龄<1个月,足月小样儿;肌张力、神经系统异常;持续使用肌松药物;循环、病情不稳定,血压低于正常低限或临床要求低限10%,严重心律失常,处于抢救状态。
2.2 量表评定者间信度评价 2017年10—11月,进行SBS量表评定者间信度数据采集,固定两名课题研究者作为资料收集者,同时分别独立对同1例患儿使用SBS量表进行镇静深度评估。固定数据收集时间点为 14:00、16:00、18:00。 数据收集前进行患儿条码标记并编号,该患儿镇静数据收集完成后统一进行基本信息收集。
2.3 量表一致性评价及评估界值确定 采用受试者工作特征曲线 (receiver operating characteristic curve,ROC)对CBS和SBS两个量表测试结果的一致性进行评价。比较两个量表的评估花费时间、镇静程度分层情况,并以CBS评分≤10为阳性事件确定SBS的评估界值。2017年12月—2018年4月,由两名研究小组成员作为资料收集者,1名使用CBS量表评分,1名使用SBS量表;同时分别独立对相同的患儿进行镇静深度评估,每次评估时使用手机秒表计时。数据收集前进行患儿条码标记并编号,该患儿镇静数据收集完成后统一进行基本信息收集。
2.4 资料收集及研究终止标准 收集资料内容包括患儿住院号、年龄、性别、体重、诊断、手术名称、患儿返回ICU时间。镇静数据收集观察过程中患儿出现以下情况即终止研究:患儿拔除气管插管;患儿使用肌松药物;患儿病情发生变化(低血压、严重心律失常)或需要抢救。
2.5 统计学方法 采用SPSS 22.0软件进行统计分析。应用组内相关系数 (intraclass correlation coefficient,ICC)分析SBS的评定者间信度;单因素方差分析CBS与SBS之间花费时间差距;以CBS≤10为阳性事件分别对SBS进行ROC曲线分析,确定SBS量表的临界值;χ2检验分析CBS与SBS之间的相关性,以95%CI为精度。
3 结果
3.1 SBS评定者间信度 2017年10月—2018年4月收治于本院先心病术后行机械通气的患儿44例,男24例,女 20例;年龄 2 个月~9岁;体重 3.7~39.4 kg;手术类型:根治术42例,减状术2例。镇静评估共63次,进行同测信度检验。测评者A评分为(-1.41±1.51)分,测评者B评分为(-1.37±1.52)分,同测信度ICC为0.955(P<0.001),95%CI为 0.925~0.972。
3.2 量表一致性及评估界值 以2017年12月—2018年4月收治于本院先心病术后行机械通气的140例患儿为研究对象。其中,男83例,女57例,年龄36 d~10岁,体质量3.3~39.4 kg;手术类型:根治术133例,减状术7例。因病情改变、提早拔管、使用肌松药物等情况影响,最终共收集镇静数据226次。
3.2.1 量表评估花费时间评价 CBS量表评估耗时(112.0± 10.3)s,SBS量表评估耗时 (11.6 ± 1.9)s,单因素分析结果 t=113.220,P<0.001, 表明 CBS 量表较SBS量表在临床操作中需要花费更多时间。
3.2.2 ROC曲线分析 以评定者A的CBS评分≤10为阳性事件分别对评定者B的SBS评分进行ROC曲线分析,见图1。曲线下面积为0.869,标准误=0.024,95%CI为 0.822~0.915。 曲线坐标,见表 1。 通过曲线坐标根据约登指数求最佳临界值,探索镇静适度与镇静过深的临界值为-1,灵敏度为0.922,1-特异度为0.316。
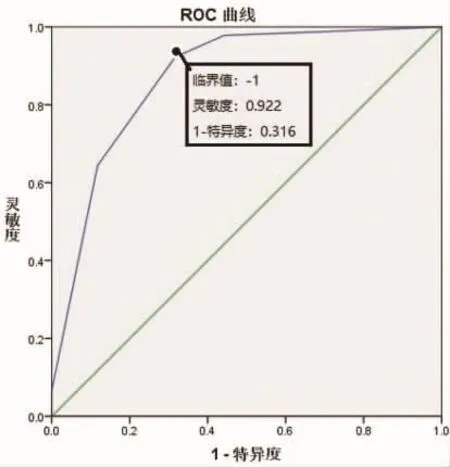
图1 ROC曲线分析

表1 曲线坐标
3.2.3 两个量表镇静深度分层比较 见表2。

表2 两个量表镇静深度分层比较 (N=226)
4 讨论
4.1 心胸外科镇静评估工具的重要性 先心术后有效的镇静与镇痛可降低患儿对于手术创伤和疼痛引起的应激反应,也可以协调人机同步,维持血流动力学稳定[10],因此,适度镇静是小儿先心术后监护的重要组成部分。研究显示[11],目前66.6%的儿科心脏监护室依靠临床护理人员的经验判断患儿镇静深度。本研究发现,60.2%~67.3%的术日患儿处于镇静过深的状态,与相关研究一致[12],该现象主要由于镇静过深较镇静不足更具有隐蔽性,不易被临床发现,导致临床患儿易出现镇静过深的状态,因此,如何准确判断镇静深度更依赖于具有良好信、效度的镇静评估工具及正确使用。
4.2 SBS镇静评估量表的评价
4.2.1 SBS镇静评估可信度高 儿科患儿因为不同年龄段的生长发育,理解表达不同导致各类主观镇静评定量表存在局限,大部分量表设置最初仅限定适用于部分年龄患儿。本研究中,SBS量表的评定者间信度为ICC=0.955,P<0.01, 证实了在 1个月~16岁患儿中,不同的评定者使用SBS量表具有良好的一致性;较指南推荐6周~6岁的范围更大,几乎覆盖所有年龄段患儿。
4.2.2 SBS对镇静深度的评估可靠 国内外大量研究[8,13-14]证实,CBS量表在评估儿科重症镇静,尤其是在机械通气患儿上具有良好的信效度,但因其评估繁复,花费耗时导致临床护理工作负担加重且无法做到实时评估。因此,CBS量表仅仅被广泛用于镇静科研及与客观镇静指标如脑电描记术等[15]对比研究,而无法深入至临床实际工作。本研究证实,SBS对于镇静过深的评估上有较好的敏感度(0.922),在与CBS量表进行患儿镇静状态比对中χ2=2.874,P=0.238,表明SBS量表可以可靠地评估出患儿的镇静深度。因此,SBS量表可以作为先心术后机械辅助通气患儿可靠的镇静评估工具。
4.2.3 SBS镇静评估耗时短且便于反复评估 研究显示[16],在已经提供成人镇静评估金标准的成人重症监护室中,镇静量表的使用率仅为60%左右,主要原因可能为担心加重临床工作量及未进行规范化培训。因此,评估快速、易于反复评估是实际临床应用的关键因素之一。研究发现,CBS量表平均耗时(112.0±10.3)s,SBS量表评估平均耗时(11.6±1.9)s,数据分析证实,用时存在显著差异。因此,SBS量表临床实际操作速度更快,较CBS量表对医护工作量的影响更小[17-19]。
5 小结
适度镇静是小儿先心术后监护的重要组成部分[20]。SBS量表适合先心术后机械通气患儿的镇静评估,值得临床推广应用。
