胆囊后三角入路腹腔镜手术治疗急性胆囊炎的临床观察
2019-11-26刘明辉
刘明辉
河南省范县人民医院普外科 457500
急性胆囊炎为肝胆外科常见多发急腹症,发病率居腹部外科急症第二位,仅次于急性阑尾炎,且近年有上升趋势,若未及时治疗可引发胆囊穿孔、胆囊坏疽、腹膜炎等严重并发症,对患者生命安全造成极大威胁[1-2]。随着微创医学的迅猛发展,腹腔镜手术被越来越多的应用于急性胆囊炎等胆道疾病治疗中,并取得显著效果,但该术式仍是一种侵入性手术操作,术中稍有不慎极有可能损伤患者胆道,增加术后并发症发生率。有文献资料显示经胆囊后三角入路进行腹腔镜胆囊切除术,可规避对患者胆道的损伤,改善预后[3]。基于此本文自胆囊后三角入路实施腹腔镜胆囊切除术,探讨其手术效果及对术后并发症的影响,现将结果报道如下。
1 对象与方法
1.1 观察对象 选取我院2016年9月—2018年4月收治的91例急性胆囊炎患者,依据手术路径不同分组,对照组45例,女20例,男25例;年龄30~65岁,平均年龄(47.80±6.20)岁;其中急性坏疽性胆囊炎7例,急性单纯性胆囊炎24例,急性化脓性胆囊炎14例。观察组46例,女20例,男26例;年龄32~66岁,平均年龄(48.90±6.61)岁;其中急性坏疽性胆囊炎8例,急性单纯性胆囊炎23例,急性化脓性胆囊炎15例。比较两组一般资料,差异无统计学意义(P>0.05)。本研究符合《世界医学会赫尔辛基宣言》中相关要求。
1.2 选择标准 (1)纳入标准:与《外科学》中急性胆囊炎诊断标准相符合[4];均无凝血机制障碍;知晓本研究并自愿签署知情同意书。(2)排除标准:慢性胆囊炎急性发作者;存在严重精神疾患或认知障碍者;合并急性胆管炎或胆源性胰腺炎;恶性肿瘤患者;哺乳期或孕期女性;心、脑、肺等重要脏器功能不全者;合并传染性疾患;有既往上腹部手术史者。
1.3 方法 对照组行经前三角入路实施腹腔镜手术:进行气管插管,全身麻醉,取仰卧位,建立人工气腹,维持在12~13mmHg(1mmHg=0.133kPa)气腹压,自脐部置入腹腔镜,观察有无胆囊粘连,采用四孔法,将器械放入三角部位,对胆囊进行分离,自前三角部位入路至胆囊,胆囊管与胆囊动脉准确分离后,将胆囊管夹闭切断,对胆囊予以切除剥离。观察组行经胆囊后三角入路进行腹腔镜手术:气管插管,全身麻醉,行仰卧位,建立人工气腹后自脐部置入腹腔镜,观察胆囊及其周围粘连情况,采用四孔法置入操作器械,对胆囊后三角予以解剖(使胆囊三角部位分离),经胆囊后三角入路紧贴壶腹后壁将胆囊浆膜层打开,对胆囊后三角予以分离、解剖,自胆囊后三角处入路确认分离胆囊动脉及胆囊管,夹闭切断胆囊管,切除剥离胆囊。
1.4 观察指标 (1)手术时间、术中出血量、肠道功能复常时间及住院时间。(2)并发症(胆汁漏、胆管损伤、感染)。(3)以消化病生存质量指数(GLQI)评价比较两组术前及出院时生活质量,总分144分,得分越高则生活质量越好[5]。

2 结果
2.1 手术情况 观察组术中出血量少于对照组,手术时间、肠道功能复常时间及住院时间短于对照组(P<0.05)。见表1。
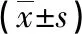
表1 两组手术情况对比
2.2 并发症 观察组并发症发生率(4.35%)低于对照组(20.00%)(P<0.05)。见表2。

表2 两组并发症发生情况对比[n(%)]
注:两组并发症的发生率比较,χ2=5.244,P=0.022。
2.3 GLQI评分 术前两组GLQI评分比较,差异无统计学意义(P>0.05);出院时与对照组比较,观察组GLQI评分较高(P<0.05)。见表3。

表3 两组GLQI评分对比分)
3 讨论
急性胆囊炎是一种发病率较高的胆道系统疾病,具有起病急、病情进展迅速等特点,短时间内患者即会出现脱水、休克,一旦确诊需及时进行手术治疗。腹腔镜胆囊切除术以其创伤小、术中出血少、预后效果好、美容效果好等优势成为目前临床治疗急性胆囊炎标准手术术式,无须开腹即可消除炎症,改善患者上腹部疼痛等症状;但该术式对术者要求高,且术中易受患者胆囊三角粘连、水肿等影响而损伤其胆管,影响患者预后恢复[6-7]。
合理的手术路径及术者对胆囊三角解剖结构的熟悉度为规避胆道损伤的关键。既往临床进行腹腔镜胆囊切除术时多先解剖胆囊前三角,结扎胆囊动静脉,而后解剖胆囊管,再结扎,这种方式不仅会增加误伤患者胆囊动脉、引发出血率,且会因结构不清而误伤患者胆管,增加并发症发生风险[8]。而经胆囊后三角入路实施手术可清晰暴露患者三角内解剖结构,有效避开患者胆囊前三角内各组织结构,避免损伤胆管,相比于前三角入路该路径具有以下优势:(1)解剖结构相对宽大,紧贴浆膜下,不影响胆囊动脉,当胆囊三角因炎症消失或变形时,后三角不变形或仅有轻微变形,且后三角组织较为疏松,更易于分离;(2)通过解剖胆囊后三角可将患者壶腹与胆囊管的关系清晰显示,为术中处理胆囊管提供便利,规避胆道损伤等并发症发生;(3)对于粘连严重、炎症明显的患者采用前三角入路往往因无法明确胆囊的确切标志而无法解剖。此类胆囊炎患者胆囊壶腹膨大部多突向外下,自胆囊后三角入路,标志清晰而恒定,即使是三角区脂肪堆积或粘连严重者亦可通过辨认壶腹进入后三角,避免损伤周围正常组织。本文发现观察组术中出血量少于对照组,手术时间、肠道功能复常时间及住院时间短于对照组,并发症发生率低于对照组(P<0.05),说明采用胆囊后三角入路实施腹腔镜胆囊切除术,有助于减少急性胆囊炎患者术中出血量,缩短手术时间,且术后并发症少,可缩短肠道功能复常时间,促进患者早日出院。同时本文发现观察组出院时GLQI评分高于对照组(P<0.05),可见给予急性胆囊炎患者胆囊后三角入路腹腔镜手术,可改善患者生活质量。此外笔者有如下体会:(1)自胆囊后三角入路实施手术进行游离时需遵循“宁伤胆不伤管”的原则,紧靠胆囊壶腹部进行钝性分离;(2)术中一旦顺行分离有难度则及时改为逆行法切除胆囊;(3)若遇三角区异常管道,在正确辨认结构前严禁切断或电凝,最大限度规避血管及胆管损伤。
综上可知,经胆囊后三角入路腹腔镜手术应用于急性胆囊炎患者,效果显著,主要体现在手术时间短、术中出血少、术后并发症少及术后肠道功能恢复快、生活质量提高方面,且可缩短患者住院时间,值得临床推广应用。
