脑动脉瘤颈部直径对支架辅助弹簧圈栓塞术后进行性脑血管闭塞发生的预测价值
2019-11-21马肃李涵
马肃 李涵
大多数脑动脉瘤患者主要通过传统的弹簧圈栓塞术进行动脉瘤栓塞治疗,但是对于宽颈动脉瘤或形状复杂的脑动脉瘤而言,传统的弹簧圈栓塞治疗效果不佳,治愈率较低,术后复发率较高[1]。目前,宽颈动脉瘤或形状复杂的动脉瘤主要依赖于自膨式支架辅助弹簧圈栓塞技术进行栓塞治疗[2-3]。尽管自膨式支架辅助弹簧圈栓塞技术难以在术中即刻造影中达到完全栓塞的效果,但动脉瘤内不完全性闭塞的残余间隙常在术后发生自发性闭塞,称为进行性脑血管闭塞[4-5]。目前针对影响支架辅助弹簧圈栓塞术后进行性脑血管闭塞相关因素的研究较少。因此本研究主要探讨在支架辅助弹簧圈术后影响脑动脉瘤进行性脑血管闭塞的相关预测因素。
1 对象与方法
1.1 对象
回顾性连续纳入2012年1月至2015年12月于榆林市第一医院神经外科进行支架辅助弹簧圈栓塞治疗且经术中即刻血管造影提示为不完全性闭塞的92例脑动脉瘤患者,其中男27例,女65例;年龄49~83岁,平均(63±17)岁;高血压病22例,糖尿病14例,脑血管病16例,心力衰竭13例,高脂血症11例,吸烟29例;动脉瘤最大直径2.7~14.2 mm,平均(7.5±3.1) mm;动脉瘤颈部直径2.3~8.7 mm,平均(5.2±1.3) mm;顶颈比0.84~1.92,平均(1.46±0.55);动脉瘤性质:侧壁/分支66/26例,球形/椭圆形47/45例,破裂/未破裂84/8例;动脉瘤位置:前循环77例(颈内动脉海绵窦段5例,颈内动脉眼动脉段3例,颈内动脉床突上段40例,大脑中动脉2例,前交通动脉7例,后交通动脉20例), 后循环15例(基底动脉顶端12例,基底动脉干1例,小脑后下动脉2例)。本研究方案经本院医学伦理委员会审核批准。
1.2 纳入与排除标准
纳入标准:(1)年龄≥18周岁;(2)经头部CT或MRI确诊脑动脉瘤;(3)接受支架辅助弹簧圈栓塞治疗;(4)术中即刻血管造影提示为不完全性闭塞。排除标准:(1)术前影像学资料不全;(2)术中即刻血管造影提示栓塞完全;(3)术后失访。
1.3 资料收集
收集所有脑动脉瘤患者的一般临床资料,包括年龄、性别、病史(如高血压病、糖尿病、心力衰竭、高脂血症、吸烟等)等;术前脑动脉瘤特征,包括脑动脉瘤大小(脑动脉瘤最大直径、颈部直径、顶颈比)、脑动脉瘤性质(侧壁或分支型、球形或椭圆形、动脉瘤破裂或未破裂)、脑动脉瘤位置(前循环或后循环,以及所在脑动脉名称);支架置入情况、术中即刻和术后6个月随访的全脑血管造影结果等临床资料。
高血压病诊断标准根据《2010年中国高血压防治指南》[6]:非同日3次测量血压均值,收缩压≥140 mmHg和(或)舒张压≥9 0 mmHg。糖尿病诊断根据《中国2型糖尿病防治指南(2017年版)》[7]:典型糖尿病症状(多饮、多尿、多食、体质量下降)并随机血糖≥11.1 mmol/L或空腹血糖≥7.0 mmol/L或葡萄糖负荷后2 h血糖检测≥11.1 mmol/L,无糖尿病症状者需复查确认。心力衰竭诊断根据《2014年中国心力衰竭指南》[8]:左心室射血分数<40%。高脂血症诊断根据《中国成人血脂血脂异常防治指南(2016年修订版)》[9]:血清总胆固醇≥5.72 mmol/L和(或)低密度脂蛋白胆固醇≥3.65 mmol/L和(或)三酰甘油≥1.7 mmol/L和(或)高密度脂蛋白胆固醇≤0.91 mmol/l。脑血管病诊断依据头部CT或MR检查确诊卒中病史。吸烟诊断依据抽烟≥10支/d且持续6个月以上。
1.4 支架辅助弹簧圈栓塞术
对动脉瘤颈部宽度>4 mm、顶颈比<2或无法采用传统弹簧圈栓塞术的复杂形状的脑动脉瘤患者采取支架辅助弹簧圈栓塞术。所有患者在术前 7 d起服用阿司匹林100 mg(1次/d)和氯吡格雷75 mg(1次/d)。术中于双平面造影系统和三维旋转造影系统引导下进行全身麻醉下的支架辅助弹簧圈栓塞术,具体为:静脉注射4 000~5 000 IU的肝素以维持患者的活化凝血时间在200~300 s;经股动脉鞘穿刺将直径7 F的导管(波士顿科学国际公司,美国)送入颈动脉内并将另一支直径为6 F的导管送入椎动脉内。随后根据脑动脉瘤颈部直径和载瘤动脉最大直径来置入并释放尺寸、长度合适的Neuroform支架(波士顿科学国际公司,美国),并保证支架覆盖脑动脉瘤颈部远端和近端之间至少5 mm以上的动脉壁。Neuorform支架置入后经影像学导航将微导管送入动脉瘤腔内,利用裸铂弹簧圈(波士顿科学国际公司,美国)进行栓塞治疗,栓塞至无法置入弹簧圈为止。
1.5 血管造影检查
利用双平面造影系统和三维旋转造影系统采集患者多维度的血管造影图像,并通过Raymond分级标准[10]对所有患者的血管造影结果进行分级评估:(1)完全闭塞:包括动脉瘤颈部在内的完全闭塞;(2)残颈:所有投影层面均可见动脉瘤颈部存在未闭塞间隙,但未见动脉瘤囊内充盈缺损;(3)残余动脉瘤:动脉瘤囊内可见残余充盈缺损。通过术中使用的弹簧圈规格估算弹簧圈的体积,并用动脉瘤囊容积与插入弹簧圈的体积比表示为容积栓塞比(volume embolization ratio,VER),以百分比(%)表示。
1.6 进行性脑血管闭塞的评估及分组
对所有术中即刻血管造影结果诊断为不完全性闭塞患者在术后6个月进行血管造影随访,并根据Raymond分级标准判断患者的动脉瘤闭塞情况,与术中即刻的血管造影结果进行比较,将术后6个月内由残颈或残余动脉瘤进展为完全闭塞,或由残余动脉瘤进展为残颈定义为进行性脑血管闭塞。依据术后6个月血管造影随访结果,将92例不完全闭塞患者分为进行性闭塞组与未闭塞组。
1.7 统计学分析

2 结果
2.1 术后即刻及术后6个月的血管造影结果
92例不完全性闭塞患者中,术后即刻造影显示残颈19例,残余动脉瘤73例;术后6个月造影显示,进行性闭塞患者59例(其中13例残颈进展为完全性闭塞,46例残余动脉瘤进展为43例完全闭塞和3例残颈)和未闭塞患者33例(残颈6例,残余动脉瘤27例)。进行性闭塞组与未闭塞组患者的平均VER分别为(30±7)%、(30±8)%,组间差异无统计学意义(t=0.192,P=0.848)。
2.2 两组患者的一般资料比较
两组患者性别、年龄、病史等差异均无统计学意义(均P>0.05,表1)。
2.3 两组患者术前血管造影结果比较
进行性闭塞组患者的脑动脉瘤平均最大直径和平均颈部直径均明显小于未闭塞组患者,差异具有统计学意义(均P<0.01);两组患者脑动脉瘤形状、破裂与否、脑动脉瘤位置差异均无统计学意义(均P>0.05,表2,3)。
2.4 进行性脑血管闭塞的预测指标分析
将脑动脉瘤平均最大直径、平均颈部直径和形状(球形)作为自变量,进行性脑血管闭塞为应变量纳入多因素Logistic回归分析。对性别、年龄等进行校正后,分析结果显示,脑动脉瘤的颈部直径是进行性脑血管闭塞的独立预测因素(表4)。
2.5 脑动脉瘤颈部直径的ROC曲线分析
分析结果显示,ROC曲线下面积为0.847(P<0.01),颈部直径的截断值为5.8 mm,其特异度为82.1%,敏感度为75.8%(图1)。
2.6 两组患者的临床结局比较
进行性闭塞组和未闭塞组各有2例(3.4%)、1例(3.0%)患者出现支架内血栓形成伴轻度狭窄,组间差异无统计学意义(P>0.05);术后6个月随访时血栓自行消失,狭窄情况好转。余患者支架形态均良好,后续随访中无血栓或血管狭窄表现。两组患者术后6个月内均未发生动脉瘤复发。
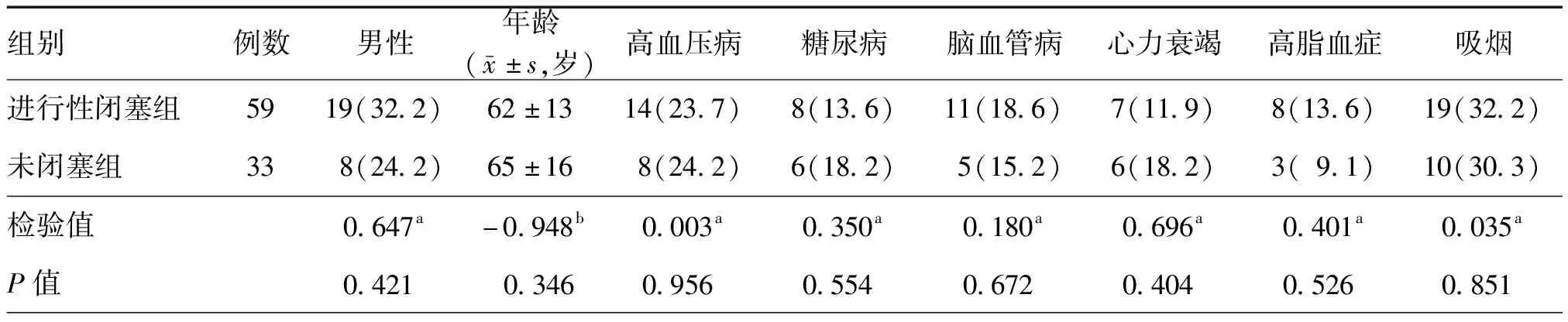
表1 两组经支架辅助弹簧圈栓塞治疗且术中即刻造影提示为不完全性闭塞的脑动脉瘤患者的一般资料比较[例(%)]
注:a为χ2值,b为t值
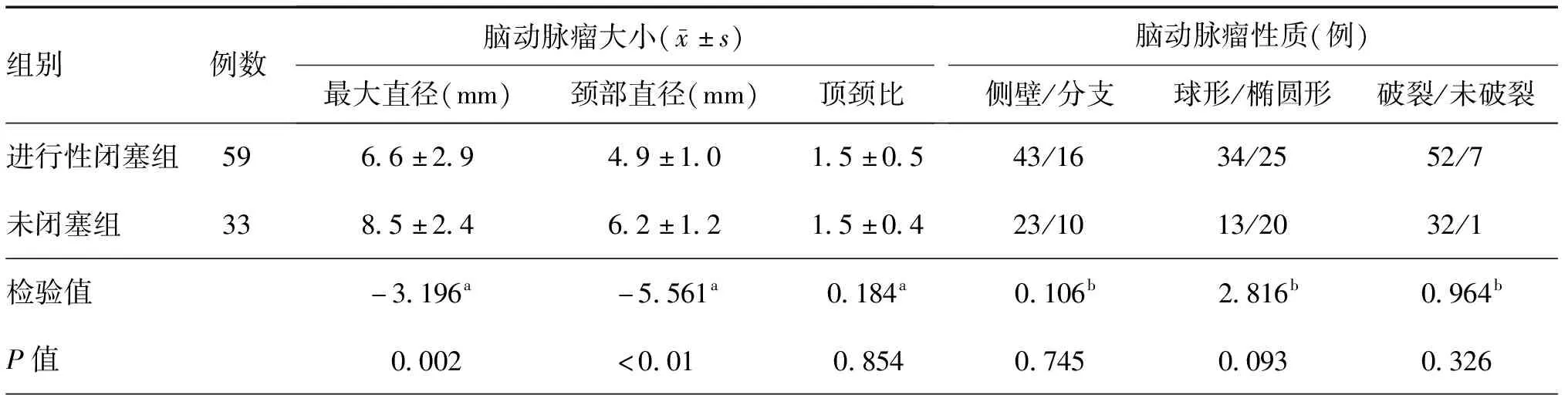
表2 两组经支架辅助弹簧圈栓塞治疗且术中即刻造影提示为不完全性闭塞的脑动脉瘤患者术前脑动脉瘤大小和性质比较
注:a为t值,b为χ2值
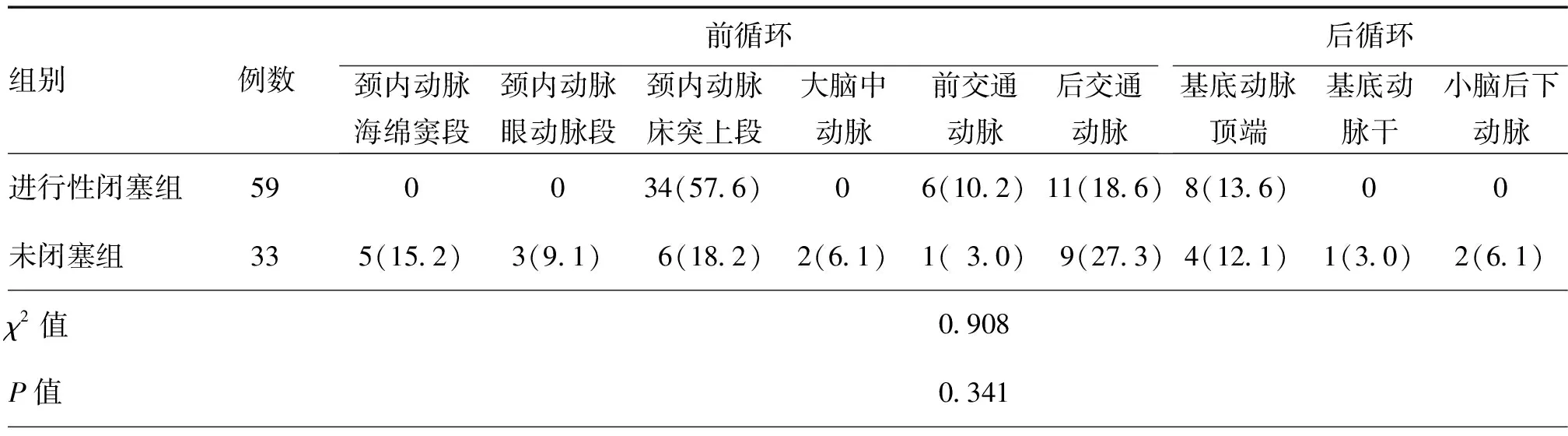
表3 两组经支架辅助弹簧圈栓塞治疗且术中即刻造影提示为不完全性闭塞的脑动脉瘤患者术前脑动脉瘤位置比较[例(%)]
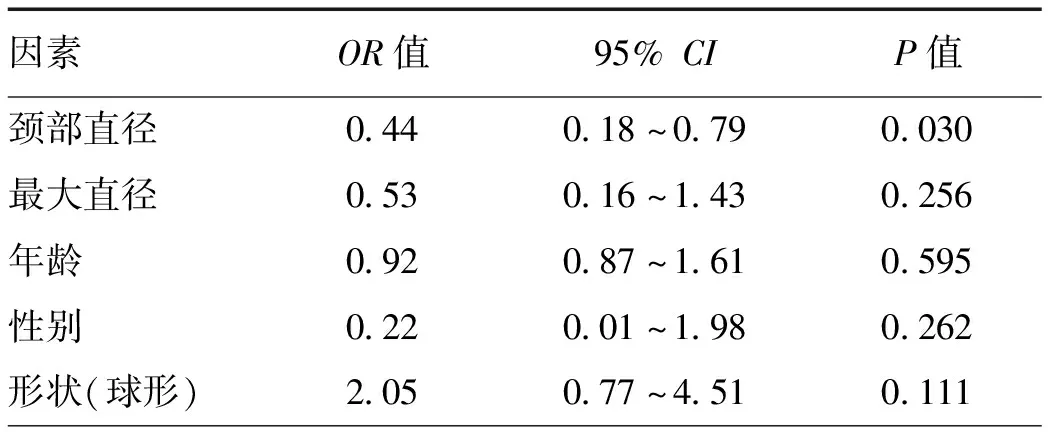
表4 脑动脉瘤支架辅助弹簧圈栓塞治疗且经术中即刻血管造影提示为不完全性闭塞患者进行性脑血管闭塞预测因素的多因素Logistic 回归分析
3 讨论
支架辅助弹簧圈栓塞术是治疗宽颈脑动脉瘤的替代性介入治疗方法[11]。支架的应用能够起到“栅栏”作用,阻隔弹簧圈脱落入载瘤动脉和动脉瘤破裂的风险,从而提高宽颈动脉瘤的致密填塞率;并且,支架能够支撑宽颈脑动脉瘤,重塑动脉瘤颈部形态,从而防止脑动脉瘤复发,且有利于颅内其他复杂病变的治疗;同时,支架能够作为内皮生长的载体促进动脉瘤颈部的内膜化,减少动脉瘤内的血流速度并配合弹簧圈促进瘤腔内血栓形成[12]。研究报道,在对支架辅助弹簧圈栓塞术后不完全闭塞的患者进行随访时,可观察到未完全闭塞的动脉瘤血流量减少并向血管闭塞进展[13-14],这一过程称为进行性脑血管闭塞,主要因支撑颈部的支架使动脉瘤囊内的血流量减少直至血流停滞和血栓形成。Izar等[13]报道了支架辅助栓塞术后19个月内有36%的不完全性闭塞患者出现进行性脑血管闭塞,完全闭塞率为49%。Santillan等[14]报道了支架辅助栓塞术后6个月内的完全闭塞率由42%升高至60%。李敏等[15]报道118例宽颈脑动脉瘤患者在支架辅助弹簧圈栓塞术后,其完全闭塞率由术后的74.4%升高至平均随访26.8个月时的84.6%。

Piotin等[16]发现,脑动脉瘤的颈部直径是支架辅助弹簧圈栓塞术后血管造影检查提示复发的独立危险因素。而关于传统的弹簧圈栓塞术后脑动脉瘤复发的研究指出,颈部直径超过4 mm的脑动脉瘤术后复发率更高[17]。本研究结果表明,脑动脉瘤的颈部直径是影响支架辅助弹簧圈栓塞术后进行性脑血管闭塞的独立预测因素,并且颈部直径<5.8 mm的不完全性闭塞脑动脉瘤在术后6个月内更易自发性地出现进行性脑血管闭塞,证实了颈部直径是影响脑动脉瘤栓塞治疗中期疗效的重要因素之一。此外,进行性脑血管闭塞组患者与未闭塞组患者的VER相近,说明进行性脑血管闭塞的发生不依赖于脑动脉瘤栓塞体积。
脑动脉瘤的不完全性闭塞进展为进行性血管闭塞被认为是支架置入后引起的血流动力学和生物学效应协同作用的结果[11-12]。关于分流支架置入后的研究结果表明,分流支架对血流动力学的影响因素取决于脑动脉瘤的颈部直径大小,与宽颈脑动脉瘤相比,窄颈脑动脉瘤的血流峰速和血管壁剪切力在支架置入后明显下降并介导血栓形成[18]。而支架置入段的血管内膜增生和内皮化等生物学效应也介导了进行性闭塞的发生。一项支架辅助弹簧圈栓塞术后4个月的尸检报告证实,在脑动脉瘤颈部支架置入部位发生血管内膜内皮化和弹性纤维组织增生[19]。另一项研究也发现了在动脉瘤颈部与动脉交界处的血管内膜内皮化和新生内皮细胞迁移至邻近动脉,提示短颈直径有利于动脉瘤栓塞后的血管内皮化[20]。以上研究支持了本研究中发现的颈部直径大小在脑动脉瘤支架辅助弹簧圈栓塞术后进行性脑血管闭塞中的重要作用。
由于本研究仅为单中心的回顾性研究,对脑动脉瘤的位置、大小、分支和侧壁动脉瘤的亚组分类有限,因而限制了影响支架辅助弹簧圈栓塞术后进行性脑血管闭塞的潜在因素分析。进行性脑血管闭塞的发生对患者的临床预后尚不明确,需要进行中长期随访观察来评估进行性脑血管闭塞对患者预后的临床意义。
总之,本研究结果表明了脑动脉瘤的颈部直径是支架辅助弹簧圈栓塞术后不完全性闭塞发展为进行性脑血管闭塞的独立预测因素,并且颈部直径<5.8 mm的脑动脉瘤在术后6个月内更易出现进行性脑血管闭塞。
