胃印戒细胞癌伴乳腺转移1例并文献复习*
2019-11-08汪洋朱娅丁洁王娟王莉
汪洋,朱娅,丁洁,王娟,王莉
210000 南京,南京医科大学第二附属医院 肿瘤科
乳腺转移癌较乳腺原发性肿瘤少见,而原发灶来源于胃癌的更为罕见。至今,被报道的乳腺转移性胃癌约45例,其中绝大部分为印戒细胞癌[1]。由于病例数少,关于该病的流行病学、病因学、治疗等方面未被明确阐述,本文汇报1例年轻女性乳腺转移性胃印戒细胞癌,并对既往的病例进行汇总分析[1-10]。
1 临床资料
患者女性,39岁,因“腹胀伴全腹轻压痛1月余”于2019年1月20日入院。患者于2018年12月开始出现腹胀不适,后腹痛加重,腹部B超提示急性胆囊炎伴渗出,进一步检查全腹部CT,提示符合急性胰腺炎表现,胃小弯胃壁增厚伴腹腔、腹膜后多发增大淋巴结,胸腹腔积液。磁共振胰胆管成像提示:肝内胆管稍扩张。血癌胚抗原(carcinoembryonic antigen,CEA):205ug/L,CA125:414u/L,CA199>1 000u/ml。胸腔穿刺,胸水涂片示:查见异型细胞,考虑上皮性恶性肿瘤,低分化腺癌可能性大。胃镜检查示:胃角巨大溃疡灶,表覆污苔,周围粘膜充血水肿(图1),胃镜下“胃角”活检病理示:印戒细胞癌。
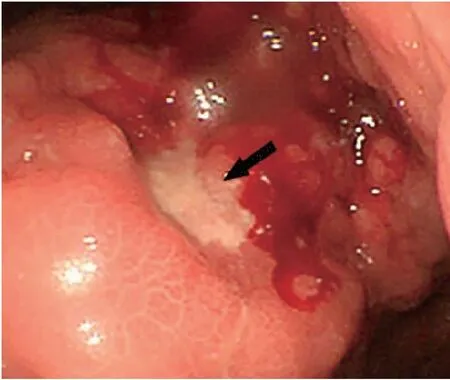
图1 胃镜下胃角病灶Figure 1. An Endoscopic View of the Lesion in Gastric HornGiant ulcer foci covered with dirt in gastric horn which was surrounded by congested and edematous mucosa (as indicated by the black arrow).
患者2019年1月初发现右侧乳房稍增大,当时未重视,后右乳进行性增大明显,体检发现:右乳外观明显增大,触诊可及右乳皮肤稍增厚,右乳外上象限可触及融合成块的质硬结节,约3cm×4cm,肿块边界不清,固定,无压痛,同时右侧腋下可触及一枚质硬淋巴结,约1.5cm×1.5cm,固定,无压痛。右乳超声显示:右乳低回声团块,乳腺影像报告与数据系统(breast imaging-reporting and data system,BI-RADS)分类为3类;右乳外上象限、外下象限组织结构回声强,紊乱不均匀。乳腺钼靶示:右乳上方片状致密影伴结构扭曲,考虑BI-RADS 4B类(图2)。乳腺MRI示:右乳多发斑片状异常信号,右乳头后方团片影与邻近胸大肌分界不清,考虑淋巴回流受阻伴胸大肌前局限性浸润可能,右侧腋窝淋巴结增大,考虑转移性改变(图3)。行B超引导下右乳包块细针穿刺活检术,病理示:“右乳穿刺包块”低分化腺癌,穿刺组织免疫组化:角蛋白7(CK7),弱阳性;角蛋白20(CK20),局灶阳性;绒毛蛋白(Villin),弱阳性;连环蛋白(P120),阳性;Ki-67,热点区约60%;E钙黏附蛋白(E-cad),阳性;GATA结合蛋白3(GATA3),阴性;巨大囊肿病液体蛋白15(GCDFP15),阴性;雌激素受体(ER),阴性;孕激素受体(PR),阴性(图4)。结合病史及免疫组化,考虑胃癌转移可能性大。
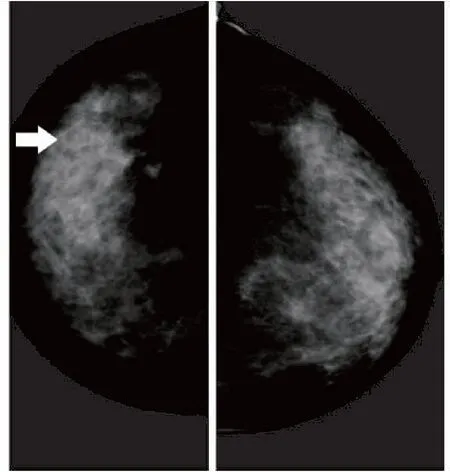
图2 双乳钼靶影像Figure 2. Mammogram of Both BreastsMammogram revealing architectural distortion and increased density in the upper right breast, showing BI-RADS 4B (as indicated by the white arrow).
患者病情迅速进展,因肝功能异常、肠梗阻原因未能接受全身化疗,以支持治疗为主,后迅速出现梗阻性黄疸、肝性脑病。乳腺肿块在穿刺确诊后15天内占满整个右乳,患者于2019年2月17日因肝性脑病死亡,确诊至死亡共29天。

图3 乳腺磁共振影像Figure 3. Magnetic Resonance Imaging of the BreastsA. The volume of the right breast increased. The skin thickened. Imaging findings are of patchy areas of high T2 signal behind the right nipple. The boundary of the shadow is not clear. Boundaries between the shadow and adjacent pectoralis major muscles are unclear. The pectoralis major muscle was slightly swollen. Imaging findings are of patchy areas of high T2 signal in the right breast. B. Abnormal signal of multiple patches in the right breast was shown after magnetic resonance imaging was enhanced. C. Low signal on diffusion weighted images shows disordered structure in the right breast gland. The lesion in the right breast is indicated by the white arrow.

图4 胃原发印戒细胞癌常规病理和乳腺转移性胃癌常规病理及免疫组化染色Figure 4. Pathology of Primary Gastric Signet-Ring Cell Carcinoma and Pathology and Immunohistochemistry of Breast Metastasis of Gastric Signet-Ring Cell CarcinomaA. Primary gastric signet-ring cell carcinoma (hematoxylin-eosin staining × 400); B. Breast metastasis of gastric signet-ring cell carcinoma (hematoxylin-eosin staining × 400); C. CK7 in breast metastasis of gastric signet-ring cell carcinoma (hematoxylin-eosin staining × 200); D. CK20 in breast metastasis of gastric signet-ring cell carcinoma (hematoxylin-eosin staining ×200); E. Ki-67 in breast metastasis of gastric signet-ring cell carcinoma (hematoxylin-eosin staining × 200).
2 讨 论
乳腺转移癌在临床中较少见,约占乳腺恶性肿瘤的0.3%~2.7%[11-12],其最常见的原发灶依次来源于淋巴瘤、白血病和恶性黑色素瘤[13],来源于胃癌的较为罕见。尽管胃癌的病理学分类中,腺癌占绝大多数,印戒细胞癌仅占9%[14-15],但乳腺转移性胃癌病例中,大部分为印戒细胞癌[16]。至今,PubMed报道的乳腺转移性胃癌约为45例(表1),其中42例提供明确病理,印戒细胞癌占73.8%(31/42)。乳腺转移性胃癌患者平均发病年龄为45~47岁,较原发性乳腺癌明显提前且患者大部分为绝经前状态,肿瘤处于较高的胃癌分期(III期以上),Borrmann III型居多[17]。以乳腺肿块作为初发症状及与胃癌同时诊断的患者占所有乳腺转移癌患者的54.8%(17/31)。诊断胃癌后出现乳腺转移的平均间隔时间约7.38个月[18],本例患者初诊时为39岁,较为年轻,胃癌诊断明确后10余天随即发现右乳转移癌,此时乳腺肿块已有3cm×4cm,且伴有腋下淋巴结转移,病情进展迅速。
乳腺转移性胃癌病灶表现为局部肿块居多,易触及,边界清楚,质地硬,且有时为多发。部分表现为局部皮肤的炎性反应,为局部皮肤受肿瘤侵犯水肿造成,与炎性乳癌表现类似,据文献报道,其炎性反应的发生率是原发性乳腺癌的4倍[19]。据我们统计的45例乳腺转移性胃癌中,有提及乳腺转移瘤相关症状的31例中,除了表现为乳腺结节或肿块的21例外,其余均以乳腺皮肤炎性表现为主要症状,约占32.3%(10/31)。因此,对于以乳腺炎性表现为首诊症状的转移性乳腺癌需与炎性乳癌做好鉴别。胃印戒细胞癌乳腺转移病灶通常位于乳腺外上象限,左乳较右乳多见[20-21],其原因考虑可能与左侧锁骨上淋巴结转移相关的淋巴引流相关。15%的患者可伴有腋下淋巴结的侵犯,而乳头侵犯较少见。约28.6%(10/35)的患者可出现双侧乳腺转移[20, 22]。
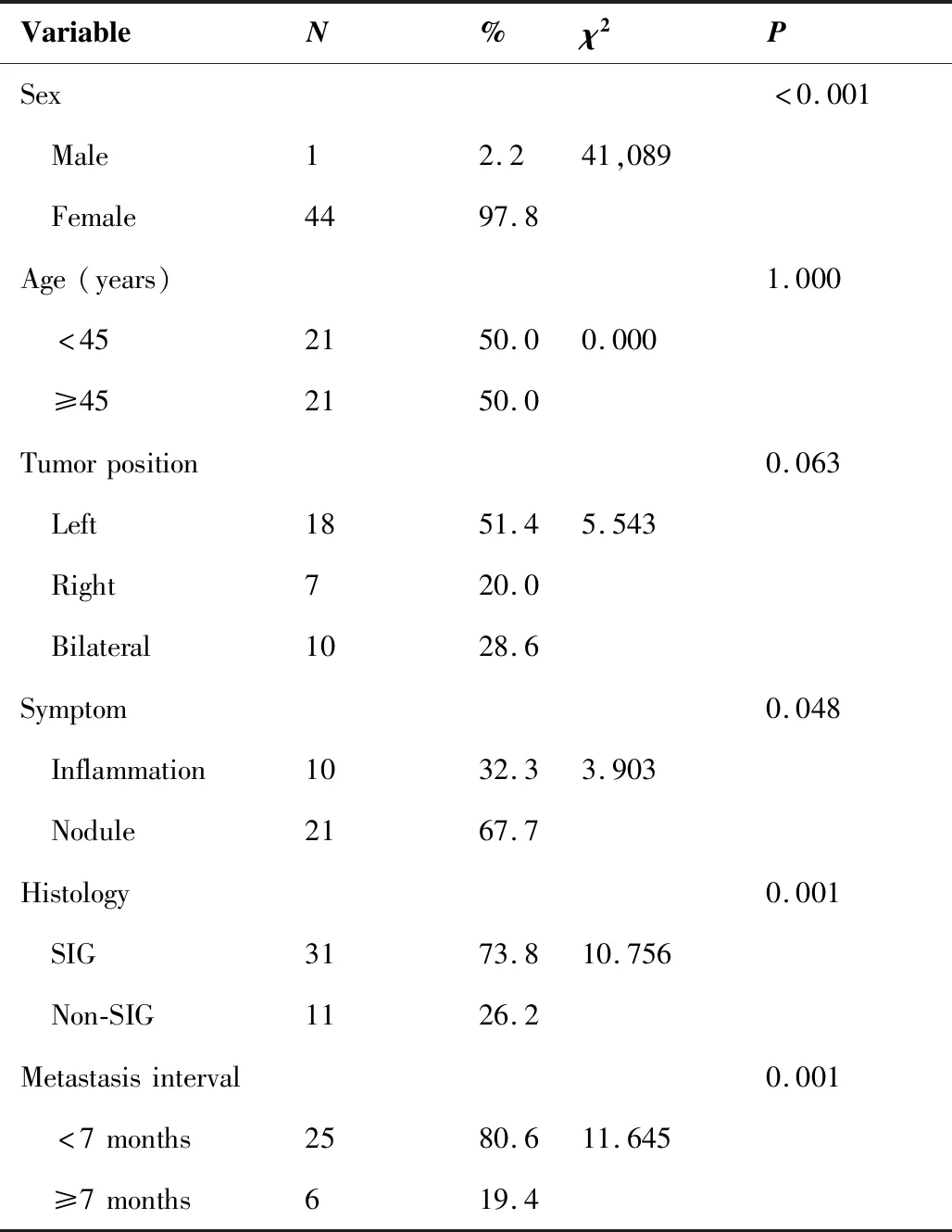
表1 文献报道的45例胃癌乳腺转移病例Table 1. Forty-Five Cases of Gastric Cancer Metastasis to the Breast Reported in the Literature
SIG: Signet-ring cell carcinoma.
乳腺的影像学检查包括乳腺钼靶,超声及核磁共振,对于转移性乳腺癌,影像学检查无明显特异性[23]。转移瘤病灶钼靶检查显示类似于良性肿瘤,肿块呈边界清晰的类圆形,钙化灶及肿瘤周围卫星灶很少见[24]。超声下,转移瘤表现为低回声,内部结构均一的肿块,可有一定的活动度[17]。
原发性及转移性乳腺癌治疗及预后差异很大,而主要症状如乳房肿块,皮肤炎性表现及腋下淋巴结等均为类似症状,因此鉴别诊断尤为重要。由于转移性乳腺癌的临床表现及影像学检查缺乏明显的特异性,病理学检查成为了鉴别诊断的金标准[25]。免疫标志物方面,通常胃癌相关标志物CK7,CK20及CEA为阳性[26],尽管20%的原发性胃癌ER为阳性[21],但至今报道的乳腺转移性胃癌病例中,ER,PR通常为阴性。GCDFP15是用来鉴别原发性乳腺印戒细胞癌的标志物,呈印戒细胞分化的乳腺浸润性小叶癌,GCDFP15通常为阳性,因此可作为鉴别原发和转移性乳腺癌的特异性标志物。非粘液性的乳腺癌通常表达MUC1,但不表达MUC5AC,然而胃腺癌通常表达MUC2和MUC5AC,而很少表达MUC1[27-28]。本例患者乳腺肿块穿刺组织GCDFP15(-),CK7(+),CK20(+),ER(-),PR(-),且无乳腺癌高危因素,不支持乳腺原发性肿瘤的诊断,结合患者有胃印戒细胞癌的病史,结合免疫组化,诊断为胃印戒细胞癌乳腺转移。胃癌发生乳腺转移的机制尚不明确,Boutis等[20]认为乳腺的充足血供可能是绝经前女性发生乳腺转移的原因之一。 而另一假说认为,绝经前女性的雌激素环境使胃癌更具有侵袭性。有报道称,印戒细胞癌中的雌激素受体β的表达,介导了肿瘤的增殖及进展的加速[29]。
由于至今报道的病例数有限,在乳腺转移性胃癌的治疗方面并没有达成共识,以印戒细胞为主的胃癌预后较差[30-31],尽管对乳腺肿块行扩大切除术,淋巴结清扫及放化疗等多种治疗手段,最终其他部位的进展(如腹膜后、盆腔等)导致了治疗的失败,92.3%的患者生存期少于1年[18,32]。乳腺局部手术治疗尽管缓解了局部症状,但并不能延长生存期,大部分患者在发现乳腺转移后选择了全身静脉化疗,尽管对于乳腺病灶有一定的控制,但最终因其他部位进展而死亡[9, 33]。对于胃癌乳腺转移的患者,因其发生率很低,缺乏大样本的系统分析,其分子分型,不同化疗药物的敏感性或是否存在特异性靶向治疗方法仍是未知数,期待未来进行更多的病例随访和探究。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
