鼻咽癌调强放疗计划中脊髓分区限制剂量的研究
2019-11-08龚逸灵郭明林欣茹戈伟强张建英
龚逸灵,郭明,林欣茹,戈伟强,张建英
201114 上海,复旦大学附属眼耳鼻喉科医院 放疗科(龚逸灵、郭明、林欣茹);200040 上海,复旦大学附属华东医院 放疗科(戈伟强);200032 上海,复旦大学附属中山医院 放疗科(张建英)
鼻咽癌是中国南方以及东南亚地区的一种常见头颈部恶性肿瘤,因解剖位置、病理分化程度及生物学行为特殊,通过手术手段根治困难。但其病理类型多为低分化鳞癌,对放射治疗较为敏感,故放射治疗为鼻咽癌的主要治疗手段。鼻咽癌肿瘤靶区大且不规则,易向周围组织浸润,脑干与上段颈脊髓等重要器官也易受到射线的影响,导致放射性损伤[1-5]。随着调强放疗(intensity modulated radiation therapy,IMRT)技术的广泛应用,鼻咽癌的局控率和生存率有了明显提升,但鼻咽癌放射性损伤的发生率随患者生存期延长而上升,并且还随着照射剂量的增加而增加。在IMRT时代,鼻咽癌的局部复发率为10%~15%,除边缘清晰的小病灶复发可行手术切除,再程的调强放疗仍然是复发鼻咽癌的主要治疗手段,而危及器官的剂量限制与保护也显得格外重要[6-7]。脊髓为放射敏感组织,上颈段脊髓与靶区相邻较近,放射性损伤一旦出现,治疗方法有限且预后较差,研究表明放射性脊髓损伤与剂量相关,脊髓剂量增加,损伤的风险会增大[8-9]。本文研究在保证靶区剂量及不影响其它正常组织耐受剂量的同时,通过限制脊髓最大剂量不高于5 850cGy的一半,进一步降低脊髓最大剂量,为复发鼻咽癌再程放疗留有更多的脊髓余量,降低放射性损伤的发生概率。
1 资料与方法
1.1 一般资料
选取2016年至2018年在本院首次放疗的鼻咽癌患者100例,低分化鳞癌占13%、未分化非角化性癌占67%、其它病理类型占20%。采用2010年第七版头颈部肿瘤分期美国癌症联合会标准分期,其中T1期25例,T2期25例,T3期25例,T4期25例。
1.2 定位及处方
调强放疗患者采用仰卧位,利用热可塑面膜固定头颈肩部。由美国GE公司HiSpeed型CT模拟定位机进行CT扫描,并传输至荷兰飞利浦公司Pinnacle 9.8治疗计划系统。所有病例均按照《2010鼻咽癌调强放疗靶区及剂量设计指引专家共识》的建议下勾画大体肿瘤靶区(gross tumor volume,GTV;包括GTVnx和GTVnd)、临床靶区(clinical target volume,CTV)、计划靶区(planning target volume,PTV)以及正常组织,并在原有脊髓的勾画基础上,将脊髓按颈椎进行分段勾画,分别命名为SPC1(第一颈椎脊髓)、SPC2(第二颈椎脊髓)、SPC3(第三颈椎脊髓)、SPC4(第四颈椎直至照射野结束层面的脊髓段)、SPC_all(第一颈椎直至照射野结束层面的脊髓段)。参考《2010鼻咽癌IMRT靶区及剂量设计指引专家共识》,结合临床需求给予放疗处方:GTV1剂量在6 600cGy~7 100cGy(212~225cGy/次,5次/周),GTV2剂量6 300cGy~7 000cGy(190~220cGy/次,5次/周),CTV1(原发灶附近CTV)剂量5 700~6 200cGy(190~200cGy/次,5次/周),CTV2(上颈CTV)5 400~5 580cGy(180cGy/次,5次/周)[10-11]。
1.3 计划设计
采用美国瓦瑞安Trilogy型120叶多叶准直器(multi-leaf collimator,MLC)直线加速器6MV射线治疗,设置共面9野等夹角布野,机架角度分别为200°、240°、280°、320°、0°、40°、80°、120°、160°,MLC运动方式为step and shot,采用直接子野优化方式进行计划优化。
分区限制剂量保护脊髓的方法:参考《IMRT计划优化参数中听觉器官分区限制剂量研究》,为了尽量降低脊髓剂量,将脊髓分区并加以剂量限制。脊髓外扩5mm生成计划脊髓,再用计划脊髓分别减去PTV外放7mm和10mm的区域,分别命名为PSP 2500和PSP 1500,并给予优化条件PSP 2500小于2 500cGy,PSP 1500小于1 500cGy,在靶区剂量与危及器官剂量达到临床要求之后,我们另外将脊髓与2 500cGy的等剂量曲线相交的部分选取出来,定义为sp 2500,给予优化条件,sp 2500小于2 500cGy,再次进行优化。
1.4 计划评估
参照《2010鼻咽癌IMRT靶区及剂量设计指引专家共识》结合临床,医生对调强计划的剂量分布和剂量体积直方图评估靶区剂量和各危机器官受照剂量,要求大体肿瘤计划靶区(plan gross tumor volume,PGTV)、临床计划靶区(planning clinical target volume,PCTV)<95%处方剂量的体积小于1%,且≥110%处方剂量的体积小于10%[10]。调强射野范围内脊髓段层面所包含的危及器官主要关注下颌骨最大剂量、腮腺平均剂量、口腔平均剂量和喉平均剂量。
1.5 统计方法
采用SPSS 19.0对各颈椎段脊髓最大剂量进行数据分析和样本检验,P<0.05时认为差异有统计学意义,P<0.01时认为差异显着。
2 结 果
2.1 100例患者各颈椎脊髓最大剂量均值
SPC1、SPC2、SPC3、SPC4及SP_all的最大剂量均值分别为(2 522±361.9)cGy、(2 242±365.4)cGy、(2 009±274.6)cGy、(1 895±223.8)cGy、(2 532±358.7)cGy;中位值分别为2 447cGy、2 152cGy、1 927cGy、1 832cGy、2 447cGy;均值的95%置信区间上限分别为2 597cGy、2 313cGy、2 064cGy、1 937cGy、2 605cGy。参考香港尤德夫人东方医院,脊髓保护采用终身累计剂量限制,本研究的各颈椎脊髓最大剂量均值、中位值、95%可信区间上限均未达到脊髓终身累计剂量限制的一半。与SPC1和SPC2比较,SPC3和SPC4脊髓最大剂量均值标准差较小,离散程度较小(表1)。
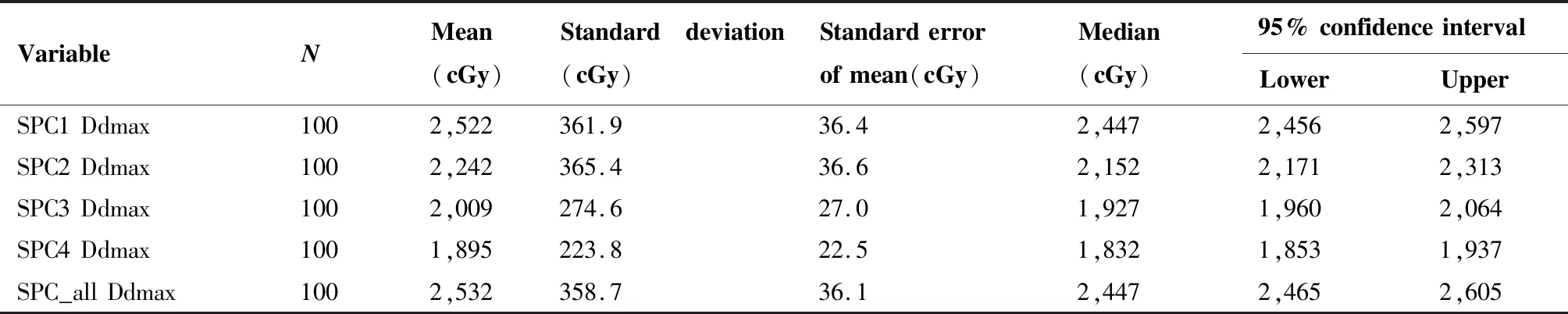
表1 100例患者各颈椎脊髓最大剂量均值Table 1. Mean Maximum Dose Applied to Cervical Spinal Cords of 100 Patients
2.2 各颈椎脊髓最大剂量比较
相邻颈椎脊髓最大剂量差异分别为280.4cGy、232.7 cGy和114.1 cGy;差异百分比分别为11.1%、10.4%和5.7%;P值均小于0.01,差异有统计学意义(表2)。由第一颈椎起,各颈椎脊髓最大剂量依次递减。

表2 各颈椎脊髓最大剂量比较Table 2. Maximum Dose Applied to Each Cervical Spinal Cord
2.3 100例患者的上颈段脊髓最大剂量按T分期分析
参考香港尤德夫人东方医院,脊髓保护采用终身累计剂量限制,本研究的各T分期鼻咽癌的第一颈椎脊髓最大剂量均值、均值的95%置信区间上限均未达到脊髓终身累计剂量限制的一半(表3)。

表3 不同T分期的上颈段脊髓最大剂量的均值比较及脊髓终身累计剂量限制余量Table 3. Mean Maximum Dose Applied to the Cervical Upper Spinal Cord in Different T Stages and Remain Lifetime Cumulative Dose of the Spinal Cord
2.4 100例患者脊髓层面的危及器官剂量
其中腮腺的平均剂量均值为(3042.5±583.6)cGy,喉平均剂量均值为(2 960.9±532.8)cGy,口腔平均剂量均值为(2 986.5±297)cGy(表4)。
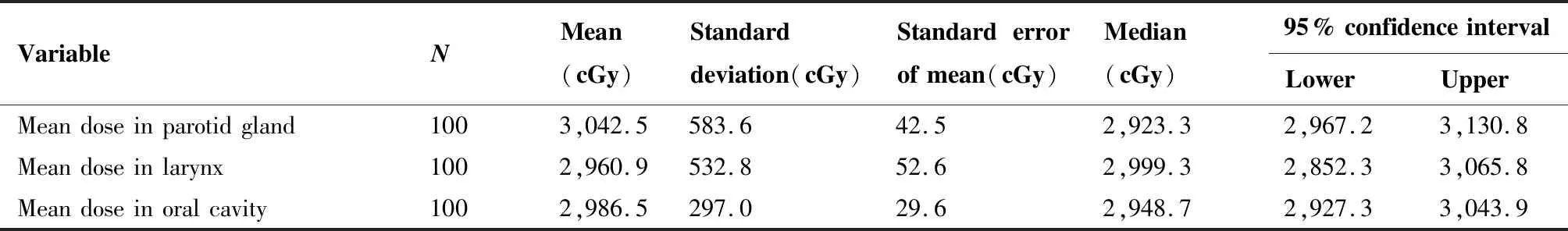
表4 100例患者危及器官受照情况Table 4. Exposure of 100 Patients’ Organ at Risk
3 讨 论
本研究结果显示,上颈段脊髓各分期95%置信区间上限分别为2 473cGy、2 606cGy、2 624cGy和2 956cGy;参考《复发鼻咽癌治疗专家共识》中限制最为严格的香港尤德夫人医院给出脊髓终身最大耐受剂量5 850cGy,相应的终身累计剂量余量分别为3 377cGy、3 244cGy、3 226cGy、2 894cGy。《复发鼻咽癌治疗专家共识》指出复发鼻咽癌中50%~72%为野内复发,边缘复发和野外复发较少;文献报道鼻咽癌再程放疗剂量为60~70Gy与大于70Gy的局部区域控制率无明显差别[12-17]。基于上述两点,当再程放疗靶区范围和处方剂量不大于首程放疗时,采用本研究的方法设计的鼻咽癌首程放疗调强计划和再程放疗调强计划的脊髓总剂量可以低于脊髓终身限制剂量5 850cGy,从而降低脊髓放射损伤发生率,有效保护脊髓。并且在再程放疗时,根据首程放疗脊髓剂量的余量,可根据临床需求适当提高肿瘤靶区剂量。在复发鼻咽癌放疗中,采用本研究方法可以有效保护脊髓。
本研究中,SPC1、SPC2、SPC3、SPC4及SPC_all、的最大剂量均值分别为(2 522±361.9)cGy、(2 242±365.4)cGy、(2 009±274.6)cGy、(1 895±223.8)cGy、(2 532±358.7)cGy。根据《2010鼻咽癌调强放疗靶区及剂量设计指引专家共识》,当分割剂量为2Gy时,脊髓照射的总剂量为50Gy、60Gy和69Gy时,脊髓病的发生率分别为0.2%、6.0%和50.0%[7],脊髓受照射的总剂量越高,放射性脑脊髓病的发生率越高[18-21]。本研究中,鼻咽癌首程放疗脊髓最大剂量均值低于相关的文献报道脊髓最大剂量3 432~4 526cGy[22-29],有效地降低了脊髓受照剂量,减少放射性脊髓病的发病率。
本研究根据脊髓与靶区的距离远近,分成不同脊髓区域,并分别给予剂量限制,符合剂量学特性,从而使治疗计划系统优化有效达到目标参数要求,有效地控制各段脊髓最大剂量,颈段脊髓从上往下各脊髓段的脊髓最大剂量的均值、中位值以及均值的95%置信区间的上限是递减的。并且在本研究收集的100例病例中,88%的病例脊髓最大剂量均值落在了第一脊髓段,12%病例的脊髓最大剂量均值落在第二脊髓段,因此我们着重关注紧邻原发灶的第一和第二颈椎段内的脊髓受照剂量。
按T分期研究,从T1到T4分期,上颈段脊髓最大剂量均值、中位值和均值的95%置信区间上限依次递增,T1、T2、T3期脊髓的余量较首次放疗的脊髓剂量多,均大于脊髓终身累计剂量5 850cGy的一半;T4分期内有一例脊髓靠近靶区,因此脊髓的余量略低于脊髓终身累计剂量的一半。T1、T2、T3分期间第一颈椎脊髓最大剂量均值差异不大,且不具有统计学意义。这可能与本研究采用的分区限制剂量保护脊髓的方法,并未根据脊髓与肿瘤靶区(GTVnx和GTVnd)及CTV与PTV的位置关系和处方剂量进行量化研究,也未能建立各T分期影响脊髓最大剂量的特征因素及相应脊髓剂量关联,所以不能体现出各T分期脊髓剂量的差异,有待后续继续研究。同时由于GTVnd(颈部转移淋巴结)病灶位置、临床因素等原因,不确定因素较多,故本文并未对N分期差异保护脊髓进行研究分析,也有待后续研究。
鼻咽癌的放疗可选技术有调强放射治疗、容积调强放疗和螺旋断层调强放射治疗系统等。在满足靶区剂量的同时,给予不同的优化条件会得到不同的结果。从相关的文献报道,可知在直线加速器上IMRT和容积旋转调强放疗计划中脊髓最大剂量大致为3 432~4 526cGy[22-29],本文采用IMRT技术,较文献报道的脊髓剂量更低。同时文献报道螺旋断层放疗计划中的脊髓最大剂量均值大致为2 868.9~3 716.0cGy[30-33],本研究脊髓最大剂量为(2 532±358.7)cGy,已与报道中螺旋断层放疗计划的接近,改进空间可能有限,待后续进一步研究。
本研究中,脊髓所在层面的腮腺平均剂量的均值为(3 042.5±583.6)cGy、喉平均剂量均值为(2 960.9±532.8)cGy、口腔平均剂量均值为(2 986.5±297)cGy,与相关文献报道的腮腺平均剂量为2 608~3 401cGy、喉平均剂量为2 665~3 985cGy、口腔平均剂量为2 654~4 170cGy[25-26,29-30,34],剂量相似。
综上所述,鼻咽癌治疗以放疗为主要治疗手段,首次放疗或再程放疗中,因射线照射引起的放射性脊髓病,使患者的生活质量受到影响。通过脊髓分区限制剂量的方法,在保证靶区剂量的前提下,在首次放疗和再程放疗中将脊髓的最大剂量限制的足够低,同时不会增加脊髓层面其他危及器官的剂量,降低了放射性脊髓病的发生率,使患者接受治疗之后的生活质量得到改善。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
