妊娠合并脊柱畸形、心衰成功抢救一例
2019-11-06南连玲李杰张红白玉芳
南连玲,李杰,张红,白玉芳
妊娠合并脊柱侧后凸、鸡胸畸形临床少见。严重脊柱侧后凸畸形、鸡胸畸形患者妊娠可大大增加心衰的风险,此类患者应禁止妊娠或者在严密监护下妊娠,因妊娠期生理性血容量增加,心衰极易发生在妊娠32~34周、分娩期及产后3 d,心衰症状严重者可危及母儿生命。心衰早期常表现为上呼吸道感染症状,容易被医生忽视而造成漏诊和误诊。现报告1例严重脊柱侧后凸畸形孕妇发生急性心衰的临床表现、诊治过程,以期为该病的诊疗提供参考。
1 病例报告
患者 女,26岁,身高1.45 m,妊娠37+3周,孕1产0。主因胸闷、气短加重1 d,于2018年6月9日入我院。患者平时月经规律,末次月经2017年9月20日,预产期2018年6月27日。入院前7 d,患者无明显诱因反复咳嗽2周来院就诊,听诊可闻及右下肺湿啰音。实验室检查:中性粒细胞0.837(正常参考值0.40~0.75),淋巴细胞0.127(正常参考值0.20~0.50),C反应蛋白11.2 ng/L(正常参考值0~8 ng/L)。彩超检查提示:胎心率138次/min,羊水最大深度35 mm,羊水指数94 mm,脐动脉收缩期最高血流速46.9 cm/s,舒张期最低血流速度14.5 cm/s,脐动脉S/D值为3.2。胎心监护:无应激试验反应型。门诊考虑妊娠合并上呼吸道感染收住院治疗。给予头孢克肟胶囊抗感染、维生素C注射液改善胎儿缺氧,治疗3 d后症状好转,建议其剖宫产终止妊娠,患者拒绝,自动离院。入院前2 d,患者无明显诱因出现胸闷、气短,劳累后加重,咳嗽时有明显前胸部疼痛,入院前1 d,患者症状加重且夜间不能平卧,遂来我院。发病后精神状态尚可,大小便正常。患者2岁时因外伤而导致脊柱侧后凸畸形,后因反复呼吸道感染形成鸡胸畸形。既往体健,无不良嗜好,否认家族遗传史。体温36.5℃,脉搏70次/min,呼吸25次/min,血压110/70 mmHg(1 mmHg=0.133 kPa),血氧饱和度0.93。胸廓明显鸡胸畸形,脊柱严重侧后凸畸形,腹软,腹部膨隆,听诊右下肺湿啰音,心脏心音呈奔马律,各瓣膜区均可闻及轻微杂音。专科检查:宫底高度27 cm,腹围(AC)97 cm,髂前上棘间径21 cm,髂嵴间径24 cm,骶耻外径18 cm,坐骨结节间径8.0 cm,无宫缩,胎位为右枕前位(ROA),先露头,胎膜存,宫口未开。心脏彩超检查示左房增大,左室舒张功能降低Ⅰ级,右房增大,TI法估算肺动脉收缩压约68 mmHg,肺动脉高压(中度),三尖瓣中量反流,主动脉瓣少量反流,主动脉窦部及升主动脉瘤样扩张,收缩期左室后壁后方探及宽约10 mm的液性暗区,心包中量积液。产科彩超检查:单活胎,双顶径(BPD)89 mm,AC 317 mm,股骨长(FL)70 mm,胎盘附着于子宫后壁,羊水最大暗区垂直深度(AFV)约35 mm,羊水指数(AFI)94 mm,脐动脉S/D值为3.2。实验室检查结果见表1。
入院诊断:(1)G1P0孕37+3周。(2)外伤后脊柱侧后凸、鸡胸畸形。(3)妊娠合并早期心衰。经科室讨论后,决定在麻醉科、心内科、产科、ICU、新生儿科多学科合作下,对其紧急行全身麻醉下腹膜内剖宫产手术终止妊娠。由于患者胸廓严重畸形,导致麻醉过程中气管插管过程操作困难,经4次操作完成。术中患者血压平稳,心率73次/min,血氧饱和度0.99,余各项生命体征均平稳。患者以右枕横位分娩一2 400 g存活女婴。新生儿外观无畸形,无脐绕颈,Apgar评分9分,清理呼吸道黏液,40 s后断脐,胎盘胎膜娩出完整,检查胎盘发现胎盘母体面有黑色外观的区域,其位置接近于术前超声检查所示的低回声区。胎盘病理结果示基质纤维素样坏死,绒毛内血管数目减少,血管内可见血栓。查腹腔无活动性出血,出血约300 mL,输液1 000 mL,尿袋导尿约1 000 mL,术后血压120/80 mmHg。积极促进子宫收缩,抗炎、腹部放置1 kg砂袋、对症支持治疗。考虑患者心衰情况,术后即由手术室转入重症监护室,复查BNP 27.80 ng/L,密切监测患者生命体征,严格控制液体输入量,吸氧,并予对症支持治疗。患者2 d后自觉症状明显减轻,复查BNP 4.30 ng/L,各项生命体征平稳,病情稳定,允许转至普通病房。转入后继续密切观察生命体征,无水头孢唑林钠预防感染并积极促进子宫恢复治疗,产后第5天,复查心脏彩超,提示左房增大,二尖瓣少量反流,右房增大,TI法估算肺动脉收缩压约为57 mmHg,肺动脉高压(中度),三尖瓣少中量反流,主动脉瓣少量反流,主动脉窦部及升主动脉瘤样扩张,收缩期右室前壁前方探及宽约4 mm的液性暗区,左室后壁后方探及宽约5 mm的液性暗区,心包少量积液(图1、2)。查胸部正位X线片示胸部不对称,脊柱呈S形改变,明显侧后凸畸形。右下肺可见片状密度增高影,两肺门影不清晰,左心缘及膈面模糊不清,双侧膈肌光滑,右肋膈角锐利(图3)。查腹部X线片示两膈下未见明显游离气体,腹腔肠管内可见积气影,腹腔内可见小气液平面(图4)。产后第8天,患者生命体征平稳,心脏听诊各瓣膜区可闻及不足Ⅱ级杂音,乳房泌乳良好,腹部手术切口无红肿,子宫收缩达耻骨联合上,阴道恶露少,颜色呈淡红,新生儿状况良好,嘱患者注意饮食、休息,避免大量、剧烈活动,定期复查胸部X线片及心脏彩超检测心脏功能情况后予以出院。随访6个月,母女健康。

Tab.1 Laboratory test results表1 实验室检查结果

Fig.1 Apical four-chamber view图1 心尖四腔心切面

Fig.2 Color Doppler flow imaging图2 彩色多普勒血流成像
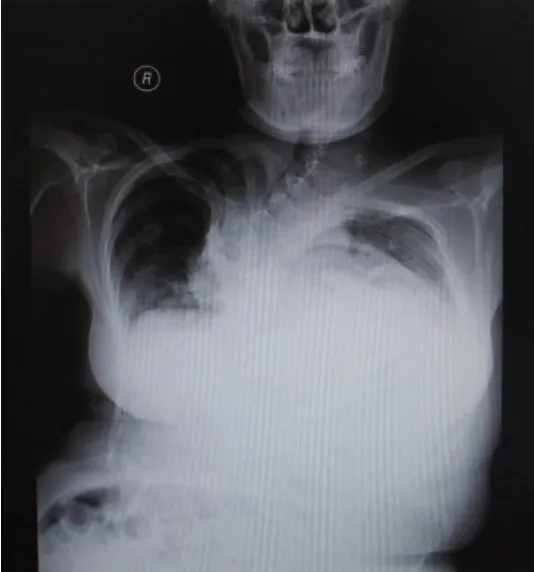
Fig.3 The chest positive X-ray图3 胸部正位X线片

Fig.4 The abdomen X-ray图4 腹部X线片
2 讨论
脊柱侧后凸畸形通常是由于幼时创伤、神经性疾患、先天性因素而造成胸椎向侧后方弯曲形成的脊柱畸形。在幼儿中多见,多于青春期前予以矫正,妊娠合并严重脊柱侧后凸严重畸形国内外少见。根据Cobbs分级,本例患者Cobbs>70°,属于严重脊柱侧后凸畸形,可影响心脏功能和结构。本病多于幼年期发病,轻者可无明显症状,随着年龄增长症状趋于明显,至青春期时由于脊柱发育受限,故此类患者身高普遍矮小,限制患者的运动能力并造成腰背部疼痛及精神障碍,严重影响患者的生活质量。随着妊娠时间延长,孕妇在站立姿势时腰部曲度趋于平坦[1],使其保持身体平衡,而对于妊娠合并脊柱侧后凸者,其脊柱畸形导致腰椎生理活动度消失,会加重其身体负担,若腰椎明显变形,影响骨盆正常形状导致产轴异常,则胎儿在宫内的旋转及运动均会受限,导致胎位不正、入盆困难等,重度脊柱侧凸畸形患者对阴道分娩的耐受性极低,常需手术终止妊娠。妊娠期为满足母体及胎儿需要,孕妇的血容量增加40%~45%,心输出量增加30%~50%[2]。妊娠合并心衰的早期表现可为单纯咳嗽[3]。容易误诊为上呼吸道感染,进而耽误病情,在病情加重后出现典型心衰的临床表现,错过最好的治疗时机。该患者孕晚期脐动脉S/D值始终高于正常值,提示可能存在母儿血液循环异常,常见于胎儿宫内缺氧、脐带异常等情况,可导致胎儿宫内窘迫、胎死宫内等严重后果,应引起对母儿预后的重视并积极采取干预措施。
鸡胸是指胸骨和前胸部向前凸起的畸形,在产科孕妇患者中非常少见。鸡胸可由先天发育异常、心脏疾病、胸部创伤、反复呼吸道感染等因素引起,青春期时随着生长发育加速畸形逐渐加重[4]。本例患者由于外伤所致的严重脊柱侧后凸,导致胸腔容积减小,呼吸功能受限,且幼时反复发生呼吸道感染,逐渐形成了鸡胸畸形。严重的鸡胸畸形由于两侧向内凹陷的肋骨压迫心脏和肺,患者易发生心脏功能障碍和反复发生呼吸道感染。妊娠妇女增大的子宫迫使膈肌上抬,使胸腔容积进一步减小、压力增大,对肺和心脏加大压迫,且妊娠妇女体内血容量增加,更易发生心力衰竭。对合并有鸡胸畸形的患者,妊娠期应综合评估患者心肺功能,对威胁患者生命的严重畸形,应禁止妊娠。
该例患者同时合并身材矮小、鸡胸、严重脊柱侧后凸、早期心力衰竭,由于患者本身的胸腔结构易诱发心力衰竭,且妊娠期心脏容量负荷增加,同时心脏受到缩小的胸腔压迫,表现出一系列的心衰表现,由于此患者的心功能已达NYHA心衰等级Ⅲ级,依据指南推荐,具有剖宫产指征。患者严重脊柱侧后凸畸形,影响了骨盆的正常产轴,骨盆条件不能满足阴道分娩的需要,并且不能排除阴道分娩过程中其他并发症出现的可能性。患者已满37足周,不宜继续妊娠,经过科室讨论后予以剖宫产手术终止妊娠。由于患者同时合并严重脊柱侧后凸、鸡胸畸形,硬膜外麻醉操作要求高,且药物不易扩散,可能会导致硬膜外麻醉效果不理想,因此选择全身麻醉。因患者有严重胸廓畸形,气管插管难度增加,需有经验的麻醉医师进行操作,以防术中发生呼吸心跳骤停。术中应严密观察,麻醉科、心内科、产科、ICU、新生儿科多学科密切配合,以确保手术过程顺利。因产后72 h仍有可能发生严重不良预后,应转入ICU密切监护、严格控制出入量,积极对症支持治疗。
本病例病情复杂,国内外相关报道较少,本次诊疗过程中限于医生诊疗水平及医院设施条件等有很多不足。首先,具有心衰隐患的孕妇,应于可将病情控制平稳的情况下评估可否妊娠,并从孕早期开始按计划进行常规心脏监测[5]。其次,在患者以无明显诱因反复咳嗽2周来院就诊时,误诊为上呼吸道感染,未考虑到早期心衰的诊断,没有及时终止妊娠,以致1周后心衰加重,增加了患者分娩的风险和医务人员的抢救难度,错过了最佳终止妊娠的时机。由此,医务工作者应提高临床技术水平,形成完善的临床思维体系,谨慎对待接诊的患者,争取给予最恰当的诊断及治疗,更好地服务患者。
